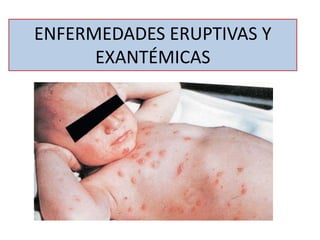
Enfermedades eruptivas y eccemáticas
- 2. INTRODUCCION Los exantemas son erupciones cutáneas de aparición mas o menos súbita y distribución amplia formados por distintos elementos (máculas, pápulas, vesículas, pústulas, petequias, habones). •El mecanismo de acción de los exantemas •Por diseminación hematógena y posterior siembra en epidermis •Acción de toxinas bacterianas. •Mecanismos inmunológicos
- 3. • Son expresión de procesos variables • Infeccioso (víricos o bacterianos) • Inmunológicos ( enfermedad del suero) • Reacciones adversas a fármacos Erupción eritematosa difusa Extensión y distribución variable Generalmente autolimitada Formada por lesiones de características morfológicas variables Definición de Exantema
- 4. ¿ Como orientarse hacia el Diagnóstico de un Exantema ? Edad Síntomas previos, orden de aparición de síntomas Síntomas concomitantes con el exantema Antecedentes de exposición a otros enfermos, alergenos,drogas, animales, etc.. Viajes dentro y fuera del país o contactos con extranjeros Tiempo y forma de aparición del exantema Prurito, ardor, etc.. Momento epidemiológico local
- 5. Características del exantema Máculas Lesiones elementales Pápulas Vesículas Localizado GeneralizadoDistribución
- 6. Características del exantema Rosado Coloración Rojo intenso Violáceo Purpúrico Centrípeto Centrífugo Forma de inicio Cefalocaudal Generalizado Pliegues
- 7. Varicela Causa Virus VVZ Contangiosidad +++++ Edad de incidencia Cualquiera Época del año Septiembre y octubre Erupción Ampollas “de agua” separadas entre sí Otros síntomas Prurito, Fiebre alta Prevención medicamentosa Si Vacunas Si VARICELA
- 8. ¿QUE ES VARICELA ? La varicela es una enfermedad contagiosa causada por el virus de la varicela zóster, un virus de la familia de los herpesvirus que también es el causante del herpes zóster. LEVE COMPL ICADA RIESGOSA. El Herpes zoster es una enfermedad esporádica.
- 9. ETIOLOGÍA • El VVZ causa infecciones primarias, latentes y recidivantes, • La primoinfección se manifiesta como varicela. La reactivación causa herpes zoster • Virus herpes humano neurotrópico • ADN
- 10. Epidemiología • La varicela es una enfermedad frecuente en la infancia (el 90 % de los casos ocurren en menores de 13 años). Es una enfermedad de la edad escolar o preescolar. • El 10 % de los mayores de 15 años son susceptibles a la infeccion. • Los casos aumentan al final del invierno y a principios de la primavera. • El contacto intimo es una factor clave en la transmision. • El periodo de incubacion es de 10-20 dias (en promedio 2 semanas). La tasa de ataques secundarios entre hermanos es del 70-90 %.
- 13. PATOGENIA DEL VIRUS VARICELA. - Se transmite a través de las mucosas de las vías respiratorias y conjuntivas. Por orofaringe y lesiones -Se replica en el epitelio respiratorio y tejido linfoide amigdalino, pasa a circulación sanguínea, desde donde llega a piel y mucosas. - Lesiones focales cutáneas y mucosas: células gigantes multinucleadas, degeneración, hiperplasia celular con acumulación de líquidos tisulares que formará vesículas, luego pústulas y finalmente costras.
- 14. PATOGENIA DEL VIRUS VARICELA. - Durante la fase virémica, el virus migra hacia los ganglios nerviosos asociados (área con mayor carga viral) y permanece latente por años. -Al reactivarse, el virus viaja por los axones de los nervios sensoriales desde el ganglio hasta la piel; donde se multiplica y produce lesiones locales.
- 15. Periodo de Incubación 10-21 días Viremia subclínica – periodo prodrómico Periodo exantémico Segunda fase virémica (lesiones) 3- 7 días De vuelta a la mucosa respiratoria (contagio) Inmunosupresión: replicación vírica continuada Axones sensitivos – raíces dorsales Herpes zoster
- 16. Manifestaciones clínicas PERIODOS: • Incubación : Asintomático. 10 – 21 días. • Prodrómico : febrícula, cefalea, malestar general y anorexia. • Exantemático : a) Máculas --- Pápulas --- Vesículas pseudoumbilicadas --- Costras , , (“cielo estrellado”). b) Centrípetro. c) Alteración del estado general, fiebre, rechazo del alimento, mialgias. • De contagio : desde 1-2 días antes de la aparición del exantema hasta la fase de costra de las lesiones. En los niños: exantema y síntomas generales aparecen al mismo tiempo
- 17. EXANTEMA • Vesícula: - de localización superficial en la piel - paredes finas y frágiles - forma elíptica - 2-3 mm de diámetro - rodeada por un área eritematosa --- desaparece cuando la lesión comienza a secarse --- costra 1-2 semanas • Lesiones cutáneas aparecen por tandas • Afecta a tronco, cuero cabelludo, cara y extremidades --- mayor concentración en tronco y cara. • Característica: lesiones en todas sus fases de evolución (máculas, pápulas, vesículas, pústulas y costras), unas junto a otras.
- 19. • FIEBRE - Altura de la fiebre paralela a la intensidad del exantema. - Temperatura de hasta 40,5º C en casos graves de afectación de casi la totalidad de la superficie cutánea. OTROS SÍNTOMAS - Fiebre acompañada de cefalea, malestar general y anorexia. - Síntoma más molesto: prurito que persiste durante la fase vesicular.
- 20. • Diagnostico: • El diagnostico se basa en las manifestaciones clinicas. • Diagnostico diferencial de la Varicela: infecciones diseminadas por virus del herpes simple o por enterovirus, especialmente el virus Coxsackie del grupo A. escabiosis, impétigo,picadura de insectos Y dermatitis herpetiforme. • Son utiles para el diagnostico diferencial: • - El cultivo celular, • - La demostracion de seroconversion de anticuerpos especificos, • - La tincion de Tzank (sensibilidad menor al 60 %) o las pruebas de inmunofluorescencia a partir de muestras de raspado de la base de lesiones vesiculares.
- 21. PREVENCION DEL VIRUS VARICELA – HERPES ZOSTER -Aislamiento del paciente. -Desinfección de objetos. --Vacuna a partir de los 15 meses. -se recomiendan 15 meses - 6 años - 10 años Fuente: Carné único de vacunación MSP
- 22. durante los primeros cinco evitaría 36 casos de enfermedad, aumentando a 39 durante los primeros tres días dentro de los cinco días post exposición fue 63% (IC95% 8-85%), aumentando dentro de los tres primeros días post exposición a 77% (IC95% 14-94%).
- 23. VARICELA EFICACIA DOSIS, VÍA, LUGAR DE APLICACIÓN EDAD CONSERVACIÓN Y MANEJO CONTRAINDICACIONES EFECTOS COLATERALES 0,5ml. SC y se aplica en la parte superior del brazo. a) Todos los niños a partir de los 12 meses de edad, adolescentes y adultos sanos susceptibles. b) Personas sanas susceptibles, con alto riesgo de exposición o transmisión . Su eficacia clínica es del 70-90% para las formas leves y del 100% para las formas graves. La duración de la inmunidad es mayor de 20 años entre 2° - 8°C, estable durante 2 años. (anafilaxia), Inmunodeficiencias celulares , pacientes VIH, alteraciones inmunológicas severas, Altas dosis de corticoterapia. Locales: eritema, tumefacción y dolor , vesículas: se presentan en número de 1 a 5, en la primera semana Generales: rash variceliforme con pocas lesiones (2 - 15 vesículas), se desarrolla en las 3 a 4 semanas siguientes a la vacunación. Locales: eritema, tumefacción y dolor , vesículas: se presentan en número de 1 a 5, en la primera semana Generales: rash variceliforme con pocas lesiones (2 - 15 vesículas), se desarrolla en las 3 a 4 semanas
- 24. TRATAMIENTO • NO ESPECÍFICO Antitérmicos: Paracetamol ( no dar iburpofeno ni aspirina) Antihistamínicos • -Evite rascar o sobar las áreas de picazón, • -Ropa de cama fresca, suave y suelta. • -Baños de agua tibia con poco jabón y enjuague completamente • -Evite la exposición prolongada a la humedad y calor excesivos. Los antivirales generalmente no se prescriben para los niños por lo demás saludables que no tengan síntomas graves. • ESPECÍFICO Aciclovir Inmunocompetente < 40 kg: 20 mg/kg/dosis c/8 horas IV x 14-21 días > 40 kg: 800 mg c/6 horas x 5 días VO Inmunosuprimido < 1 año: 100 mg/kg/dosis c/8 h x 7-10 días IV > 1 año: 500 mg/m2/dosis c/8 h FUENTE : PEDIADOSIS)
- 25. Complicaciones de la varicela
- 29. SARAMPIÓN Sarampión Causa Virus Contangiosidad +++ Edad de incidencia 6 meses en adelante Época del año Invierno y primavera Erupción Manchitas Otros síntomas Tos, mocos y conjuntivitis Fiebre alta Prevención medicamentosa No Vacunas Si
- 30. Etiología El sarampión es una enfermedad aguda contagiosa causada por un virus RNA con un solo serotipo Virus del Sarampión: • Familia paramixovirae ARN • Características: - Sensible al calor (Termolábil) y a la luz ultravioleta -Sensible a la alcalinidad PH>10 y a la ácidez con PH de <5
- 31. Epidemiología
- 33. Patogenia • El único reservorio es el hombre • El virus puede vivir una hora fuera del cuerpo • Su medio de transmisión es de persona a persona • (Por medio de secreciones respiratorias, gotitas de flugge). Via de entrada: aparato respiratorio y conjuntivas. • Afecta al 90% de los niños antes de los 15 años • Una vez que la transmisión ocurre, el virus infecta las células epiteliales de su nuevo huésped, y pueden replicarse en el tracto urinario, el sistema linfático, la conjuntiva, los vasos sanguíneos y el sistema nervioso central. • Se puede transmitir 3 días antes y 4-6 días después del exantema
- 34. Manifestaciones clínicas • Periodo de incubación: Aproximadamente 10 días, pero puede ser de 7 a 18 días desde la exposición hasta el comienzo de la fiebre, y de unos 14 días hasta que aparece la erupción; rara vez dura de 19 a 21 días • Paciente en contacto con el virus pero no presenta sintomatología alguna con relación a la enfermedad.
- 35. • Fase prodrómica: • Duración aproximada 2 a 4 días • Inicia con la presencia de los primeros síntomas: Fiebre elevada hasta de 39.5º +-1º, tos seca, odinofagia, rinorrea, estornudos, conjuntivitis, bronquitis, febrículas, fotofobia. • Crecimiento des ganglios regionales: Retroauriculares y cervicales. • Aparición de manchas de Koplik en la mucosa oral. (24-48 HORAS)
- 37. • Fase exantemática: • Duración de 6 a 7 días. (CABEZA- PIES) • En la fase donde hay una reacción inflamatoria generalizada afecta con mas intensidad a ciertos órganos blancos: Conjuntivas: Piel: Presencia de exantema. Sistema retriculoendotelial: hígado, bazo, placas de peller, apéndice y médulaósea. Epitelio respiratorios: boca, laringe, traquea, bronquios y pulmones. Corazón: alteraciones en la conducción cardiaca. Sangre: Leucopenia, (linfocitos T y B), plaquetopenia
- 38. El exantema puede ser variable. PUEDE NO HABER EXANTEMA 1. Niños que han sido tratados con Inmunoglobulinas durante el periodo de incubación. 2. En algunos pacientes con VIH. 3. En algunos lactantes < 9 meses con niveles apreciables de Ac maternos.
- 39. La gravedad de la enfermedad es directamente proporcional a la extensión y confluencia del exantema El exantema a menudo es hemorrágico, en casos graves se puede encontrar un gran numero de petequias y extensas equimosis. Prurito suele ser ligero, hay descamación al desaparecer el exantema ( 7 a 10 días) ÄSe acompaña de hipertermia de 39.5º a 40º c.
- 41. Complicaciones • 1. Otitis Media • 2. Laringo traqueitis • 3. Neumonía • 4. Conjuntivitis • 5. Encefalitis • 6. Miocarditis • 7. Panencefalítis esclerosante subaguda
- 43. Diagnóstico Usualmente diagnosticado por la presentación clínica y epidemiología Se confirma con la analítica:Leucopenia con linfopenia/ neutropenia es frecuente. Cultivo orina y exudado faringeo (hasta 5 días) Fase prodrómica CÉLULAS GIGANTES MULTINUCLEADAS a) Retículo endotelial ( De Warthin Finkeldey) en ganglios linfáticos, adenoides, bazo, timo, apéndice. b) Epiteliales (tracto respiratorio alto, boca, vejiga), su presencia ayuda a diagnosticar. Los Anticuerpos se detectan cuando aparece el exantema. IgM (72 hrs) En los sueros de la fase aguda y la convalecencia elevación cuádruple del titulo de anticuerpos diagnostica IgG
- 44. Tratamiento No hay tratamiento antiviral especifico. Tratamiento de Soporte : Aislamiento Antipiréticos (paracetamol o ibuprofeno) Reposo en cama Ingesta adecuada de Líquidos Humidificación del ambiente para la laringitis o cuando la tos es irritativa • Vitamina A: 400.000 UI/día VO FUENTE : PEDIADOSIS)
- 45. Inmunización y profilaxis Profilaxis post exposición Por vacuna o Ig La vacuna es eficaz hasta 72 horas post exposición La inmunoglobulina puede administrase hasta 6 días Las personas inmunodeprimidas deben recibir inmuglobulinas (0.25 ml/kg, máx. 15 mL) IM, independiente del estado de vacunación. Fuente: Carné único de vacunación MSP
- 46. RUBEOLA Rubeóla Causa Virus Contangiosidad ++ Edad de incidencia Cualquiera Época del año Preferentemente sept. , oct y nov Erupción Pintitas por todo el cuerpo Otros síntomas Inflamación de los ganglios Febrícula Prevención medicamentosa No Vacunas Si
- 47. Etiología • Enfermedad Infecto contagiosa Aguda producida por el • virus de la Rubéola perteneciente a la clase Rubivirus Sinonimos: Alfombrilla Sarampion aleman Sarampion de los 3 dias Virus ARN Familia – Togaviridae Genero - Rubivirus Reservorio humano Virus permanece en secreciones respiratorias, sangre 1 sem antes y durante el exantema
- 48. Patogenia Virus rubeola Inoculación Mucosa Tracto Respiratorio superior Viremia Diseminación del Virus Madre Hijo Placenta Tejido linfoide regional 1era multiplicación
- 49. • Tiempo de incubación 2-3 semanas Diseminación Tracto respiratorio superior Ganglios linfáticos locales Viremia Tejidos y piel En sangre 6-8 días antes y 4-5 días después de la inmunidad
- 50. RUBEOLA POSTNATAL Duración de los periodos infecciosos Periodo de Prodromos 1- 2 días Periodo exantematico 3 – 4 días Periodo post erupcion 12 – 15 días
- 51. Fase prodrómica Febricula Adenopatias nucales Suboccipitales Postauriculares Postcervicales Adenopatias Retroauriculares Adenopatias axilares e inguinales ¿? Esplenomegalia Manchas de FORCHEIMER (petequias en paladar)
- 52. 2/3 partes de pacientes infecciones subclinicas 24 horas antes del exantema aparecen las adenopatías
- 53. Fase exantémica
- 57. Otros síntomas
- 58. Diagnóstico La IgM aparece 5-10 días después del rash, aumenta rápidamente con un máximo a los 20 días, desapareciendo a los 50-70dias. Las IgG se detectan a los 5-15 días después del rash, alcanzan un máximo al mes y persisten durante años.
- 60. Síndrome de Rubeola Congénita
- 61. LA TASA DE INFECCION FETAL TRAS UNA RUBEOLA SISTEMICA DE LA MADRE ES: PRIMER TRIMESTRE 90% SEGUDO TRIMESTRE 25 – 30 % TERCER TRIMESTRE 0 – 40 %
- 65. Transitorias – Retraso del crecimiento uterino – Lesiones Oseas – Hepatitis – Meningoencefalitis – Trombocitopenia – Anemia hemolitica
- 66. Permanentes – Sordera bilateral – Encefalopatia con retraso mental, alteraciones conductuales y transtornos del aprendizaje – Lesiones oculares • Catarata, retinopatia, glaucoma. – Malformaciones cardiacas • Conducto arteriovenoso persistente • Estenosis de a. Pulmonar • Tetralogia de Fallot • Miocarditis
- 69. Quinta enfermedad Causa Parvovirus B19 Contangiosidad + Edad de incidencia 5 - 15 años Época del año Finales de invierno Erupción Erupción en cara (bofetada) que se disemina al tronco y extremidades Otros síntomas Febrícula – síntomas catarrales Prevención medicamentosa No Vacunas No ERITEMA INFECCIOSO
- 70. AGENTE ETIOLOGICO • Familia: Parvoviridae • Género: – PARVOVIRUS Vía de transmisión: Aérea/ Hemática Asintomáticas/Sintomáticas Serotipo B19
- 71. Patogenia Período de incubación de 4 a 14 días Forma de transmisión a través de gotitas en aerosol de la vía respiratoria Las personas son infectantes antes del comienzo de la erupción Se requiere de contacto estrecho Transmisión por derivados sanguíneos y materno fetal
- 72. MANIFESTACIONES CLINICAS Período de incubación: Variable, 4- 20 días 1). Cuadro Prodrómico Fiebre, catarro, cefaleas, nauseas, diarrea. 2-5 días: Eritema facial (mejillas) Período de contagio: Antes de la aparición del brote 2). Exantema maculopapular eritematoso Otras manifestaciones: Atropatias, Crisis aplásica transitoria, Aplasia eritroide pura, Sd. Hemafagocítico asociado a virus, Infección fetal (hidropesía y aborto)
- 75. COMPLICACIONES •Crisis aplásica transitoria •Infección por B19 crónica •Infección fetal con B19 •Otras complicaciones
- 77. •SIN TRATAMIENTO ESPECIFICO •Medidas de sostén •Inmunoglobulina intravenosa en anemia crónica por infección persistente por B19 •Oxigeno y transfusiones de glóbulos rojos en la crisis de aplasia •Exanguinotransfusión intrauterina en fetos con anemia y compromiso grave Tratamiento Dosis de IGIV 200 mg/kg /día por 5-10 días 1gr/ kg/día durante 3 días Fuente: Pediatria de Nelson
- 78. Sexta enfermedad Exantema Súbito Causa Virus HHV-6 Contangiosidad + Edad de incidencia 6 meses a 3 años Época del año Preferentemente en verano Erupción Muchísimas pintitas pequeñas principalmente en tronco, cara y cuello Otros síntomas Fiebre alta 3 días antes a erupción Prevención medicamentosa No Vacunas No ROCEOLA
- 79. Etiología: Causada por Herpes virus 6 y en ocasiones el Herpes Virus 7 Infección primaria se adquiere a través de secreciones orofaríngeas Niveles de anticuerpos contra HHV-6 alcanzar el nivel máximo a los 2-3 años Aproximádamente 50 -60% de niños están infectados a los 12 meses y casi todos a los 3 años de edad
- 80. Patogenia Infección primaria se adquiere a través de secreciones orofaríngeas Periodo de incubación: Aproximadamente 10 días Se cree que establecen infecciones latentes, por lo cual permanecen de manera indefinida en el huésped infectado Las células epiteliales de las glándulas salivales y bronquiales y los monocitos circulantes actúan como reservorios Disminuye la expresión de CD3 (linfocitosT) Efecto inmunosupresor potencial
- 81. Manifestaciones clínicas Periodo febril •Fiebre 38,9 –40,6oC →buen estado general •Abombamiento fontanela anterior (26%) •Diarrea (68%) •Eritema faríngeo y amigdalino Periodo exantémico •Aparición rápida de erupción, centrifuga •Máculas y pápulas rosadas, diascopia positivo •Lesiones rosáceas en forma de almendra 2-3 mm •Paladar blando y úvula (Nagayama)
- 83. Diagnóstico Fiebre alta súbita Desaparición súbita Lesiones dérmicas Debe sospecharse en fiebre alta y convulsiones 6 – 15 % IgM especifica contra HHV-6 o aumento de los niveles del IgG PCR Hematología → leucopenia
- 84. Complicaciones 1.-Manifestaciones Neurológicas • Convulsiones • El HHV-6 descrito como cofactor en al activación de esclerosis múltiple 2.- Inmunodeficiencia 3.- Trastornos neoplásicos • Enfermedad de Hodking • Linfoma no Hodking • Histiocitosis de células de Langerhans • Sarcoma de Kaposi • Cáncer de cuello uterino
- 85. TRATAMIENTO INESPECIFICO • Infección limitada, no requiere tratamiento • Aciclovir puede ser eficaz en infecciones graves • Ganciclovir 10 mg/ kg/día IV C/12 horas ANTIPIRÉTICOS ANTICONVULSIVOS
- 86. Escarlatina Causa Estreptococo grupo A Contangiosidad + Edad de incidencia +3 años Época del año Septiembre y octubre Erupción Piel colorada “en rallador” o “piel de gallina” Otros síntomas Fiebre alta Vómitos Dolor Abdominal y de cabeza Prevención medicamentosa Si Vacunas No ESCARLATINA
- 87. Etiología Estreptococo β–hemolítico del grupo A •Posee la proteína antigénica M. •Produce la toxina eritrogénica A, B y C (pirógena, produce exantema, daña macrófagos, mitógena para los linfocitos). La aparición de la enfermedad depende de la inmunidad: •Antibacteriana: respuesta a la proteína M. •Antitoxina: protege de la escarlatina pero no de infección estreptocócica. •En ausencia de ambas se produce escarlatina.
- 88. Sin inmunidad antibacteriana ni inmunidad antitoxina Escarlatina Inmunidad antibacteriana de tipo 4 con inmunidad antitoxina suficiente Infección por estreptococo beta-hemolítico del grupo A tipo 4 mas toxina eritrogénica Inmunidad antibacteriana de tipo 4 sin inmunidad antitoxina Sin inmunidad antibacteriana, pero con inmunidad antitoxina suficiente No hay enfermedad clínica Faringoamigdalitis FISIOPATOLOGÍA El periodo de transmisibilidad en los casos no tratados de origen respiratorio es de 10 a 21 días. En los tratados es de 48 hrs.
- 89. •Incubación de 2 a 4 días. •Inicio repentino con fiebre, vómito, odinofagia y escalofrío. •En primeras 24 a 48 h. aparece la triada: exantema, enantema y fiebre MANIFESTACIONES CLÍNICAS Fiebre. •Inicio súbito en 39.5 a 40º C, se normaliza al 5o o 6o día. •Con tratamiento se normaliza a las 24 h. Enantema. •Aparece con la fiebre. •Exudado membranoso en amígdalas y lesiones petequiales en pilares anteriores y paladar blando. •Lengua en fresa blanca (2 primeros días). •Transición: desprendimiento de saburra (2º a 4º día). •Lengua en fresa roja con desprendimiento de saburra (5º a 6º día). Dolor abdominal. Adenomegalias cervicales.
- 91. •Aparece en primeras 24 h. del cuadro. •De tipo maculopapular de aspecto punteado que da apariencia aspera (piel de lija o piel de gallina), se generaliza en 24 h. y desaparece a la presión. •En cara respeta áreas perinasal y peribucal (palidez peribucal). •Es intenso en pliegues de flexión con petequias (signo de Pastia). Descamación de 3 a 8 semanas que inicia en cara y hasta en colgajos en palmas y plantas. ENANTEMA
- 93. •Datos clínicos. •BH: leucopenia con predominio PMN. •Aislamiento de exudado faríngeo o piel. •Pruebas serológicas. Estreptozima: indica infección reciente. Antiestreptolisinas O: positiva en 3ª a 5ª sem. Positivo si es mayor a >1:240 DIAGNÓSTICO • Supurativas. – Adenitis cervical. – Otitis media. – Sinusitis. – Bronconeumonía. • No supurativas. – Fiebre reumática. – Glomerulonefritis posestreptocócica. COMPLICACIONES
- 94. TRATAMIENTO Penicilina G benzatínica < 27 kg 600. 000 UI IM STAT > 27 kg 1´200.000 UI STAT Penicilina V Oral < 27 kg 250 mg /dosis c/8 horas por 10 días > 27 kg 500 mg /dosis c/8 horas por 10 días Fuente: Pediatría de Nelson
- 96. ETIOLOGÍA Y FISIOPATOLOGÍA •Virus Coxsackie A16 - Coxsackie A o Enterovirus 71 c •transmisión es horizontal de niño a niño y de forma vertical a los adultos •Periodo de incubación corto, entre 3 y 7días Implantación viral inicial oral nódulos linfáticos regionales (24H) Virema 72 horas Mucosa oral Manos y pies 7º día elevación de anticuerpos declinación de la enfermedad
- 97. MANIFESTACIONES CLÍNICAS Periodo prodrómico periodo (12 a 24 horas) •fiebre ligera •malestar general, •ligero dolor abdominal •sintomatología respiratoria •Periodo exantémico vesículas en mucosa oral, vesículas cutáneas (24 horas después) Vesículas orales •3 y 7 mm •pared delgada, •halo eritematoso, •ovales o lineales pero no circulares •rápidamente se ulceran, •pueden dificultar la alimentación Vesículas cutáneas •En caras laterales y dorsales de dedos, alrededor de las uñas, alrededor del talón,pero también en las flexuras de palmas y plantas. •A los pocos días forman costras muy pequeñas , desaparecen a 7-10días
- 100. DIAGNÓSTICO CLÍNICO
- 101. TRATAMIENTO SINTOMÁTICO El Aciclovir es ineficiente (inactiva la timidin-cinasa) El propio interferón del paciente es el responsable de la mejoría y desaparición de la enfermedad
- 103. Bibliografía -Richard E. Behrman, Robert M. Kliegman, Hal B. Jenson Tratado de pediatría de Nelson 19 edición -Posada, Gómez, Ramírez. El niño sano 3 edición -Gaceta epidemiológica semanal 2012 – 2014 MSP Ecuador -F.A. Moraga Llop , Complicaciones de la varicela en el niño inmunocompetente An Pediatr 2003;59(Supl 1):18-26 Disponible en: https://www.google.com.ec/?gfe_rd=cr&ei=- ExpU8zqOYSm8AacuYD4Bg#q=Complicaciones+de+la+varicela+en+el+ni%C3%B1o+inmunocompetente+pdf -Datos clínicos sobre Varicela- Asocicación Española de Pediatría Disponible en: http://www.aeped.es/sites/default/files/documentos/varicela.pdf -Pinochet, Cerda, Hirsch, Efectividad de la vacuna antivaricela como profilaxis post exposición en niños chilenos, Universidad Católica de Chile. Disponible en: http://www.scielo.cl/pdf/rci/v29n6/art08.pdf -Diagnóstico diferencial de los exantemas infecciosos en la infancia. Mexico. Secretaría de salud 2011 Disponible en http://www.cenetec.salud.gob.mx/descargas/gpc/CatalogoMaestro/588_GPC_Exantemasinfecciososenlainfancia/588GER.p df -García Gallego, Armengol Alegre, Exantemas en la infancia Disponible en: http://www.amf-semfyc.com/web/article_ver.php?id=1142
