Trabajo waseem jc gorge ibrahim d
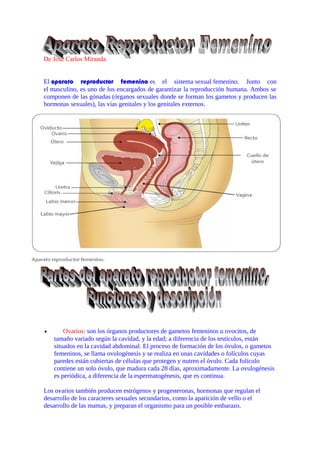
- 1. De José Carlos Miranda El aparato reproductor femenino es el sistema sexual femenino. Junto con el masculino, es uno de los encargados de garantizar la reproducción humana. Ambos se componen de las gónadas (órganos sexuales donde se forman los gametos y producen las hormonas sexuales), las vías genitales y los genitales externos. • Ovarios: son los órganos productores de gametos femeninos u ovocitos, de tamaño variado según la cavidad, y la edad; a diferencia de los testículos, están situados en la cavidad abdominal. El proceso de formación de los óvulos, o gametos femeninos, se llama ovulogénesis y se realiza en unas cavidades o folículos cuyas paredes están cubiertas de células que protegen y nutren el óvulo. Cada folículo contiene un solo óvulo, que madura cada 28 días, aproximadamente. La ovulogénesis es periódica, a diferencia de la espermatogénesis, que es continua. Los ovarios también producen estrógenos y progesteronas, hormonas que regulan el desarrollo de los caracteres sexuales secundarios, como la aparición de vello o el desarrollo de las mamas, y preparan el organismo para un posible embarazo.
- 2. • trompas de Falopio: conductos de entre 10 a 13 cm que comunican los ovarios con el útero y tienen como función llevar el óvulo hasta él para que se produzca la fecundación. En raras ocasiones el embrión se puede desarrollar en una de las trompas, produciéndose un embarazo ectópico. El orificio de apertura de la trompa al útero se llama ostium tubárico. • Útero: órgano hueco y musculoso en el que se desarrollará el feto. La pared interior del útero es el endometrio, el cual presenta cambios cíclicos mensuales relacionados con el efecto de hormonas producidas en el ovario, los estrógenos. • Vagina: es el canal que comunica con el exterior, conducto por donde entrarán los espermatozoides. Su función es recibir el penedurante el coito y dar salida al bebé durante el parto. La irrigación sanguínea de los genitales internos está dada fundamentalmente por la arteria uterina, rama de la arteria hipogástrica y la arteria ovárica, rama de la aorta. La inervación está dada por fibras simpáticas del plexo celíaco y por fibras parasimpáticas provenientes del nervio pélvico. • Clítoris: Órgano eréctil y altamente erógeno de la mujer y se considera homólogo al pene masculino, concretamente al glande. • Labios: En número de dos a cada lado, los labios mayores y los labios menores, pliegues de piel salientes, de tamaño variables, constituidas por glándulas sebáceas y sudoríparas e inervados.
- 3. • Monte de Venus: Una almohadilla adiposa en la cara anterior de la sínfisis púbica, cubierto de vello púbico y provista de glándulas sebáceas y sudoríparas. • Vestíbulo vulvar: Un área en forma de almendra perforado por seis orificios, el meato de la uretra, el orificio vaginal, las glándulas de Bartolino y las glándulas parauretrales de Skene. Los óvulos son las células sexuales o gametos femeninos. Son células grandes, esféricas e inmóviles. Desde la pubertad, cada 28 días aproximadamente, madura un óvulo en uno de los ovarios y pasa a una de las trompas de falopio. Los óvulos son las células haploides más voluminosas del cuerpo humano, formadas por meiosis en los ovarios, en un proceso llamado ovogénesis, que se manifiesta también a través del proceso periódico de la ovulación. La primera de las dos divisiones meióticas, la que reduce el número de cromosomas, se inicia durante el desarrollo embrionario y queda interrumpida durante la profase. Se reanuda a partir de la pubertad, cuando en cada ciclo madura un folículo y el ovocito que envuelve, completándose la primera división, que produce un ovocito secundario, y arrancando la segunda. La segunda división meiótica queda a su vez interrumpida, y no se completa hasta que no ocurre la fecundación, si es que ésta llega a producirse. Luego de completar la meiosis de las ovogonias, además de un ovocito se habrán formado dos cuerpos polares, el primero siendo la célula hermana del ovocito secundario, y el segundo la del óvulo. gfsd
- 5. 1. Testículos: Son los principales órganos del sistema reproductor masculino. Produce las células espermáticas y las hormonas sexuales masculinas. Se encuentran alojados en el escroto osaco escrotal que es un conjunto de envolturas que cubre y aloja a los testículos en el varón. 2. Pene: El pene está formado por el cuerpo esponjoso y los cuerpos cavernosos, su función es penetrar en la vagina de la mujer cuando se halle erecto y deposite semen con las espermatozoides para la fecundación y la supervivencia de la especie. 3: Uretra: La uretra es el conducto por el que discurre la orina desde la vejiga urinaria hasta el exterior del cuerpo durante la micción. La función de la uretra es excretora en ambos sexos y también cumple una función reproductiva en el hombre al permitir el paso del semen desde las vesículas seminales que abocan a la próstata hasta el exterior 4. Cuerpo esponjoso: El cuerpo esponjoso es la más pequeña de las tres columnas de tejido eréctil que se encuentran en el interior del pene Su función es la de evitar que, durante la erección, se comprima la uretra (conducto por el cual son expulsados tanto el semen como la orina) 5.Glande: El glande, bálano o balano 1 es la parte final del pene, específicamente una extensión del cuerpo esponjoso, del cual es su parte más ancha, usualmente con forma de cono o punta de flecha, algunas veces de forma semiesférica. Suele ser de color rojizo o rosado. 6. Cuerpo cavernoso: Los cuerpos cavernosos constituyen un par de columnas de tejido eréctil situadas en la parte superior del pene, que se llenan de sangre durante la erección. Que también se encuentran en el "clítoris" y en los "pezones". Que provocan un estado firme en ellos.
- 6. 7. Vejiga urinaria: La vejiga urinaria es un órgano hueco músculo- membranoso que forma parte del tracto urinario y que recibe la orina de los uréteres, la almacena y la expulsa a través de lauretra al exterior del cuerpo durante la micción. 8. Conducto Deferente: Los conductos deferentes constituyen parte de la anatomía masculina de algunas especies, incluyendo la humana. Son un par de tubos musculares rodeados de músculo liso, cada uno de 35 a 45 cm. aproximadamente, que conectan el epidídimo con los conductos eyaculatorios intermediando el recorrido del semen entre éstos. 9. Conducto eyactivo: Los conductos eyaculatorios constituyen parte de la anatomía masculina; cada varón tiene dos de ellos. Comienzan al final de los vasos deferentes y terminan en la uretra. Durante la eyaculación, el semen pasa a través de estos conductos y es posteriormente expulsado del cuerpo a través del pene. 10. Vesícula seminal: Las vesículas o glándulas seminales son unas glándulas productoras del 60% del volumen del líquido seminal situadas en la excavación pélvica. Detrás de la vejiga urinaria, delante del recto e inmediatamente por encima de la base de la próstata, con la que están unidas por su extremo inferior. 11. Cowper: Estas pequeñas glándulas se encuentran debajo de la próstata y su función es secretar un líquido alcalino que lubrica y neutraliza la acidez de la uretra antes del paso del semen en la eyaculación
- 7. Un espermatozoide es una célula haploide que constituye el gametomasculino. Es una de las células más diferenciadas, y su función es la formación de un cigoto totipotente al fusionarse su núcleo con el del gameto femenino, fenómeno que dará lugar, posteriormente, al embrión y al feto.
- 8. LAS ENFERMEDADES DE TRANSMISIÓN SEXUAL Las (ITS), también conocidas como enfermedades de transmisión sexual(ETS), antes enfermedades venéreas son un conjunto de afecciones clínicas infectocontagiosas que se transmiten de persona a persona por medio de contacto sexual que se produce, casi exclusivamente, durante las relaciones sexuales, incluido el sexo vaginal, el sexo anal y el sexo oral. Sin embargo, pueden transmitirse también por uso de jeringuillas contaminadas o por contacto con la sangre, y algunas de ellas pueden transmitirse durante el embarazo, es decir, de la madre al hijo. Las principales enfermedades son: GONORREA: Es una infección de transmisión sexual provocada por la bacteria gonorrhoeae o gonococo. SIFILIS: es una infección de transmisión sexual crónica producida por la bacteria espiroqueta Treponema pallidum, subespeciepallidum. CLAMIDA: Es una enfermedad de transmisión sexual causada por una bacteria llamada Chlamydia trachomatis. PAPILOMA HUMANO: es un grupo diverso de virus ADN perteneciente a la familia de los Papillomaviridae y representa una de las enfermedades de transmisión sexual más común HERPES GENITAL: es una enfermedad infecciosa inflamatoria de tipo vírico, que se caracteriza por la aparición de lesiones cutáneas formadas por pequeñas vesículas agrupadas en racimo y rodeadas de un halo rojo. TRICOMUNIASIS: es una Infección de transmisión sexual caracterizada por la infección del aparato urogenital del hombre y de otros animales por protozoos de la especie Trichomonas vaginalis. SIDA: es una enfermedad zoonótica1 que afecta a las personas que han sido infectadas por el virus de la inmunodeficiencia humana.
- 9. CHANCRO: es una infección bacteriana causada por un organismo llamado Haemophilus ducreyi. GONORREA SIFILIS CALMIDA PAPILOMA HUMANO
- 10. HERPES GENITAL
- 13. Ciclo menstrual Costa de dos fases: Fase folicular: Se produce la maduración de un óvulo dentro de un folículo y finaliza con la ovulación. Ocurre desde el día 1 al día 14 del ciclo. Fase lútea Comienza tras la evolución y finaliza con la menstruación. Dura desde el día15 al 28 del ciclo. En la fase folicular sucede: 1) bajo la acción de la hormona estimulante del folículo (fsh) procedente de la hipófisis cerebral, estimula el crecimiento de un folículo, que es el conjunto de un óvulo con sus células circundantes. En la fase lútea sucede: 1)tras la evolución ,los restos del folículo en el ovario forman el cuerpo lúteo o amarillo.
- 14. UNA ETAPA DE LOS CAMBIOS La pubertad es un acontecimiento biológico normal de maduración y diferenciación. Se caracteriza por la maduración de los órganos genitales y por la aparición o diferenciación de los caracteres sexuales segundario( la mama ,el vello sexual, la primera menstruación y le ciclo menstrual). En que edades se producen los cambios: La edad asociada a la pubertad suele situarse entre los 10 y los 14 años, aunque los limites pueden fijarse entre los 8 y los 16 años. Factores genéticos , socioeconómicos , relacionados la alimentación y el peso de la paciente condicionan la edad de la aparición, según distintos estudios. El crecimiento asociado a la pubertad aparece alrededor de dos años antes en las niñas que en los niños, y puede alcanzar hasta los 11cm en un año. El desarrollo de las mamas. De los primeros cambios externos es el crecimiento de las mamas, que tiene lugar poco después del aumento de estatura. Puede suceder que ambos cambios coincidan con el tiempo. Aparición del vello pubiano Tras el aumento de estatura y el desarrollo de las mamas, aparece el vello pubiano que, en ocasiones, puede a adelantarse con el tiempo. Aparición del vello axilar Unos dos años después de la aparición del vello pubiano. Nace el vello axilar. Es generalmente el paso previo de la aparición de la menstruación. Aparición de la primera menstruación.
- 15. La primera regla también llamada menarquia aparezca antes del vello axilar incluso antes del vello pubiano. Esa e primera menstruación viene a los 12 ó 13 años, y la primera ovulación unos seis meses después. Los métodos anticonceptivos son de cuatro tipos: Métodos de barrera Métodos químicos, mecánicos y métodos quirúrgicos Metodos de barrera: se basan en que actúan de barrera entre el óvulo y los espermatozoides. Preservativo: es una delgada de material elástico que se coloca sobre el pene y recoge el semen. Diafragma vaginal: es un capuchón de goma que se coloca al fondo de la vagina, tanpando la entrada al útero. Metodos químicos: se basan en el empleo de sustancias químicas que actuan en los espermatozoides o en óvulos. Espermizidas: son cremas o geles que se colocan en la vagina y actuan eliminando al espermatozoide.
- 16. Preparados hormonales: son platillas (píldoras), parches, inyecciones o anillos vaginales que contienen diversos combinados hormonales que impiden la ovulación. Métodos mecánicos: Se basa en utilizar elementos que alteren el proceso natural de anidación del óvulo en el útero. Dispositivo intrauterino: es un aparato de metal o plástico con forma de t que se introduce en el útero, impidiendo la implantación del óvulo fecundando. Métodos quirúrgicos: se basa en la realización de una intervención de conductos del aparato reproductor. Se plantea como método anticonceptivo definitivo, por tanto no aconsejable para los jóvenes. Vasectomía: consiste en cortar los conductos diferentes para impedir la salida de espermatozoides en el semen.
- 17. Ligadura de trompas: consiste en seccionar las trompas de Falopio para impedir el paso del óvulo al útero. De:Jose Carlos Miranda
- 18. Recientemente, la ciencia y la tecnología han desarrollado procedimientos que permiten solucionar los problemas de esterilidad que pueden sufrir las parejas, problema que anteriormente no tenía solución.. La esterilidad pude deberse a diferentes causas, unas veces afecta solamente a uno de los miembros de la pareja; otras veces se debe a factores de las dos personas. Gracias a los avances científicos, hoy en día se pude solucionar, en algunos casos, el problema de la esterilidad. Entre las técnicas de reproducción asistida más conocidas y desarrolladas, citaremos: • La fecundación "in vitro". • Las técnicas de micromanipulación. • La inseminación artificial • La donación de espermatozoides y óvulos. Todas estás técnicas están muy relacionadas entre sí, como veremos a continuación. Fecundación in vitro Consiste en realizar la fecundación del óvulo por el espermatozoide en condiciones de laboratorio. Es decir fuera del cuerpo de la mujer. Generalmente se realiza en una placa petri. Posteriormente, el embrión resultante se implantará en el útero de una mujer. Probablemente estarás pensando en las posibles combinaciones de esta técnica: • Fecundación del óvulo de una mujer con los espermatozoides de su pareja. Puede ocurrir que los espermatozoides del hombre sean viables pero tenga escasa o nula movilidad y por ello no puedan alcanzar el óvulo. Para estas parejas, la fecundación in vitro es una alternativa que da resultado.
- 19. • Fecundación del óvulo de una mujer con los espermatozoides de un donante anónimo. Hay casos en que el hombre es estéril y no produce espermatozoides viables. En estos casos, hay parejas que acuden a la donación de semen para conseguir que la mujer quede embarazada. También puede darse el caso de mujeres sin pareja que desean quedarse embarazadas y recurren a la donación de espermatozoides para fecundar uno de sus óvulos. En este caso la fecundación puede ser in vitro o por inseminación artificial. • Fecundación de un óvulo de una donante anónima con espermatozoides. En una pareja en la que es la mujer la que no produce óvulos viables y fértiles, se puede recurrir a la donación de óvulos que serán fecundados in vitro con los espermatozoides del hombre. En todos estos casos, el embrión resultante puede ser implantado después: • En el útero de la mujer que solicita el tratamiento. • En un útero de una mujer anónima. Esta mujer prestaría temporalmente su útero para que se desarrollara el embrión de la pareja que solicita el tratamiento, es lo que se ha dado en llamar madres de alquiler. Técnicas de micromanipulación Mediante esta técnica se introduce directamente el espermatozoide en el interior del citoplasma del óvulo. Se utiliza en los casos en que los espermatozoides tienen poca o nula movilidad.
- 20. Consiste en la introducción del semen del compañero o de un donante anónimo en el útero de la mujer receptora. En este caso, la fecundación se producirá de forma natural en lasTrompas de Falopio de la mujer receptora. Donación de espermatozoides y óvulos Para que las técnicas anteriores puedan llevarse a cabo, se hace necesaria, en algunos de los casos mencionados, la existencia de personas que donan su óvulos o sus espermatozoides. En la actualidad existen bancos de semen y bancos de óvulos. Y hay más donantes de semen que donantes de óvulos, entre otras cosas porque es más difícil la obtención y la conservación de los óvulos que la de los espermatozoides. Seguramente habrás oído hablar de los niños probeta. Han pasado más de veinte años desde el nacimiento de la primera niña probeta, Louise Brown, y en la actualidad existen más de 300.000 bebés que han nacido mediante estas técnicas. El desarrollo de todas estas técnicas ha planteado y sigue planteando todo tipo de debates y controversias de tipo moral, ético, religioso, filosófico y científico. Sería bueno que investigaras en Internet. Más adelante te propondremos una actividad en este sentido.