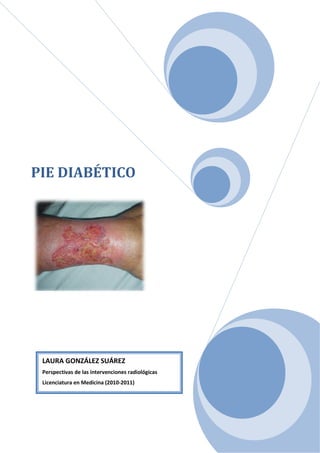
Laura González Suárez - Pie Diabético
- 1. PIE DIABÉTICO LAURA GONZÁLEZ SUÁREZ Perspectivas de las intervenciones radiológicas Licenciatura en Medicina (2010 (2010-2011)
- 2. ÍNDICE Definición ...................................................................................................................................... 3 Prevalencia .................................................................................................................................... 3 Etiología ......................................................................................................................................... 3 Alteraciones vasculares ............................................................................................................. 3 Neuropatía diabética................................................................................................................. 4 Factores de riesgo ......................................................................................................................... 5 Síntomas ........................................................................................................................................ 6 Clasificación de los grados de severidad del pie diabético ........................................................... 7 Diagnóstico .................................................................................................................................... 7 Tratamiento................................................................................................................................... 9 Abordaje local según grado de severidad ................................................................................. 9 Algoritmo terapéutico para el manejo de las úlceras ............................................................. 11 Higiene y cuidado de los pies ...................................................................................................... 12 Recomendaciones de calzado ..................................................................................................... 12 Hábitos saludables ...................................................................................................................... 13 Chequeos regulares..................................................................................................................... 14 BIBLIOGRAFÍA .............................................................................................................................. 15 2
- 3. Definición El pie diabético es una infección, ulceración o destrucción de los tejidos profundos relacionados con alteraciones neurológicas y distintos grados de enfermedad vascular periférica en las extremidades inferiores que afecta a pacientes con diabetes mellitus. Es importante remarcar que no debe confundirse "pie diabético" con el pie de una persona diabética, ya que no todos los diabéticos desarrollan esta complicación que depende en gran medida del control que se tenga de la enfermedad, de los factores intrínsecos y ambientales asociados al paciente y en definitiva del estado evolutivo de la patología de base. Prevalencia La prevalencia de úlceras de pie diabético en los pises desarrollados varía según el sexo, edad y población desde el 4% hasta el 10%. Se ha establecido una incidencia correspondiente del 2,2 al 5,9%. Se ha calculado que al menos un 15% de los diabéticos padecerá durante su vida ulceraciones en el pie, igualmente se estima alrededor de un 85% de los diabéticos que sufren amputaciones previamente han padecido una úlcera. La prevalencia estimada de neuropatías periféricas, factor de riesgo prevalerte para el desarrollo de úlceras, oscila entre el 30 y el 70 %. La prevalecía de enfermedad vascular periférica en diabéticos se ha calculado que oscila del 10-20%. Podemos afirmar que las úlceras neuropatías son de igual frecuencia en hombres que en mujeres y que aparecen generalmente en diabéticos de larga evolución. Etiología El pie del paciente diabético es muy sensible a todas formas de traumatismos: el talón y las prominencias óseas resultan especialmente vulnerables. Los daños a los nervios periféricos de los pies provocan trastornos sensoriales, úlceras de la planta del pie, atrofia de la piel, etc. y debido a la oclusión de las arterias que llevan sangre a los pies se puede producir gangrena. Es frecuente en los pacientes diabéticos que las lesiones propias del denominado pie diabético trascurran sin dolor, debido a lo cual se suele agravar la lesión antes de que el paciente pida ayuda especializada. Deformidades del pie: Alteraciones estructurales del pie como la presencia de dedo de martillo, dedos en garra, hallux valgus, cabezas metatarsianas prominentes, amputaciones u otra cirugía del pie. Alteraciones vasculares La principal consecuencia de la diabetes se encuentra en los vasos sanguíneos, que se endurecen lentamente disminuyendo el aporte de sangre a cada región. Algunos órganos del 3
- 4. cuerpo son, naturalmente, más sensibles al aporte sanguíneo y por eso sufren esta deficiencia primero. Ellos son el cerebro, el corazón, las retinas de los ojos y el riñón. Y, como es de suponer, aquellas zonas que están más lejos del corazón tienen normalmente menos recambio sanguíneo y es más dificultoso el retorno venoso. Y por ello los pies se afectan notablemente. Un pie frío, azul o pálido puede ser signo de mala circulación, con menos sangre, el pie no tiene suficiente oxígeno y nutrientes para sanar o defenderse de una infección. Si un pie recibe menos nutrientes y oxígeno, los huesos y las articulaciones se debilitan y el pie se aplana. Esto crea nuevas áreas de presión que pueden dañar la piel. Cuando los nervios y las arterias se dañan, la persona diabética no siente pequeñas heridas que pueden volverse infecciones serias que pueden afectar todo el pie o también la pierna. Si esta situación no se detiene, la infección puede llegar a todo el cuerpo. Enrojecimiento, inflamación y calentura en un pie son signos de infección. Neuropatía diabética La poca irrigación altera la correcta conducción de los nervios, lo que se conoce como neuropatía diabética. Los nervios son los encargados de informar sobre presiones, sensibilidad, posición del cuerpo y dolor. Por eso junto con la alteración sanguínea se suma la deficiencia nerviosa. El paciente puede perder la sensibilidad o, por el contrario, dolerle mucho más sus pies. A veces siente cosquilleos, quemazón, picazón. Los músculos también se debilitan y comienzan a doler. Cuando estas alteraciones progresan con el tiempo, el pie se necrosa en sus tejidos profundos, se infecta y se destruyen sus estructuras. Eso es lo que se conoce como “pie diabético”. Por lo tanto, una herida que se deje sin tratar puede infectarse y engangrenarse. La gangrena es una infección seria que si no se trata puede requerir de una amputación de parte del pie o de 4
- 5. la pierna para salvar el resto de la extremidad. Factores de riesgo • Hiperglucemia El control glucémico ha demostrado disminuir la aparición y progresión de las complicaciones microvasculares y neuropáticas (la neuropatía distal es el factor que más contribuye al desarrollo del pie diabético y posterior amputación). Por otro lado, la hiperglucemia produce un aumento de la glicosilación del colágeno, lo que favorece la formación de callos y la disminución de la movilidad de las articulaciones, ambos predictivos de la formación de úlceras. • Tabaquismo Es un factor de riesgo para la aparición de vasculopatía periférica en pacientes diabéticos. El abandono del habito tabáquico es la modificación mas importante en la conducta de un diabético que va a contribuir a disminuir el riesgo de aparición de enfermedad cardiovascular. Sin embargo, el habito tabáquico solo es predictivo de amputación cuando el inicio de la diabetes es antes de los 30 años. 5
- 6. • Hipertensión Los pacientes diabéticos que tienen hipertensión tienen 5 veces más riesgo de desarrollar vasculopatía periférica, aunque aún no hay evidencia de que el buen control de la tensión arterial consiga reducir el número de amputaciones. • Dislipemia Los trastornos lipídicos asociados a la diabetes (aumento de LDLc, aumento de triglicéridos y disminución de HDLc) se han asociado claramente con el desarrollo de enfermedad vascular periférica. Pero aún no hay suficiente evidencias que demuestren que el buen control de la dislipemia diabética disminuya el número de amputaciones. • Bajo nivel socioeconómico Los pacientes de clase social más baja tienen un mayor riesgo en la formación de úlceras y posterior amputaciones. Se piensa que la peor higiene y cuidado de los pies, el retraso en acudir a los servicios sanitarios y un menor apoyo social y familiar pueden condicionar este mayor riesgo. Una intervención, en la medida de los posibles, con la ayuda de los trabajadores sociales, puede ayudarnos en la reducción del riesgo. Síntomas • Vasculares Pies fríos, claudicación intermitente, dolor en reposo (nocturno), disminución de la irrigación, disminución temperatura, rubor • Neurológicos Ardor, hormigueo, alteración reflejos osteotendinosos, parestesias, dolor e hiperestesia, hipersensibilidad, sequedad de piel, disminución de la sudoración, heridas que no cicatrizan, cambios de coloración piel. • Gangrena La progresión de la isquemia lleva a desarrollar gangrena. Esta se puede definir como la muerte y putrefacción del tejido. Se ha descrito que hasta un tercio de los diabéticos pueden tener pequeñas áreas de gangrena. La gangrena puede ser causada por una embolia, un trombo, condiciones vasoespásticas (síndrome de Raynaud), traumas, temperaturas extremas o infecciones. 6
- 7. Clasificación de los grados de severidad del pie diabético CLASIFICACIÓ DE LOS GRADOS DE SEVERIDAD DEL PIE DIABÉTICO SEGÚ LA ESCALA DE WAG ER Grado 0 Pie en riesgo por presencia de enfermedad vascular periférica, neuropatía, deformidades ortopédicas, pérdida de la visión, nefropatía, edad avanzada. Grado 1 Ulcera superficial Grado 2 Ulcera profunda que llega a tendón, ligamento, articulaciones y/o hueso Grado 3 Infección localizada: celulitis, absceso, osteomielitis Grado 4 Gangrena local Grado 5 Gangrena extensa Diagnóstico Un diagnóstico precoz permite articular las pautas de prevención primaria o secundaria de forme eficaz y, a ser posible, eficiente. Primero debe establecerse los aspectos generales de la metabolopatía (antecedentes familiares, tipo de diabetes, evolución, tratamiento, hábitos, etc.) y segundo paso es identificar signos y síntomas que conforman el “Pie de Riesgo”. • Exploración clínica: valora el aspecto y estado de la piel y uñas, la temperatura, trastornos estructurales y alineación de los dedos. • Exploración neurológica: se hace una evaluación de posibles alteraciones que son propias de la afectación sensitivo-motora. • Exploración instrumental: test de sensibilidad profunda (diapasón graduado de RYDEL-SEIFFERF) y test de sensibilidad superficial (monofilamento). ⇒ Test de sensibilidad profunda. Diapasón. Dispone de unos cursores graduados desde 0 en la base a 8 en la parte superior. Se aplica la base del diapasón sobre la cabeza del primer metatarsal. Cuando el diapasón vibra, los triángulos en el cursor aparecen dobles. El número más próximo que aparece como punto de intersección de los lados largos de los dos triángulos que vibran en el momento en que el sujeto cesa de percibir la vibración, constituye la medida. Debe determinarse 3 veces en cada pie. Las medidas en cada pie se promedian por separado. Los pacientes vulnerables a las ulceraciones serían aquellos en los que la lectura fuese <4. 7
- 8. ⇒ Test de sensibilidad superficial. Monofilamento. 1. Mostrar el filamento al paciente y tocarle con él en el brazo o la mano para demostrarle que no duele. 2. Realizar el test con el filamento en las áreas indicadas en cada pie. Nunca aplicarlo en una úlcera, callo, piel necrótica u otra lesión. 3. Aplicar el filamento perpendicularmente a la piel, empleando siempre movimientos uniformes. 4. Ejercer la presión suficiente para que el filamento se doble. 5. Retirarlo de la piel. No realizar movimientos rápidos. La aproximación, el contacto con la piel y la retirada del filamento no debe durar más de 1½ segundos. 6. No permitir que el filamento se deslice sobre la piel ni hacer contactos reiterados sobre un lugar de test. 7. El paciente responderá "sí" si siente el filamento. Si no responde al contacto en un área concreta del pie, continuar en otro sitio. Cuando se haya completado la secuencia, repetir las áreas donde el paciente no haya indicado que siente el contacto del filamento. 8. Usar una secuencia aleatoria para aplicar el filamento, para evitar que el paciente imagine donde le va a tocar. 9. Indicar con un signo "-" las zonas en las que no ha respondido al contacto con el filamento. 10. La pérdida de la sensibilidad protectora en algunos de esos lugares indica un pie de alto riesgo. 8
- 9. Tratamiento Las medidas generales del tratamiento del pie diabético, incluyen: Un adecuado control de la diabetes. El estudio y tratamiento del flujo arterial. El desbridamiento y curetaje adecuado de la lesión. Descarga adecuada de la zona. Descartar y tratar la infección. Por su importancia, detallaremos estas medidas sobre la infección. Pueden estar ausentes los signos de afectación sistémica: fiebre, escalofríos, leucocitosis, etc., pero cuando están presentes indican una infección de mayor severidad. El diagnóstico de infección se basa en los signos locales de infección: Celulitis, linfangitis, crepitación, afectación ósea, exudado purulento, fetidez, profundidad, fístulas, gangrena... La presencia de dolor o disconfort en una úlcera neuropática previamente indolora es muy sugestiva del establecimiento de una infección. La visualización del hueso o su palpación con sonda a través de la úlcera es altamente sugestiva de osteomielitis. Los cultivos cuantitativos permiten la diferenciación entre colonización e infección de la herida. Para ello se debe lavar la superficie de la herida, tomar una muestra del tejido, y hacer un recuento del número de colonias por gramo de tejido. Un nivel superior a 100.000 organismos por gramo de tejido indica infección de la herida. La microbiología suele ser polimicrobiana en las infecciones severas incluyendo gérmenes anaerobios. Debe instaurarse antibioterapia de amplio espectro hasta que se reciban los resultados del cultivo. En las infecciones leves por vía oral y en las moderadas y graves por vía oral y parenteral, basados en el antibiograma, el germen más frecuente y la respuesta clínica. Se realizarán pruebas radiológicas ante la sospecha de osteomielitis. En principio, un correcto drenaje de los focos infecciosos y un desbridamiento de la lesión son las mejores medidas contra la infección en el pie diabético junto con la correcta antibioterapia sistémica. Abordaje local según grado de severidad Grado O: Hiperqueratosis (callos o durezas) o grietas: crema hidratante a base de lanolina o urea después de un correcto lavado y secado de los pies, 1 o 2 veces al día. También es útil el uso de vaselina salicílica al 10%. La utilización de piedra pómez es muy recomendable para eliminar durezas. En las fisuras están indicados los antisépticos suaves y a ser posible que no tiñan la piel. La escisión de callosidades ha de hacerla el podólogo. 9
- 10. Deformidades (hallux valgus, dedos en martillo, pie cavo,...): valorar la posibilidad de prótesis de silicona o plantillas y preferiblemente cirugía ortopédica. Uña incarnata: como regla general no se deben cortar nunca las uñas sino limarlas; el calzado no debe comprimir los dedos. Si esta es recidivante el tratamiento es quirúrgico. Micosis, pie de atleta: Suele aparecer entre los dedos y en la planta como una zona enrojecida con maceración y ruptura de la piel. Se trata con antimicóticos tópicos y evitando la humedad del pie. Grado 1: Úlcera superficial: reposo absoluto del pie lesionado, durante 3-4 semanas. Limpieza diaria con suero fisiológico (a cierta presión) y mantener medio húmedo. Valorar la lesión cada 2-3 días. Se han propuesto varias sustancias, entre ellas las soluciones antisépticas, los factores de crecimiento derivados de las plaquetas o los productos con colágeno. Grado 2: Úlcera profunda: reposo absoluto del pie lesionado. Debe sospecharse la posible existencia de infección que se evidenciará principalmente por los signos locales, celulitis, linfangitis, crepitación, afectación ósea, exudado purulento, fetidez, profundidad, fístulas, gangrena... Se realizará un desbridamiento quirúrgico minucioso, eliminando los tejidos necróticos, así como la hiperqueratosis que cubre la herida; para los esfacelos que no puedan ser retirados mediante bisturí podemos ayudarnos de productos como las enzimas proteolíticas o los hidrogeles. Tópicamente ante signos de infección estaría indicado el uso sulfadiacina argéntica o determinados apósitos con plata y en lesiones muy exudativas el uso de productos absorbentes, tales como los apósitos de hidrofibra de hidrocoloide y los alginatos. Se instaurará siempre tratamiento antibiótico sistémico tras la toma de una muestra de la úlcera para cultivo y antibiograma. Localmente ante una úlcera que no sigue una evolución satisfactoria, se sospecha osteomielitis (hacer siempre radiografías de la zona). Grado 3: Ante zona de celulitis, absceso, u osteomielitis, o signos de sepsis, el paciente debe ser hospitalizado de forma urgente para desbridamiento quirúrgico y tratamiento con antibióticos vía parenteral. 10
- 11. Grado 4: Gangrena de un dedo / dedos del pie: El paciente debe ser hospitalizado para estudiar circulación periférica y valorar tratamiento quirúrgico (by-pass, angioplastia, amputación) Grado 5: Gangrena del pie: El paciente debe ser hospitalizado para amputación. Algoritmo terapéutico para el manejo de las úlceras Las consideraciones inmediatas de la valoración de la herida incluyen: 1. Perfusión y oxigenación del área de la herida. 2. Presencia de infección o absceso. 3. Valoración de la necesidad de realizar un desbridamiento cortante o un tratamiento quirúrgico más agresivo. El diagnóstico preliminar siguiente, incluiría unas pruebas más específicas y extensas para establecer un cuadro más claro de estado de la herida, estas pueden ser: 1. Biopsia para cultivo. 2. Estudio vascular, doppler, radiografía, medición de la presión de O2 transcutáneo. 3. Pruebas analíticas de sangre. Y como manejo local de la herida la propuesta para una buena práctica clínica incluiría: 1. El desbridamiento apropiado de la herida. 2. La gestión óptima del grado de humedad del lecho de la herida, controlando el exudado y edema. 3. Disminución de la carga bacteriana y control y tratamiento de la infección. 4. Descarga de la herida. 5. Clasificación de la herida usando la escala de Wagner para determinar la magnitud de la herida e identificando a esos pacientes que necesitan la intervención quirúrgica inmediata. 11
- 12. Higiene y cuidado de los pies Lavarse los pies con agua tibia (no caliente), y usar un jabón suave. Antes de lavarse los pies con agua tibia deben revisar la temperatura con la mano o con el codo. El baño no debe durar más de 10 minutos. Deben secarse bien los pies, especialmente entre los dedos, usando una toalla suave. Aplicar una crema o loción hidratante en sus pies sobre todo en los talones (nunca entre los dedos). Es imprescindible que se revise sus pies cada día, sobre todo entre los dedos. Debe buscar cortes, ampollas, enrojecimiento o hinchazón. Si es necesario hacer uso de un espejo para observar la planta de sus pies. El corte de uñas es muy importante ya que puede provocar heridas, uñas encarnadas, etc... Éste debe ser en línea recta, apurando con una lima de cartón los bordes. No apurar el corte ni cortar la piel que se encuentra por encima de los dedos. Si tiene las uñas gruesas y no puede cortárselas, deberá probar a hacerlo tras la ducha o bien pedir ayuda a un familiar o especialista. Preferiblemente se hará con cortaúñas en vez de tijeras. Recomendaciones de calzado Los zapatos y medias apropiados protegen los pies y los mantienen sanos previniendo la formación de callos, callosidades y heridas. Algunos consejos para evitar lesiones en los pies a través del calzado son: 1. Mantenga sus pies secos poniéndole talco no medicinal antes de colocarse los zapatos, calcetines y medias. 2. No use zapatos sin colocarse calcetines. 3. No use sandalias u otros zapatos que dejen sus dedos o talones al descubierto. 4. Use calcetines y medias bien acolchados. 12
- 13. 5. Evite zapatos de tacón alto y los zapatos terminados en punta. 6. Use calcetines o medias bien acolchados sin costuras internas, ni de nylon ni con bandas elásticas. 7. No use calzado incómodo o ajustado que roce o lesiones los pies, la punta del zapato debe permitir el movimiento de los dedos. 8. Consulte a su médico antes de comprar zapatos ortopédicos especiales. 9. Ablande los zapatos nuevos poco a poco, usándolo una hora por día durante varios días. 10. Cambie su calzado y sus calcetines todos los días. 11. Evite el uso de sandalias de tiras o de calcetines con costuras que puedan causar puntos de presión. Hábitos saludables - Camine diariamente (siempre calzado). - Eleve las piernas y tobillos arriba y abajo 5 minutos dos o tres veces al día. - Cuando se siente mantenga las piernas apoyada en el suelo. - Practique deporte en la medida de lo posible. - Controle la tensión arterial. - No fumar, ya que restringe la circulación de la sangre en los pies (aumenta el riesgo de amputación). -Llevar una dieta equilibrada. 13
- 14. Chequeos regulares • Debe revisarse sus pies con regularidad para evitar problemas. • No debe quitarse los callos, acuda al podólogo, ya que puede lesionarse. • Concluyendo podemos decir que los problemas de los pies son complicaciones comunes de la diabetes. Afortunadamente se puede prevenir o demorar con un control adecuado del azúcar en sangre, una buena dieta, una buena rutina de ejercicio y una adecuada limpieza y cuidado de los pies. • El control exitoso de la diabetes y una buena higiene de los pies depende es su mayoría del paciente. 14
- 15. BIBLIOGRAFÍA ⇒ http://es.wikipedia.org/wiki/Pie_diab%C3%A9tico ⇒ http://www.madrid.org/cs/Satellite?blobcol=urldata&blobheader=application%2Fpdf &blobheadername1=Content- disposition&blobheadername2=cadena&blobheadervalue1=filename%3Dprt_PieDiabe tico.pdf&blobheadervalue2=language%3Des%26site%3DHospitalRamonCajal&blobkey =id&blobtable=MungoBlobs&blobwhere=1202756185419&ssbinary=true ⇒ http://dolor.suite101.net/article.cfm/cuidado-de-los-pies-en-un-paciente-diabetico ⇒ http://piediabeticoduepamimia.blogspot.com/ ⇒ http://www.efdeportes.com/efd95/diabet.htm ⇒ http://ylang- ylang.uninorte.edu.co:8080/perseo/images/GManejo/MI/pie_diabetico.pdf ⇒ http://úlceras.net/monograficos/pieDiabetico05.htm 15
