Ppn p imprimir
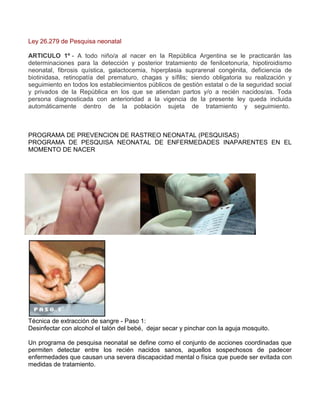
- 1. Ley 26.279 de Pesquisa neonatal ARTICULO 1º - A todo niño/a al nacer en la República Argentina se le practicarán las determinaciones para la detección y posterior tratamiento de fenilcetonuria, hipotiroidismo neonatal, fibrosis quística, galactocemia, hiperplasia suprarenal congénita, deficiencia de biotinidasa, retinopatía del prematuro, chagas y sífilis; siendo obligatoria su realización y seguimiento en todos los establecimientos públicos de gestión estatal o de la seguridad social y privados de la República en los que se atiendan partos y/o a recién nacidos/as. Toda persona diagnosticada con anterioridad a la vigencia de la presente ley queda incluida automáticamente dentro de la población sujeta de tratamiento y seguimiento. PROGRAMA DE PREVENCION DE RASTREO NEONATAL (PESQUISAS) PROGRAMA DE PESQUISA NEONATAL DE ENFERMEDADES INAPARENTES EN EL MOMENTO DE NACER Técnica de extracción de sangre - Paso 1: Desinfectar con alcohol el talón del bebé, dejar secar y pinchar con la aguja mosquito. Un programa de pesquisa neonatal se define como el conjunto de acciones coordinadas que permiten detectar entre los recién nacidos sanos, aquellos sospechosos de padecer enfermedades que causan una severa discapacidad mental o física que puede ser evitada con medidas de tratamiento.
- 2. Por definición son acciones fundamentalmente preventivas de la atención primaria de la salud y como tales competen al área de la Salud Pública. Según la Academia Americana de Pediatría existen requisitos para que una enfermedad sea candidata a ser considerada para su rastreo neonatal: - Debe ser frecuente, inaparente en el momento de nacer y causar una severa morbilidad mental y/o física y/o mortalidad al no ser detectada. - Su diagnóstico precoz debe representar un beneficio incuestionable, razonable en la comparación de costos (financieros y de recursos) - Debe existir una prueba de pesquisa neonatal rápida, simple y realizable, un tratamiento efectivo y disponible y un sistema que permita el correcto diagnóstico, consejo, tratamiento y seguimiento de los detectados. Paso2: Impregnar con sangre los círculos de la tarjeta y secar. Llenar la tarjeta con todos los datos y enviar por correo. Existen por lo tanto diferencias sustanciales entre lo que puede definirse como un análisis diagnóstico y uno de pesquisa neonatal. Mientras el primero confirma o descarta una patología, el segundo encuentra sospechosos de padecerla y por lo tanto en su realización está implícita la confirmación de la enfermedad a detectar entre los individuos que resultaron positivos para la prueba. Sin embargo, un programa de pesquisa neonatal es mucho más que un simple análisis de sangre en papel de filtro. Comprende tareas que se enumeran a continuación y que cada una conlleva una acción sincronizada y responsable para llevar a término la detección adecuada y el tratamiento oportuno a saber: • Educación de los padres y del equipo de salud sobre la pesquisa • Recolección y transporte confiables de las muestras • Realización rápida y confiable del test de la pesquisa • Pronta ubicación y seguimiento del individuo con test anormal • Diagnóstico de certeza con test confirmatorios • Educación, consejo genético y apoyo psicológico de las familias con niños afectados • Manejo y tratamiento adecuados de los pacientes • Evaluación sistemática de la evolución
- 3. Tarjeta de Pesquisa Los programas de pesquisa neonatal requieren de un sólido equipo profesional - técnicoadministrativo con amplios conocimientos de gestión, capaz de establecer una óptima efectividad, eficiencia y eficacia, que favorezcan la calidad y desarrollo del programa. La difusión del programa con acciones de educación a través de material gráfico y de medios de comunicación será útil para concientizar a la población sobre los beneficios de la detección. Estas acciones deben ser continuas o periódicas dado que la población de gestantes no es siempre la misma y en regiones de cobertura parcial es el factor humano el que disemina la información de la necesidad de llegar con el beneficio a TODOS LOS RECIÉN NACIDOS. En términos prácticos, y como ya está establecido internacionalmente para los procedimientos de la pesquisa neonatal, la misma debe realizarse en un papel de filtro adecuado con los datos correspondientes del niño estudiado y la misma deberá ser tomada a todos los recién nacidos a las 48hs de vida y en aquellos niños derivados con anterioridad al derivar y al recibir un niño de otra institución. En la mayoría de las patologías detectadas es la continuidad y adecuación del tratamiento lo que permite el crecimiento y desarrollo normal del niño afectado. Para ello el programa deberá tener un sistema de reaseguro y registro de tratamiento adecuado. A continuación se da información sobre las enfermedades a pesquisar propuestas por la ley, sus consecuencias si no son tratadas, la incidencia estimada en nuestro país, el método de pesquisa de elección para la detección neonatal, los métodos confirmatorios y el tratamiento indicado para cada una de ellas. (Ampliar imagen al final de la página) Todo centro de referencia para el seguimiento de niños con resultados positivos debe ser capaz de: • INICIAR EL TRATAMIENTO ESPECÍFICO E INTEGRAL, EN FORMA INMEDIATA AL DIAGNÓSTICO CERTERO • CONTROLAR EL TRATAMIENTO SEGÚN PROTOCOLOS ESTABLECIDOS PARA CADA PROGRAMA DE SEGUIMIENTO
- 4. • OTORGAR A LA FAMILIA CONSEJO GÉNETICO, APOYO PSICOLÓGICO Y APOYO SOCIAL. Como podrá deducirse de la exposición, un Programa de pesquisa neonatal dista de ser un análisis o una acción solitaria. Es el esfuerzo de los distintos niveles y, en países regionalizados de los distintos programas, los que llevan al éxito, entendiendo como tal la prevención de patologías discapacitantes en los niños recién nacidos. PESQUISA DE HIPOTIROIDISMO CONGENITO Y FENILCETONURIA La detección sistemática de metabolopatías neonatales se inicia en España, al igual que en otros países de nuestro entorno, a finales de la década de los setenta. En agosto de 1985 F.E.I.(Fundación de Endocrinología Neonatal) armó y comenzó a ofrecer un programa orientado a prevenir la discapacidad mental. La finalidad del mismo es poder detectar en los recién nacidos el Hipotiroidismo congénito y/o la Fenilcetonuria, enfermedades ambas que no presentan síntomas clínicos en el recién nacido, que se pueda sospechar la enfermedad, ya que sólo el 5% de los hipotiroideos congénitos presenta algún signo de alarma. Esta pesquisa que se hace rutinariamente en todos los países desarrollados, tiene como objetivo evitar el daño cerebral y consiguiente retardo mental que estas dos enfermedades provocan, cuando no son detectadas y tratadas precozmente, por lo que han sido incorporadas definitivamente a la medicina preventiva de igual manera que las vacunaciones. Los análisis para detectar estas enfermedades se practican en unas gotas de sangre que se extraen del talón del niño recién nacido, después de las 24hs de vida y antes del 7mo día, las mismas son colocadas en un papel de filtro especial, donde se adjuntan los datos del bebe. Esta tarjeta se puede enviar por correo, entregar personalmente, o en muchos casos la Institución donde nace el niño se encarga de la extracción y el traslado de las muestras, para asegurarse que el estudio se efectúe en forma inmediata. En otros casos F.E.I., se ocupa de ir a las diferentes maternidades a retirar las tarjetas con las muestras de sangre y a entregar los resultados de la semana anterior. No existen estadísticas nacionales sobre la cantidad de niños afectados. Si se cuenta con un promedio internacional, tomado de los países que realizan esta pesquisa a todos sus recién nacidos alcanzando una cobertura del 99%. De este modo se obtuvo una frecuencia de hipotiroidismo congénito de aproximadamente 1 en 3.000 recién nacidos y la fenilcetonuria de 1 en 10.000. Gracias a haber implementado este sistema con mucho esfuerzo, es que en estos años han accedido a este Programa y se han detectado 633 recién nacidos con hipotiroidismo congénito y 116 con Fenilcetonuria, quienes realizando el tratamiento adecuado se desarrollan normalmente, y se incorporarán a la sociedad igual que cualquier otro individuo, como consecuencia de haber sido diagnosticados y tratados en forma precoz. En nuestro país, dos leyes nacionales han sido sancionadas (23.413 y 23.874) en octubre de 1990, y en agosto de 1994 se concretó la reglamentación para el Hipotiroidismo congénito y la Fenilcetonuria, como prácticas obligatorias en el recién nacido. HIPOTIROIDISMO CONGÉNITO PROBLEMAS DE LA GLÁNDULA TIROIDES
- 5. Comité Nacional de Endocrinología de la Sociedad Argentina de Pediatría Médicos Maria Eugenia Escobar, Viviana Pipman, Andrea Arcari, Elisabeth Boulgourdjian, Ana Keselman, Titania Pasqualini, Guillermo Alonso, Miguel Blanco ¿Qué es la Glándula tiroides? La glándula tiroides se encuentra ubicada en el cuello por delante de la tráquea, y tiene forma similar a una mariposa, con dos lóbulos a los lados, unidos en el centro por el istmo. Su función es producir hormonas tiroideas, siendo una de ellas la tiroxina, también conocida como T4 por tener cuatro moléculas de yodo en su composición y otra, la triyodotironina o T3, que tiene tres moléculas de yodo. ¿Cuál es su función? Las hormonas tiroideas tienen funciones muy importantes en el organismo, actúan en el crecimiento y en el desarrollo, regulan la actividad cardiovascular y la forma en que el cuerpo usa y almacena energía, proceso que se conoce como metabolismo. ¿Qué es el hipotiroidismo primario? Cuando se produce una disminución o ausencia en la producción de las hormonas T3 y T4 por la glándula tiroides hablamos de hipotiroidismo primario. Es la alteración hormonal más frecuente en la población mundial. ¿De qué se trata el hipotiroidismo congénito? El hipotiroidismo congénito está presente desde el nacimiento, con una frecuencia aproximada de 1/2000 recién nacidos. Las causas más frecuentes del Hipotiroidismo Congénito (HC) son la falta de glándula tiroides o alteraciones en su formación, y los defectos en la síntesis de hormonas tiroideas. En los primeros meses de vida puede pasar desapercibido por no dar signos clínicos, y esto sería de mucha gravedad, ya que afectaría el crecimiento y desarrollo mental del niño. Los pacientes que no se detectan y tratan precozmente en los primeros días de la vida presentan retardo mental, grados variables de retardo de crecimiento, alteraciones neurológicas. La detección del hipotiroidismo congénito mediante programas de pesquisa neonatal ha permitido su diagnóstico y tratamiento tempranos. Se debe tomar una gota de sangre en papel de filtro en todos los recién nacidos antes del alta de la maternidad. En nuestro país, existe una legislación que obliga a la detección precoz (ley 23413 y 23874 del 26/10/86 y 24/10/90 con decreto reglamentario 1316/94 del 8/8/94, resolución ministerial 508/96 del 18/11/96) CONCLUSION DE IMPORTANCIA: Debe medirse TSH a todo recién nacido antes del alta de la maternidad para realizar un diagnóstico y tratamiento precoz,antes del primer mes de vida, y lograr asì la prevención de la discapacidad severa en este tipo de pacientes, permitiendo que crezcan y se desarrollen normalmente. ¿Que es el Hipotiroidismo adquirido? El hipotiroidismo adquirido, se presenta más tarde en cualquier momento a lo largo de la vida. La causa más común es la tiroiditis autoinmune, también conocida como enfermedad de
- 6. Hashimoto. Esta forma de tiroiditis presenta autoanticuerposcontra la propia glándula tiroides lo que puede alterar la función y producción delas hormonas tiroideas. También puede verse en personas que hayan sido operadas de la tiroides o que hayan recibido irradiación de la glándula, o que reciban agentes químicos medicamentosos para el tratamiento de otras enfermedades (amiodarona y litio), que pueden afectar secundariamente el funcionamiento de la glándula tiroides. Puede verse hipotiroidismo adquirido asociado a otras patologías como síndrome de Down, diabetes mellitus insulinodependiente, vitíligo, enfermedad celíaca y otras enfermedades autoinmunes . A diferencia del hipotiroidismo congénito, que genera retraso mental severo e irreversible si no se cuenta con el tratamiento adecuado, el hipotiroidismo adquirido puede manifestarse a través de síntomas variados, desde leves a más severos, como un crecimiento lento fundamentalmente de extremidades, retraso en la dentición, tendencia al sobrepeso, disminución del apetito, intolerancia al frío, piel áspera y seca, pelo quebradizo constipación, sueño, cansancio y retraso en el desarrollo puberal. ¿Qué muestra el análisis de laboratorio en el hipotiroidismo primario? El aumento de TSH, es la prueba diagnóstica de primera línea. ¿Cómo se trata el hipotiroidismo? La levotiroxina sódica (T4, hormona sintética) es el tratamiento de elección, en forma de comprimido el cual debe ser pisado para la administración por vía oral en recién nacidos o niños muy pequeños. Se da una vez al día preferentemente en ayunas, media hora antes del primer alimento aunque ésto es difícil en lactantes y niños. Administrada en dosis apropiadas, tiene un alto grado de eficacia con bajo riesgo de reacciones adversas. QUE ES LA FENILCETONURIA La fenilcetonuria es una enfermedad del metabolismo de las proteínas que deber ser detectada en los primeros meses de vida y tratada adecuadamente para evitar el daño mental que puede producir. El control del paciente fenilcetonúrico durante la infancia es muy importante porque en este momento el sistema nervioso esta en formación. Los individuos fenilcetonúricos deben realizar una dieta especial que reemplaza las proteínas por un sustituto libre o pobre en fenilalanina e incluye alimentos de uso común en cantidades medidas que le dan al niño la fenilalanina necesaria para crecer, madurar y formar todas las proteínas del cuerpo humano. Este manual tiene por objeto proporcionar a las familias afectadas una herramienta útil para el cuidado diario del paciente fenilcetonúrico. En él están incluidas las nociones básicas de la enfermedad y los consejos prácticos para poder llevar a cabo la dieta diariamente y en circunstancias especiales. El equipo de profesionales que tratan a su niño utilizará su contenido para trabajar con los padres en el cuidado del niño/a PKU. GENERALIDADES
- 7. ¿Qué es la Fenilcetonuria (PKU)? La Fenilcetonuria es una enfermedad genética en la cual se encuentra alterado el metabolismo de un componente de las proteínas. PKU es la sigla inglesa para referirse a esta enfermedad (Phenylketonuria) y es utilizada en casi todo el mundo. Los niños PKU crecen y maduran normalmente si se diagnostican y tratan adecuadamente en los primeros meses de vida. ¿Cómo se diagnostica la enfermedad? La enfermedad debe ser diagnosticada por un análisis de sangre realizado al recién nacido al alta de la maternidad, realizando la pesquisa neonatal. La experiencia de la FEI (Fundación de Endocrinología Infantil) desde 1985 permite asegurar que la fenilcetonuria afecta a aproximadamente a 1 de cada 20.000 recién nacidos con la forma clásica o severa de la enfermedad y a otro niño cada 20.000 con una forma más leve que se denomina hiperfenilalaninemia. Es decir, que existe 1 niño con problemas en el metabolismo de la fenilalanina cada 10.000 recién nacidos. LA MEJOR FORMA DE PREVENCIÓN DE LA PKU ESSU DETECCIÓN EN EL RECIÉN NACIDO ¿Cuál es el problema en la fenilcetonuria? En todos los alimentos existen tres grupos de nutrientes principales: Grasas, Hidratos de Carbono y Proteínas. Las personas con PKU no tienen problemas con los dos primeros pero son incapaces de metabolizar adecuadamente las proteínas de los alimentos. Cada proteína es como una cadena en la que los eslabones que la forman son moléculas pequeñas llamadas aminoácidos. Al comerlas, las proteínas enteras se rompen en aminoácidos en el aparato digestivo y estos aminoácidos son llevados por la sangre a los diferentes tejidos donde son usados para construir las proteínas del cuerpo. Ahora bien, entre los eslabones que forman la cadena (aminoácidos) existen algunos de más valor. Estos aminoácidos se llaman esenciales y son tan valiosos porque el cuerpo no los puede fabricar por sí mismo. Las proteínas con aminoácidos esenciales tienen alto valor biológico y en general son aquellas de origen animal (carne, leche, huevo etc). Normalmente la fenilalanina, que es un aminoácido esencial y por eso de gran valor, es metabolizada produciendo tirosina (otro aminoácido). Esta transformación depende de una enzima que se encuentra en el hígado que se llama fenilalanin-hidroxilasa (PAH). Una enzima es una proteína que hace que un paso metabólico funcione mejor y más rápido. Para que la fenilalanina se convierta en tirosina la PAH tiene que funcionar correctamente. En las personas con PKU esta enzima esta defectuosa y el hígado no puede metabolizar la fenilalanina. Al estar bloqueado el paso a tirosina, la fenilalanina se acumula. Primero lo hace en la sangre y luego, cuando esta está más alta, se deposita en el cerebro y sistema nervioso. Cuando esto ocurre en un bebé, el sistema nervioso que se está formando se perjudica y existe riesgo
- 8. de daño mental en el futuro. Esto no ocurre si la enfermedad se detecta, se comienza la dieta rápidamente y se controlan los niveles de fenilalanina periódicamente. HERENCIA ¿Cómo se transmite la enfermedad? La información de todas las características de nuestro organismo se almacena en los genes. Los genes, que se encuentran dentro de cada célula de nuestro cuerpo, contienen la información que determina si uno va a ser alto, bajo, con ojos azules o marrones etc…. La PKU es una enfermedad genética hereditaria. Esto significa que se hereda de los dos padres a través de la información contenida en los genes de los padres. El defecto que se hereda es la alteración de la PAH, y por lo tanto el problema en transformar la fenilalanina en tirosina. Los dos padres transmiten al niño la información para tener la enfermedad pero ellos no la tienen. Son portadores de la información defectuosa pero no lo expresan. Esta forma de transmisión se llama autosómica recesiva. Es necesario que existan 2 copias del defecto para que la enfermedad aparezca. Existe aproximadamente 1 portador cada 50 individuos sanos y esto sólo se llega a conocer cuando al juntarse con otro portador engendran un hijo con la enfermedad. EN CADA EMBARAZO 2 padres portadores tendrán posibilidades de tener 1 hijo sano o 2 portadores (sanos) o un niño PKU que padezca la enfermedad. Dicho de otra forma, cada vez que la pareja espere un hijo tendrá 25% de posibilidades de tener un bebé PKU. No hay nada que los padres puedan hacer antes para prevenir la enfermedad en sus hijos. El equipo que atiende a su hijo PKU debe saber que está por nacer un hermano /a y los ayudará a hacer ¿ACA FALTA ALGO? o descartar el problema en el nuevo bebé. No olviden que, como cualquier otro niño, su nuevo hijo/a debe realizar el análisis de la pesquisa neonatal antes de dejar la maternidad. OTRAS PESQUISAS A partir del 2 de Junio de 1997, esta entidad comenzó a implementar el rastreo neonatal de Galactosemia, Hiperplasia Suprarrenal Congénita y Fibrosis Quística. A partir del año 2005 comenzó a implementar el rastreo neonatal de Biotinidasa. Galactosemia Es una enfermedad autosómica recesiva, caracterizada por una falla en la degradación de la galactosa por un defecto enzimático. Esta enfermedad lleva a retraso de crecimiento, enfermedad hepática, cataratas, fallo renal, retardo mental y muerte si no se trata con una dieta libre de lactosa desde el primer mes de vida. El diagnóstico se realiza por la medición de la actividad enzimática en la sangre del recién nacido. Hiperplasia suprarrenal congénita Es una enfermedad autosómica recesiva que, debido a un defecto en la síntesis de las hormonas suprarrenales, puede presentarse como forma virilizante simple o perdedora de sal. Ambas manifestaciones se deben al exceso de andrógenos que produce la virilización de los
- 9. genitales externos en las niñas y al déficit de mineralocorticoides que conduce a la pérdida salina. La crisis de pérdida salina se presenta en el período neonatal y es causa de deshidratación y shock del recién nacido. La incidencia mundial de la enfermedad es variable (1:8.000 a 1:14.000) pero la frecuencia de varones afectados se ha duplicado con la implementación de la pesquisa masiva haciendo suponer que estos niños morían sin diagnosticar. La detección precoz previene la crisis de pérdida salina, el shock y la muerte, la asignación incorrecta de sexo en las niñas afectadas y la seudo pubertad precoz del varón con forma virilizante simple. La 17a OH progesterona plasmática se encuentra elevada desde los primeros días de vida en los individuos afectados y su determinación en sangre seca en papel de filtro permite realizar el diagnóstico. Fibrosis quística del páncreas Esta enfermedad que afecta a 1:3000 recién nacidos ha sido objeto de numerosas controversias en nuestro medio con respecto a la utilidad de su detección neonatal. A la luz de los conocimientos actuales se puede decir que si bien no existe un tratamiento específico, está comprobado que la detección cierta y precoz de esta enfermedad permite a los niños afectados una mejor calidad de vida como consecuencia del conocimiento de la enfermedad e intervención temprana del pediatra en las intercurrencias del niño. Biotinidasa La deficiencia de biotinidasa es un trastorno metabólico autosómico recesivo que tiene como causa la deficiencia o ausencia de la enzima biotinidasa (el gen que codifica para esta enzima se localiza en 3p25), lo que provoca alteraciones en el metabolismo de la biotina. Se trata de un error congénito del metabolismo que carece de signos clínicos en el período neonatal, capaz de producir síntomas neurológicos como convulsiones, pérdida de la audición y la vista, ataxia, hipotonía y otras manifestaciones como retraso del crecimiento, hiperventilación, apneas, dermatitis y alopecía. En ausencia de tratamiento, el inicio de la enfermedad se da en promedio a los tres meses de vida, pudiendo retrasarse hasta los 2 años. Tiene una incidencia de aproximadamente 1:40.000 nacidos vivos. Con la detección precoz y su tratamiento con biotina por vía oral es posible evitar la instalación de los síntomas y el retraso mental que ella produce. BIBLIOGRAFIA Fundación de Endocrinología Infantil General Lucio N. Mansilla 2771 (1425) Ciudad Autónoma de Buenos Aires. Argentina Tel: (54-11) 4964-2008 / Fax: (54-11) 4961-7704 / E-mail: fei@fei.org.ar
