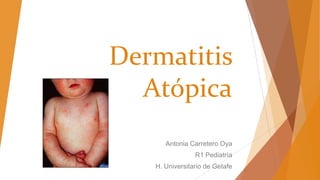
Dermatitis atópica
- 1. Dermatitis Atópica Antonia Carretero Oya R1 Pediatría H. Universitario de Getafe
- 2. ¿Qué es eso? Dermatitis atópica = Eccema atópico Condición inflamatoria crónica y pruriginosa de la piel Típicamente cursa con períodos de exacerbación y remisión Inicio en la mayoría durante la infancia Puede mejorar o persistir en la edad adulta
- 3. Piel susceptible a numerosos desencadenantes (irritantes, alérgenos, etc.) “Marcha atópica” En ocasiones supone un impacto negativo sobre la calidad de vida de los pacientes ¿Qué es eso?
- 4. Un repaso de la piel… estrato córneo estrato granuloso melanocito fibra muscular folículo piloso glándula sudorípara tejido adiposo vasos sanguíneos (capilares) glándula sebácea terminación nerviosa
- 5. Teoría genética: antecedentes familiares o personales de atopia Teoría inmunológica: alteraciones de la inmunidad celular Teoría alérgica: neumoalérgenos, alergias alimentarias… Teoría infecciosa: S. aureus Teoría neurovegetativa: alteración respuesta sistema nervioso autónomo Teoría psicológica o emocional: estrés, conductas, hábitos Etiopatogenia
- 6. Etiopatogenia Función barrera de la piel: papel importante en la conformación de la envoltura cornificada y en la humectación de la piel
- 8. Etiopatogenia Factores desencadenante s y/o agravantes Calor y sudor Infecciones Piel seca Baja humedad Estrés emocional Alérgenos Irritantes
- 9. Clínica Prurito Pápulas o placas eritematosas y edematosas, en ocasiones vesículas, muchas veces con exudación y formación de costras Áreas de piel seca Lesiones por rascado: • excoriaciones • liquenificación (crónico)
- 10. Clínica Lactantes Mejillas y cara (respetando triángulo nasolabial y zona periorbitaria) Cuero cabelludo Orejas Tronco y caras extensoras de extremidades
- 11. Clínica Niños Flexuras de codos y rodillas Pliegue de la muñeca Nuca Zona perioral Mejillas Dorso de manos y pies
- 12. Clínica Adultos Cara flexión de muñecas Dorso de manos y pies Cara, cuello y nuca Mejillas Flexuras de codos y rodillas Liquenificación
- 13. Clínica: estigmas Xerosis Queratosis folicular Signo de Dennie-Morgan Signo de Hertoghe Palidez y eritema facial
- 14. Diagnóstico ¿analítica? ¿pruebas de imagen? ¿pruebas de alergia? ¿biopsia de piel? ¿estudio genético? ¿…? ¡¡Clínica!! Solo en algunos casos en los que se plantean problemas de diagnóstico diferencial la histopatología puede ser útil
- 15. Diagnóstico Manifestaciones mayores o principales (3 o más): Prurito (SIEMPRE tiene que estar presente) Morfología y distribución característica: afectación de cara, flexuras y superficies de extensión en niños Carácter crónico y recurrente H.ª personal o familiar de atopia (asma, rinitis, dermatitis)
- 16. Diagnóstico Xerosis Ictiosis/exageración pliegues palmares/queratosis pilar Reactividad cutánea inmediata (tipo I) en test cutáneos Elevación niveles séricos IgE Edad precoz de comienzo Tendencia a infecciones cutáneas y déficit inmunidad celular Tendencia a dermatitis inespecíficas de manos y pies Eccema del pezón Queilitis Conjuntivitis recidivante Pliegue infraorbitario de Dennie-Morgan Queratocono Catarata subcapsular anterior Ojeras u oscurecimiento periocular Palidez facial o eritema en cara Pitiriasis alba Pliegues en parte anterior del cuello Prurito provocado por sudoración Intolerancia la lana y disolventes de grasas Acentuación perifolicular Intolerancia a algunos alimentos Evolución influenciada por factores ambientales y emocionales Dermografismo blanco o blanqueamiento retardado Manifestaciones menores o secundarias (3 o más):
- 17. Diagnóstico diferencial: Dermatitis seborreica disfunción glándulas sebáceas: hiperproducción grasa implicación del hongo Malassezia furfur placas de eritema con escamas de aspecto graso en cuero cabelludo (costra láctea), cara (cejas, párpados, pliegue nasolabial…) y región del pañal presentación suele ser más precoz puede haber transición a la dermatitis atópica buena evolución y tendencia a curación espontánea: no ser agresivos en el tratamiento (hidratación, lavados agua y jabón…)
- 19. Sarna (prurito, surco acarino, casos familiares…) Dermatitis de contacto (zonas localizadas, expuestas, agente causante) Pitiriasis versicolor (rara en infancia, no afecta cara) Micosis Diagnóstico diferencial: Otros
- 20. Tratamiento Educación/Formación: explicar con detalle a la familia del niño qué son la atopia y la dermatitis atópica, qué pronóstico tienen y qué puede esperarse del tratamiento Evitar desencadenantes e irritantes: calor, sequedad ambiental, contacto con lana, plásticos, etc. Baños cortos, agua templada, no frotar piel Uñas cortas y limpias
- 21. Tratamiento Hidratación (emolientes) • frecuente (2-4 veces al día) • durante o después del baño • ayuda a mantener humedad • productos sin alcohol, perfumes, etc. • incluso cuando el eccema esté controlado
- 22. Tratamiento potencia baja potencia moderada potencia alta Moderada xerosis, prurito frecuente, eritema (con/sin excoriación y áreas localizadas de engrosamiento) Grave amplia xerosis, prurito constante, eritema (con/sin excoriación y áreas extensas de engrosamiento, sangrado...) Inhibidores de calcineurina tópicos Fototerapia Terapia sistémica Corticoides tópicos Emolientes/hidratación Leve xerosis, leve prurito (con/sin áreas de eritema)
- 23. Tratamiento Corticoides tópicos Potencia: depende de la edad, zona tratada y gravedad Continuar tratamiento con emolientes Iniciar aplicando una vez al día; aplicar dos veces al día si no se consigue respuesta adecuada. Sólo en zonas afectadas Considerar terapia de mantenimiento dos veces a la semana en casos moderados y graves con brotes frecuentes Se recomienda seguimiento de los pacientes cada 3-6 meses (según potencia del corticoide y zona de aplicación) para comprobar respuesta y evaluar posibles cambios atróficos reversibles
- 24. Tratamiento Inhibidores de calcineurina tópicos Tacrólimus tópico Mayores de 2 años Periodos cortos de tiempo Tratamiento intermitente de casos moderados a graves: • no controlados con corticoides tópicos • elevado riesgo de efectos adversos derivados del uso prolongado de corticoides tópicos, sobre todo atrofia cutánea Precaución: no usar si signos de infección activa cutánea (posibilidad de supresión de la respuesta inmunológica normal)
- 25. Tratamiento Fototerapia (PUVA) Valorar en mayores de 13 años Terapia sistémica Antihistamínicos orales Antibióticos frente a S. aureus si sobreinfección (también tópicos) No se recomiendan usar de rutina Corticoides orales: casos rebeldes a tratamientos previos y durante periodos cortos de tiempo (prednisona o metilprednisolona) Casos excepcionales: ciclosporina, metotrexato, azatioprina, etc.
- 26. Otras consideraciones No se recomienda exclusión de alimentos durante el embarazo y la lactancia para prevenir el desarrollo de dermatitis atópica La lactancia materna exclusiva durante 3 meses o más puede prevenir el desarrollo de dermatitis atópica si existe h.ª familiar de atopia Valorar efectos adversos en la calidad de vida Remitir de forma urgente al dermatólogo cuando existe sospecha de eccema herpético (herpes simplex extendido), y de forma no urgente cuando: • dudas en el diagnóstico • mal control o falta de respuesta a tratamiento tópico adecuado • alteraciones psicológicas o trastornos del sueño • infecciones secundarias recurrentes
- 27. Para recordar… Prurito Mayoría inicio en la infancia. Curso clínico en brotes Piel susceptible: factores desencadenantes y agravantes Distribución de las lesiones varía según la edad Diagnóstico: clínico Importante explicar a la familia Evitar desencadenantes e hidratación Otros tratamientos en función de la gravedad Puede afectar a la calidad de vida
- 29. ¡Gracias!
