Tumores de la piel
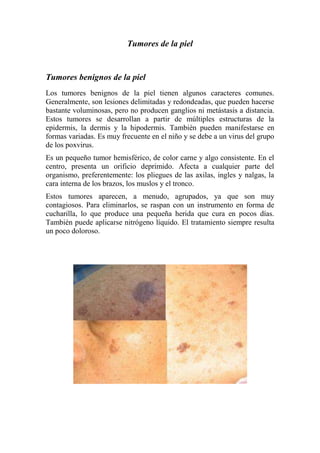
- 1. Tumores de la piel Tumores benignos de la piel Los tumores benignos de la piel tienen algunos caracteres comunes. Generalmente, son lesiones delimitadas y redondeadas, que pueden hacerse bastante voluminosas, pero no producen ganglios ni metástasis a distancia. Estos tumores se desarrollan a partir de múltiples estructuras de la epidermis, la dermis y la hipodermis. También pueden manifestarse en formas variadas. Es muy frecuente en el niño y se debe a un virus del grupo de los poxvirus. Es un pequeño tumor hemisférico, de color carne y algo consistente. En el centro, presenta un orificio deprimido. Afecta a cualquier parte del organismo, preferentemente: los pliegues de las axilas, ingles y nalgas, la cara interna de los brazos, los muslos y el tronco. Estos tumores aparecen, a menudo, agrupados, ya que son muy contagiosos. Para eliminarlos, se raspan con un instrumento en forma de cucharilla, lo que produce una pequeña herida que cura en pocos días. También puede aplicarse nitrógeno líquido. El tratamiento siempre resulta un poco doloroso.
- 2. Verrugas seborreicas Se observan, sobre todo, en las zonas donde la secreción de sebo (seborrea) es importante, de donde deriva su nombre. Indican el envejecimiento progresivo de la epidermis. Las verrugas seborreicas tienen un tamaño variable (de algunos milímetros a varios centímetros), son redondeadas u ovaladas, y están bien delimitadas. El color varía del gris claro al negro. La superficie es lisa, aterciopelada, sembrada por pequeños orificios foliculares dilatados. Aparecen, sobre todo, en los ancianos. Suelen localizarse en la espalda, el pecho y, en ciertos casos, en la cara. No es preciso extirparlas, ya que siempre son benignas. Por motivos estéticos, pueden eliminarse con la aplicación de nitrógeno líquido, por electrocoagulación o con láser, cuando son muy gruesas. Cuando se sospecha la presencia de un melanoma, es indispensable obtener una muestra para efectuar un análisis que confirme el diagnóstico. Fibromas Los fibromas de la piel son muy frecuentes, sobre todo en la mujer. Se desarrollan a partir de las células de la dermis que secretan el colágeno y las fibras elásticas (fibroblastos). Los fibromas son pequeñas lesiones redondeadas, consistentes a la palpación y de color pardusco. Son totalmente indoloras y están situadas, sobre todo, en las extremidades inferiores. Los fibromas de la piel no suelen requerir ningún tratamiento. Por otro lado, si se extirpan, las cicatrices operatorias suelen ser bastante antiestéticas.
- 3. Lipomas La proliferación de células grasas (adipocitos) es el origen de la formación de lipomas en la hipodermis. Estas lesiones no guardan ninguna relación con la concentración de grasa en la sangre, al contrario que los xantomas, tumores benignos amarillentos que pueden revelar un exceso de colesterol o de triglicéridos. Los lipomas pueden ser muy numerosos y corresponden a un conjunto de enfermedades poco frecuentes, agrupadas bajo el nombre de lipomatosis. Estos tumores benignos tienen una consistencia blanda y no están bien delimitados. Son indoloros y se localizan en la espalda, el abdomen y las extremidades. Los lipomas sólo precisan control cuando son pequeños. Se extirpan quirúrgicamente o mediante lipoaspiración, cuando su tamaño es considerable. Esta última técnica tiene la ventaja de dejar una cicatriz mucho más pequeña. Sin embargo, presenta un inconveniente y es que las recidivas parecen ser más frecuentes.
- 4. Verrugas víricas Las verrugas víricas también pueden considerarse auténticos tumores benignos. Se trata de excrecencias muy dolorosas a la presión, que aparecen en cualquier zona de la piel, aunque son más frecuentes en las manos y en los pies, sobre todo entre los dedos y en las palmas y las plantas. Son debidas a la infección por un virus y requieren un tratamiento local agresivo (por ejemplo, extirpación), sobre todo cuando crecen agrupadas y son recurrentes o de gran tamaño (especialmente si aparecen en las manos, los pies o la cara). Nuevos tratamientos Actualmente, muchos de los tumores benignos que precisan extirpación pueden tratarse con técnicas menos agresivas, como la crioterapia (terapia con frío), el láser y nuevos productos abrasivos locales. La electrocoagulación también se emplea para evitar la cirugía y suele dejar cicatrices mínimas. La mayor parte de estos tratamientos se efectúa simplemente con anestesia local, generalmente aplicando una pomada anestésica antes de proceder a la extirpación. En el caso de la crioterapia no es necesaria la anestesia, ya que el procedimiento es indoloro y sólo persiste una leve molestia durante unos días hasta la cicatrización completa.
- 5. Quiste mucoide El quiste mucoide es una pequeña lesión, frecuente, que afecta al extremo de los dedos. Se presenta como una sobreelevación translúcida de forma hemisférica, situada generalmente en el dorso de la articulación, entre la 2ª y la 3ª falange. Cuando se abre el quiste con una aguja gruesa, fluye un líquido incoloro, filante y viscoso. Este quiste es el resultado de una reacción particular de la membrana sinovial que lubrifica la articulación, asociada, en ciertos casos, a un reumatismo en el cuadro de los quistes sinoviales. También puede tratarse de una reacción de la piel ante la penetración de un cuerpo extraño, por ejemplo, una espina de un rosal. El tratamiento es únicamente quirúrgico. Las recidivas pueden ser frecuentes. Quistes dermoides y quistes sebáceos Los quistes dermoides (lupias) son sobreelevaciones hemisféricas bien delimitadas, muy móviles y de tamaño variable. Son frecuentes en el cuero cabelludo. Los quistes sebáceos tienen las mismas características que los dermoides, pero se localizan, especialmente, en el dorso del pecho, aunque también pueden aparecer en los brazos y detrás de las orejas. Suelen presentar un pequeño orificio dilatado: si se aprietan sobre su parte profunda, aparece un líquido pastoso de olor desagradable. Estos tumores benignos se extirpan quirúrgicamente, sobre todo cuando no son demasiado grandes y no se han complicado con brotes inflamatorios, que pueden ocasionar un verdadero absceso.
- 6. Tumores de diferenciación sebácea 1) Hiperplasia sebácea: Aparecen después de la tercera década de la vida. Se localizan en la cara. Son pequeñas neoformaciones amarillas, o anaranjadas, puntiformes, que sobresalen de la superficie de la piel, usualmente son múltiples. Corresponden a glándulas sebáceas aumentadas de tamaño. 2) Condición de Fordyce: A partir de la segunda década de la vida. Se ve en los labios, especialmente en el labio superior un puntilleo amarillento que corresponde a glándulas sebáceas cuyo ducto excretor termina en la superficie de la mucosa labial. 3) Nevo Sebáceo de Jadassohn: Son tumores congénitos, que se localizan en cuero cabelludo. En la infancia se ven como una zona alopecia de forma oval, que conforme el niño va creciendo se va volviendo anfractuosa y verrugosa. Usualmente miden pocos centímetros de diámetro. Se presume que el nevo sebáceo se deriva del germen epitelial primario, ya que en la adolescencia se asocia tumores de anexos, carcinomas basocelulares y espinocelulares. El tratamiento es la extirpación de nevo.
- 7. Tumores de diferenciación apócrino 1) Hidrocistoma apócrino: Aparecen a partir de la tercera década de la vida, se localizan en los párpados, cerca de las pestañas, son neoformaciones de 0.2 a 1.0 cms de diámetro hemisféricos, del color de la piel de apariencia quística y brillantes. Están bien delimitadas. Diagnóstico diferencial: Chalazión, xantoma palpebral. Clínicamente el Hidrocistoma apócrino es igual al Hidrocistoma ecrino. Tumores de diferenciacion ecrina 1) Hidrocistoma ecrino: La clínica es similar a la del hidrocistoma apócrino. 2) Siringomas palpebrales: Se dan con mayor frecuencia en mujeres. Aparecen a partir de la tercera década de la vida. Se localizan en los párpados y usualmente son de mayor número en el párpado inferior. Son neoformaciones pequeñas de 0.1 cm a 0.5 cms de diámetro, del color de la piel o ligeramente amarillentos, discretamente elevados sobre la superficie de la piel y usualmente son múltiples.
- 8. Lesiones premalignas de la piel Queratosis Actínica Es la dermatosis precancerosa más frecuente. Predomina en varones de piel blanca de mediana edad o de edad avanzada entre los 60 y 70 años principalmente; y su frecuencia en la consulta dermatológica es de 0.54 a 6.2 %. Se produce por la acción persistente de la luz solar, que tiene efecto acumulativo; la luz UV es inmunosupresora y causa mutaciones en el DNA celular y en el gen p53. Se localiza principalmente en la cara y en el dorso de las manos. Se caracteriza por la presencia de placas cuyo tamaño varía entre unos milímetros y 1 a 2 cm, escamosas, hiperqueratósicas, de aspecto costroso amarillentas o eritematopigmentadas, de superficie áspera que da la sensación de rugosidad y de consistencia dura. Se han clasificado en 5 tipos: Hiperqueratósica: Son pápulas o placas con una escama adherente en superficie de color blanquecino o amarillento y de base eritematosa. Sobre estas puede aparecer un cuerno cutáneo, que es una tumoración de aspecto exofítico y base infiltrada en la cara, tronco y dorso de manos. Pigmentada: Son lesiones pigmentadas, que incluso pueden asemejar un retículo, pero que a la palpación son rugosas. Liquenoide: Lesión de base eritematosa y que produce prurito o dolor. Estos hallazgos se traducen histológicamente en un infiltrado linfocitario en banda debajo de la disqueratosis que caracteriza a la Queratosis Actínica. Atrófica: Es un tipo de Queratosis Actínica de escasas dimensiones que histológicamente muestra atrofia epidérmica. Queilitis Actínica: Suele afectar a los labios, sobre todo al inferior, que aparecen eritematosos, descamativos y agrietados. A la biopsia de piel se observan las células basales atípicas suelen tener evidencia de disqueratosis, con un citoplasma rosa o rojizo. También hay puentes intercelulares. La dermis contiene fibras elásticas engrosadas de color azul-gris (elastosis), consecuencia de una síntesis anormal de fibras elásticas de la dermis por los fibroblastos dañados por el sol. El estrato córneo muestra señales de paraqueratosis. Para el tratamiento de esta patología el curetaje y la electrodesecación dan resultados satisfactorios. Una pomada de 5-fluoracilo al 5 %, que tiene un efecto citostático por un mecanismo antipirimidíco, se aplica a diario por
- 9. las noches durante 4 a 8 semanas, causa una reacción inflamatoria selectiva para las células dañadas por la luz solar. El imiquimod al 5 % en crema es un modificador de la respuesta inmunitaria al inducir la producción de factor de necrosis tumoral a (TNF-a), interferón a (IFN-a) y otras citoquinas. El gel de diclofenaco al 3 % se aplica 2 veces al día durante 3 meses, la reacción inflamatoria es menor, pero la eficiencia es poco menor a 50 %. Queratosis Arsenicales Son neoformaciones queratósicas palmoplantares o de regiones cubiertas, que coexisten con epiteliomas basocelulares o espinocelulares o evolucionan a ellos; coexiste con epiteliomas basocelulares o espinocelulares o puede llegar a evolucionar hacia ellos. El arsénico es la principal agente etiopatológico, el cual afecta enzimas esenciales en el metabolismo celular y pueden llegar a causar mutaciones cromosómicas y en el gen p53. Las manifestaciones se presentan en personas predispuestas, 3 a 18 años luego del inicio de la intoxicación. Se manifiesta como queratodermias palmoplantares difusas, se observan neoformaciones queratósicas de 1 a 2 mm hasta 1 cm, amarillentas. En partes cubiertas se acompaña de lesiones de enfermedad de Bowen y melanodermia con hipopigmentación lenticular. Hay alopecia con pelo fino, reseco y quebradizo. La frecuencia de epiteliomas espinocelulares en la queratosis es muy alta; se inicia con induración y ulceración de las lesiones. Al estudio histopatológico de las lesiones se observa hiperqueratosis, acantosis, vacuolización de células epiteliales y formación de cuernos; papilomatosis, infiltrados perivasculares de linfocitos y zonas de degeneración basófila del colágeno. Cuando hay transformación maligna de las lesiones, los cambios son propios de un Epitelioma Espinocelular.
- 10. El mejor tratamiento consta de el curetaje de las lesiones y electrodesecación, criocirugía, láser de CO2 y terapia fotodinámica. También se puede optar por utilizar 5-Fluoracilo, pero su respuesta terapéutica es menor que ante las queratosis solares. Enfermedad de Bowen (Carcinoma Espinocelular in situ) Corresponde a un verdadero cáncer in situ de la piel, pero su comportamiento clínico es el de una dermatosis precancerosa. Se presenta en personas mayores de 50 años de edad y rara vez antes de los 30 años. Predomina en mujeres, y suele acompañarse de arsenicismo crónico o epiteliomatosis múltiple. Se relaciona con daño solar crónico, radioterapia, inmunosupresión e infección por VPH 16. Predomina en el tronco y es menos frecuente en extremidades y en cara. Clínicamente se presenta como una mácula o placa eritematosa o marantácea con escamas adherentes en superficie, muy bien delimitadas de 1 a 10 cm con respecto a la piel adyacente; hay variedades: pigmentadas, verrugosa, hiperqueratósica o costrosa, intertriginosa y periungueal o subungueal. Son de evolución lenta y progresan hacia carcinoma invasor. Los datos histopatológicos que se encuentran son la presencia de un Epitelioma Espinocelular in situ, que se caracteriza por queratinocitos desorganizados, con atipia nuclear, queratinización prematura y mitosis anormales que abracan toda la epidermis. Hay una respuesta adecuada hacia el curetaje de las lesiones con electrodesecación, o la aplicación de 5 Fluoracilo. Otras opciones eficaces son la criocirugía, la aplicación de crema de Imiquimod al 5 % a diario durante 8 a 12 semanas. Excepcional se requiere extirpación quirúrgica con aplicación de un injerto libre o intervención quirúrgica micrográfica de Mohs.
- 11. Leucoplasia El termino de Leucoplasia Oral, hace referencia a una entidad clínica definida por la OMS como: "Lesión predominante blanquecina localizada en la mucosa oral que no puede ser caracterizada como ninguna otra lesión definida ni desde el punto de vista clínico ni histológico". La definición se complementa incluyendo el dato de la imposibilidad de la eliminación de la lesión mediante el simple rascado. Tiene una prevalencia que oscila entre el 0,4 y el 0,7 % de la población. La distribución por sexos es variable y tiene mayor incidencia en pacientes que presentan hábitos tóxicos como el tabaco y/o el alcohol. La importancia de estas lesiones radica en su capacidad de transformación en un carcinoma de células escamosas, porcentaje que oscila entre el 3 y el 17,5 %. Las infecciones por Candida, Papilomavirus y por el Virus de Epstein-Barr son cofactores que pueden modificar el pronóstico evolutivo de la leucoplasia ya establecida. La Leucoplasia oral puede manifestarse de diversas formas definidas en función de: Patrón Clínico: Patrón Homogéneo: Aquellas lesiones que presentan una superficie blanquecina regular y lisa con bordes bien delimitados. Presenta un bajoriesgo de malignización a (5 %). Patrón Heterogéneo: Leucoplasias que llevan asociado un componente eritematoso, nodular, erosivo, ulcerado o verrugoso exofítico. Su riesgo de malignización alcanza el 25 % de los casos, por lo que se considera de alto riesgo.
- 12. Distribución: La distribución o extensión de la leucoplasia en la cavidad oral es un factor pronóstico de malignización a largo plazo. La presencia de una leucoplasia focal se asocia a un buen pronóstico a largo plazo; por el contrario, las formas diseminadas, que afectan a varios puntos de la mucosa oral, suponen un peor pronóstico. Localización de las lesiones: Las Leucoplasias localizadas en el suelo de la boca y en la zona ventrolateral de la lengua se asocian a un mayor riesgo de malignización, con una tasa de transformación media del 43%. Otras características: El tamaño de la lesión mayor de 20 mm, el rápido crecimiento de la leucoplasia, la historia previa de Carcinoma de Células Escamosas y el consumohabitual de alcohol y tabaco, son otros factores de mal pronóstico. La hiperqueratosis moderada y la hiperplasia epitelial no displásica son los hallazgos histológicos descritos con más frecuencia en la leucoplasia. El manejo depende de múltiples factores clinicopatológicos, como la localización y el tamaño de la lesión, el carácter recurrente del cuadro o la presencia de un mayor o menor grado de displasia citológica en el análisis histológico. El tratamiento con Láser de CO2 se considera el más efectivo en el control de las Leucoplasias, principalmente de la variante homogénea. Otras modalidades terapéuticas, como la Crioterapia o los preparados tópicos con retinoides, pueden conseguir control del cuadro. La decorticación quirúrgica es la opción más adecuada en aquellos casos en los que los datos clínicos y/o histopatológicos sugieran un elevado riesgo de transformación a carcinoma escamoso oral.
- 13. Eritroplasia de Queyrat Es un carcinoma escamosos in situ localizados en la zona genital masculina que se manifiesta en forma de una placa rojiza aterciopelada de crecimiento lento centrífugo progresivo y de bordes muy bien delimitados. Su aparición se ha relacionado con la no circuncisión asociado a una higiene deficiente, fricción, traumatismos, infección genital por el Herpes simple y por el VPH de los tipos 8 y 16. Su progresión a Carcinoma invasivo es del 30 % con metástasis en un 20 % de los casos. Puede tratarse con cirugía convencional o micrográfica de Mohs, con Láser de CO2 y con 5 Fluorouracilo tópico. La prevención de la Eritroplasia de Queyrat puede aumentar con una buena higiene personal de la zona y con la circuncisión temprana. Cuerno cutáneo Es un Síndrome dermatológico, pues no siempre se relaciona con cáncer. Se localiza en áreas expuestas de cara y dorso de las manos, pero es posible que afecte cualquier sitio de la superficie corporal. Es una neoformación saliente, blanco-amarillenta, cura o recta, que simula un cuerno en miniatura de un animal. Puede haber una verruga vulgar, una queratosis actínica o un carcinoma Espinocelular en la base, pero en ocasiones no se demuestra alteración maligna alguna. La elección terapéutica es la extirpación quirúrgica.
- 14. Nevo sebáceo de Jadassohn Tumor raro, derivado del aparato pilosebáceo, que puede aparecer desde la niñez. Origina una placa alopécica, amarillenta, de superficie rugosa o vegetante que puede sufrir transformación maligna en etapas tardias. El Nevo sebáceo de Jadassohn es un hamartoma congénito que puede tener diferenciación sebácea, triquilemal o apocrina. Afecta hombres y mujeres por igual. Se trata de una lesión única, bien definida y frecuentemente localizada en la piel cabelluda (61.5%), también se puede encontrar en cara (33.4%), el cuello (2.7%) y el tronco (2.3%). Su evolución natural se divide en tres etapas: Primera etapa: Se caracteriza por una neoformación lineal u ovoide con alopecia, de color amarillento y superficie lisa, pero áspera al tacto. Segunda etapa: Empieza durante la adolescencia, se torna polilobulada, de superficie rugosa o vegetante; puede haber comedones, quistes o tumores de los anexos; llega a medir de 0.5 a 12 cm de diámetro. Tercera etapa: Después de los 27 años, aparecen neoplasias malignas que se manifiestan por lesiones exofíticas o ulceración. En el 0.8 a 6.7% de los pacientes muestra vínculo con Carcinoma Basocelular. Los hallazgos histopatológicos en la primera etapa son, epidermis hiperplásica con hipergranulosis, hiperqueratosis, papilomatosis e hiperplasia seudoepiteliomatosa; lo más característico son glándulas sebáceas voluminosas arracimadas en la dermis superficial, presencia de glándulas sudoríparas apocrinas, y folículos hipoplásicos o falta de estos. En la segunda etapa predominan los quistes. En la tercera se observan rara vez carcinomas basocelulares, espinocelulares o de los anexos. Se recomienda la extirpación temprana, y que esta sea amplia y profunda, para así evitar recidivas. También se puede utilizar el Láser de CO2 o la Terapia Fotodinámica.
- 15. Lentigos El termino lentigo, que etiológicamente quiere decir: "mancha como una lenteja" son maculas o placas hiperpigmentadas de color pardo claro, homogéneo y de tamaño variable, que puede aparecer en la piel y en las mucosas. Se deben distinguir dos formas de lentigo: Lentigo solar (Lentigo Senil): Es una mácula de color amarillo claro, marrón claro o marrón oscuro, uniforme, de mayor tamaño que el lentigo simple, suele medir de 1 a 3 cm, de contornos irregulares, aunque bien delimitados. Afecta a un 90% de las personas de raza blanca mayores de 60 años en zonas fotoexpuestas, generalmente asociada a otras manifestaciones cutáneas de fotoenvejecimiento. Suelen ser múltiples, crecen con lentitud y tienen tendencia a confluir. Su importancia radica en que se ha observado el desarrollo de atipias en los melanocitos de algunos lentigos solares, lo que ha planteado su posible relación con el lentigo maligno. Sí se ha demostrado que la presencia de lentigos solares constituye un factor de riesgo independiente para el desarrollo de melanoma5. En el estudio histopatológico se observan: hipermelanosis e hiperplasia lineal de melanocitos en la unión dermoepidérmica, caída del pigmento y presencia de melanófagos. Lentigo simple: Aparece en todas las razas y puede estar presente desde el nacimiento5. El tratamiento consiste en evitar la exposición a la luz solar y usar protectores solares. A veces pueden producir cierto beneficio las cremas blanqueadoras, la criocirugía y el Láser de CO2.
- 16. Tumores malignos de la piel Epitelioma basocelular o carcinoma basocelular: Neoplasia epitelial maligna local, formada por células parecidas a las basales, y con un estroma fibroso, con localización preferentemente centrofacial, caracterizada por lesiones polimorfas bien limitadas con un borde acordonado, muchas veces pigmentadas, de crecimiento lento. Casi nunca genera metástasis. Datos epidemiológicos: En México, los cánceres cutáneos ocupan el segundo lugar en frecuencia (73%) entre todos los cánceres, después del cervicouterino, y el epitelioma basocelular es la neoplasia maligna más frecuente en la piel (60 a73%): se encuentra enl0%o de las biopsias cutáneas; en Esta-dos Unidos afecta a más de 400 000 personas al año; en Australia constituye 50% de los cánceres y 24% de las dermatosis (entre 700 y 800 por 100 000 al año). Es más frecuente en personas de piel blanca y ojos claros, en aquellas con exposición excesiva a la luz solar, y en albinos. Predomina en mujeres, a razón de 3:1. En 79% se presenta en mayores de 50 años de edad; su aparición en niños se debe a problemas genéticos. En México se observa frecuencia alta en el estado de Michoacán, y predominio manifiesto en personas que realizan actividades en exteriores, como campesinos, comerciantes ambulantes y amas de casa. Etiopatogenia Deriva de células germinativas embrionarias y de células pluripotenciales que se forman durante toda la vida en la capa de células basales, y con menor frecuencia en las vainas del pelo o en otros anexos cutáneos. Hay relación con la expresión de queratinas K4, K8/K18 y Kl9. Intervienen: predisposición genética" carcinógenos o factores ambientales. El más importante es la exposición prolongada a la luz solar, pero también lo son los rayos X, el arsenicismo crónico, traumatismos, infecciones y ulceras crónicas. Las enfermedades genéticas que suelen concurrir con estas neoplasias son la xerodermia pigmentosa y el síndrome de los nevos basocelulares. La variedad invasora se relaciona con las características biológicas y ultraestructurales que siguen: aumento del número de microfilamentos de actina y DNA tetraploide, producción de colagenasa de tipo IV y colágena, pérdida de la continuidad de la membrana basal, disminución de la producción de amiloide, estimulación de la síntesis de
- 17. glucosaminoglucanos fibroblásticos, y aumento de la adherencia tumoral a fibroblastos. La expresión de integrinas (alfa-2 y beta-l) del estroma parece limitar el crecimiento de la neoplasia, pero no parece correlacionarse con el patrón histopatológico. Clasificación: Salientes Tumoral Vegetante, Seudoquistico Planos, Planocicatrizal (escleroatrófica) o ulcero-cicatrizal, Morfeiforme o esclerodermiforme, Pagetoide o superficial, Ulcerados Terebrante o ulceroso Tumoral ulcerado, Pigmentados. Cuadro clínico: Predomina en zonas expuestas, con folículos pilosebáceos, panicularmente en la cara (94%), donde afecta casi exclusivamente la región centrofacial (82%), es decir, dorso de la nariz, mejillas, parpados, región nasogeniana e infraorbitaria, frente y región nasolabial; en 5% se observan en el tronco, donde predominan las formas múltiples (multicéntrica). Aparece menos en cuello, extremidades y genitales, no afecta palmas, plantas ni mucosa bucal. Datos histopatológicos: Se observan células semejantes a las basales o células de basalioma, con núcleo grande, dispuestas en empalizada, paralelas entre sí. Forman cordones que semejan pétalos o imágenes caprichosas. Con hematoxilina y eosina se tiñen fuertemente de violeta. Se encuentran es-casas mitosis y no hay anaplasia. El estroma se dispone alrededor de los grupos celulares. En ocasiones muestra retracción y contiene abundantes fibroblastos jóvenes y amiloide; pueden observarse cuerpos coloides. Hay capilares dilatados. En los casos ulcerados se observa gran infiltrado inflamatorio; en los morfeiforme hay cordones profundamente infiltrados, y en los pigmentados, gran cantidad de melanina. En el aspecto histológico se clasifican en: no diferenciados (sólido, morfeiforme, fibroepitelial y superficial multicéntrico) y diferenciados (queratósico, quístico y adenoide). El sólido es muy nodular; el morfeiforme es muy infiltrante; en el fibroepitelial predomina el estroma fibroso, y en el superficial multicéntrico no hay invasión dérmica y se presenta un leve infiltrado inflamatorio crónico.
- 18. Los diferenciados muestran semejanza con anexos cutáneos; son queratósicos en la diferenciación hacia estructuras pilosas; quísticas hacia glándulas sebáceas, y adenoides hacia glándulas sudoríparas. Diagnóstico diferencial: Epitelioma espinocelular, melanoma maligno, queratoacantoma, hiperplasia sebácea, queratosis actínicas y seborreicas. Se ha denominado epitelioma intraepidérmico de Borst-Jadassohn a una tumoración superficial localizada a extremidades inferiores, entre otros. Tratamiento: Depende del sitio, tamaño y tipo histológico, así como de la edad y el estado general del paciente. El tratamiento inicial adecuado produce curación en 90 por ciento. El método más útil y eficaz es la extirpación quirúrgica, que ha de efectuarse con un margen de 5 mm fuera del borde macroscópico de la lesión. En los tumores pequeños es conveniente la biopsia-extirpación. En los de mayor tamaño siempre debe confirmarse el diagnóstico con estudio histopatológico. En estos últimos y en las neoplasias infiltrantes es más conveniente la cirugía micrográfica de Mohs, con técnica en fresco.
- 19. Epitelioma espinocelular o carcinoma espinocelular Neoplasia cutánea maligna, derivada de las células de epidermis o sus anexos; se caracteriza por lesiones vegetantes, verrugosas o ulcera-das que predominan en cabeza y extremidades, de crecimiento rápido, y que pueden establecer metástasis en ganglios regionales y otros órganos. Datos epidemiológicos: El cáncer de piel ocupa en México el segundo lugar en frecuencia (I3%), después del cáncer cervicouterino. El epitelioma espinocelular sigue en frecuencia al basocelular entre los cánceres cutáneos, con 13 a33% en el mundo, y I7 a 23Vo en México. Se calcula un caso por cada 1000 pacientes dermatológicos. Desde 1960 la incidencia anual ha aumentado de 4%; en Estados Unidos es de 600 000 casos, con un promedio de 41.4 por 100 000 habitantes. En Australia se encuentra la tasa más alta del mundo, de 250 casos por 100 000; en ese país, 50% de las personas de más de 40 años de edad presentan queratosis actínicas. Predomina en sujetos de piel blanca, rubios, de ojos claros, con exposición prolongada a la luz solar, y cuya piel sufre fácilmente quemaduras (tipos I y II); no obstante, también es común en individuos de raza negra. Es más frecuente en varones, razón de 2: 1. Tiene importancia la ocupación; la mayor parte de los casos se observa en campesinos, marineros, comerciantes ambulantes y amas de casa que hacen labores al aire libre. Predomina después de los 50 a 60 años de edad; en niños y adolescentes muestra vínculo con padecimientos genéticos. Etiopatogenia: Deriva de las células de la epidermis o sus anexos. El proceso de carcinogénesis se divide en tres etapas: inicio, promoción y avance; la primera se relaciona con material genético a nivel molecular; en la segunda interviene el ambiente, con aparición de una lesión premaligna, y en la tercera, se observa avance hacia la malignización. Las metástasis pueden diseminarse por infiltración local, o por fascias o músculos; también pueden hacerlo hacia el perineuro y el espacio perivascular. Clasificación: Superficial (intraepidérmico), nodular (tumoral) queratósico, ulceroso, vegetante o verrugoso, epiteliomatosis múltiple. Cuadro clínico: Predomina en partes expuestas a la luz solar. Se observa en cara (50 a 86.7%); extremidades (20 a37%), principalmente las superiores (12%); tronco (9%), y piel cabelluda (5%). Predomina en labio inferior,
- 20. mejillas, pabellones auriculares, dorso de las manos y en las piernas; asimismo, se observa en las mucosas genital, bucal y anal. Aparece casi siempre sobre una queratosis actínica o sobre una piel dañada por la luz solar con queratosis y telangiectasias, pero puede hacerlo sobre una piel de aspecto sano. La evolución es crónica, pero más rápida que la del carcinoma basocelular. Datos histopatológicos: La biopsia es definitiva; debe ser translesional o excisional, pero no con sacabocados. La epidermis presenta hiperqueratosis con paraqueratosis, así como proliferación y anárquica de células del estrato espinoso, dispuestas en cordones mal delimitados que invaden dermis; hay atipias celulares que se manifiestan por variaciones del tamaño de las células y sus núcleos, mitosis atípicas, queratinización individual (que da por resultado perlas o globos córneos), así como la falta de puentes intercelulares. El grado de malignidad muestra relación directa con las atipias, e inversa con los globos córneos, es decir, con la diferenciación; los menos diferenciados son más malignos. Los bien diferenciados son más parecidos a epidermis (epidermoides), y los menos diferencia-dos, más pleomorfos. En la dermis superficial aparece infiltrado inflamatorio crónico moderado. Con gran frecuencia se observa elastosis solar. Según los datos histopatológicos se clasifica en: diferenciado, de células fusiformes, acantolítico (pseudoglandular, adenoide segregans) y verrugoso. Cuando existan dudas, puede definirse por el estudio de citoqueratinas y por microscopia electrónica, que muestra reducción del número de desmosomas y tonofilamentos Diagnóstico diferencial: Queratoacantoma, epiteliomas basocelular y metatípico, queratosis seborreica, melanoma amelánico, cromomicosis, tuberculosis verrugosa, psoriasis en placas, granuloma piógeno, chancros tuberculoso cutáneo y esporotricósico, sarcomas. Por histopatología debe diferenciarse de enfermedades granulomatosas crónicas que se acompañan de hiperplasia pseudoepiteliomatosa, como leishmaniasis y micosis profundas.
- 21. Tratamiento: Puede ser quirúrgico en la mayoría de los pacientes; la terapéutica depende del grado de malignidad, tamaño, localización, evolución, edad del enfermo, importancia estética, estado general y capacidad económica del individuo, así como de la pericia y experiencia del cirujano. La mejor oportunidad para curar es durante la primera etapa; las neoplasias recurrentes fienen25 a45% de probabilidades de producir metástasis; la extirpación de neoplasias pequeñas (menos de 1cm), puede quedar en manos del cirujano dermatólogo
- 22. Melanoma maligno Neoplasia maligna que se origina en melanocitos epidérmicos, dérmicos o de epitelio de mucosas. Afecta piel (90%), ojos (9%) y mucosas (I%), donde produce una neoformación pigmenta-da, plana o exofítica que es curable durante la etapa inicial, pero que sin tratamiento adecuado es de rápido avance y establece metástasis linfáticas y hematógenas que suscitan mortalidad alta. Datos epidemiológicos: La distribución mundial no es uniforme; la incidencia es muy alta en Esta-dos Unidos y Australia, en tanto en China y Japón es de apenas un caso por 100 000. En Estados Unidos la incidencia ha aumentado 75% a partir de 1973. A pesar del diagnóstico temprano la mortalidad sigue en aumento. Constituye 3% de las neoplasias malignas cutáneas y causa 65% de las muertes por cáncer. Para el año 2000 se calculó una prevalencia de un caso por cada 100 habitantes en dicho país. En México ocupa el tercer lugar entre los cánceres de piel, con 14.1 por ciento. Afecta a todas las razas, pero es más frecuente en caucásicos que en sujetos de raza negra, orientales o hindúes. Afecta a ambos sexos; se registra de los 20 a 60 años de edad (pro-medio, 52); es excepcional en niños. Afecta la boca en 0.I a8%, y predomina entre el cuarto y el séptimo decenios de la vida. El lentigo maligno afecta muy poco a mujeres; se estiman 1.3 casos por 100 000 habitantes, y representa4 aI5% de los melanomas. Los melanomas de menos de 0.76 mm de profundidad tienen una tasa de curación de 100 por ciento. Etiopatogenia: No se conoce con precisión. Puede comenzar en los melanocitos de la epidermis, dermis o epitelio de mucosas, así como a partir de un nevo displásico, nevo congénito gigante, nevo de unión o de un lentigo maligno. Parece haber predisposición genética; se ha estima-do que 1a frecuencia de melanoma familiar es de 8 a l2%; se ha reconocido un antígeno común de melanoma, en relación con HLA-AI. En el genoma humano se ha localizado un locus de susceptibilidad en el cromosoma 9p (9p21) y 10q26. Se ha sugerido que un gen en el cromosoma 9p muestra vínculo con las etapas tempranas de la transformación maligna, y que los cromosomas 1 y 6 se relacionan con las últimas etapas de avance de Ia neoplasia. Se trata de un gen supresor de tumores (CDK-N2A) que codifica la proteína pl6, un inhibidor de cinasas. De manera característica ha mostrado relación con los fenotipos (fototipos) I y II.
- 23. Clasificación: Melanoma lentigo maligno, melanomas: de extensión, maligno "nodular", acral lentiginoso, múltiple, amelánico, de mucosas y de sistema nervioso central o vísceras. Se clasifica en etapas, de la siguiente manera: etapa I: local. etapa II: diseminado a ganglios linfáticos regionales. etapa III: invasión sistémica. Cuadro clínico: Afecta la piel (90%), los ojos (9%) y las mucosas (l%). Predomina en espalda, piernas y regiones subungueales (en Australia en cabeza y cuello); en México afecta extremidades inferiores (casi 50%), pie (43%), cabeza (23%), tronco (I3%), extremidades superiores (I2%) y cuello (2%).Se caracteriza por una tumoración pigmentada, que varía del color café oscuro al negro, con salida del pigmento hacia la piel circunvecina, y de bordes irregulares; el tamaño puede variar de algunos milímetros a varios centímetros; al principio la superficie es lisa; después se ulcera y se cubre de costras melicericosanguíneas; hay sensación de dolor o prurito, y lesiones satélite. Datos histopatológicos: La biopsia verifica el diagnóstico; de preferencia debe ser excisional, se hace incisional en neoplasias grandes, y se obtiene del lugar más elevado u oscuro. Ya no se recomienda que sea transoperatoria, pero sí que el tratamiento definitivo se realice en poco tiempo. Siempre es preferible el procesamiento por inclusión en parafina, y no por congelación, para evitar errores al interpretarla. Las alteraciones se producen en la unión dermoepidérmica; hay melanocitos con mitosis anormales, y una importante cantidad de melanina y melanófagos; en la dermis puede haber diversos grados de infiltrado inflamatorio. Diagnóstico diferencial: Nevo azul, nevo de unión, nevo compuesto, nevo intradérmico, queratoacantoma, epitelioma basocelular pigmentado, entre otros. Tratamiento: El quirúrgico ofrece la única posibilidad de curación; el tipo y la extensión dependen de la variedad clínica, el nivel y espesor (Clark y Breslow). Una vez confirmado con biopsia, es necesario que se realice la operación en un lapso de una a dos semanas; ha de efectuarse de preferencia en un servicio de oncología de un hospital de especialidades.
- 24. No debe procederse a terapéutica quirúrgica radical sin diagnóstico histológica. Grupo 1 Dermatología y Venerología MED-400-005