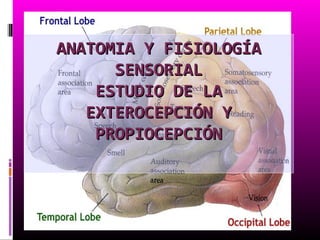
Anatomía y fisiología sensorial
- 1. ANATOMIA Y FISIOLOGÍA SENSORIAL ESTUDIO DE LA EXTEROCEPCIÓN Y PROPIOCEPCIÓN
- 2. Sistema Nervioso Sensorial Cerebro SNC Medula Espinal Somático SN Sensorial (aferente) Visceral SNP Somático Motor (voluntario) (eferente) Autónomo (involuntario)
- 3. S. Nervioso Central S. Nervioso Periférico Médula espinal y Cerebro Neurona Receptor interno sensorial Receptor externo Interneurona Somático Neurona músculo motora esquelético Músculo cardiaco Músculo liso Autónomo Glándulas SISTEMA NERVIOSO: SISTEMA SENSORIAL
- 4. Estímulo Agente físico, químico procedente del medio interno o externo capaz de activar un receptor sensorial, y así detectar las diferentes sensaciones Receptor Estructura especializada en la detección de un estímulo y transformarlo en una señal eléctrica Receptor sensorial: Células ubicadas en sitios estratégicos (superficie o interior), con porciones de su membrana especializadas en la transducción de estímulos o energía. Sensor: Porción especializada de una célula receptora para la transducción de los estímulos en excitación nerviosa (estímulo eléctrico).
- 5. Clasificación de los receptores sensoriales: Según el tipo de estimulo que los activa: (Mountcastle) Mecanorreceptores: responden a energía mecánica. Termorreceptores: responden a estímulos térmicos. Quimiorreceptores: responden a sustancias en solución. Fotorreceptores o electrorreceptores: responden a ondas electromagnéticas. Nociceptores: responden a presión o temperatura extrema y sustancias químicas nocivas.
- 6. Energía Tipo Localización Sensación Fuerza Mecano- -Piel, Tej. subcutáneos -Tacto, presión, mecánica receptor - Articulaciones, cosquilleo músculos, - Sentido, posición y - Vestibulares, Cóclea movimiento-elongación - Vísceras - Audición - Vasos - Distensión Presión Sanguínea* Luz Foto- Retina Visión receptor Calor Termo- Piel Calor y Frío receptor Sustancias Quimio- Mucosa olfatoria, Olfato, Gusto, PO 2 , PCO 2 , en receptor papilas gustativas, pH* solución arterias Fuerzas Noci- Piel, vísceras, Dolor extremas ceptor músculos, articulaciones, vasos.
- 7. Tipos de Mecano-receptores: Sensibilidades táctiles de la piel (epidermis y dermis): • Terminaciones nerviosas libres. • Bulbos terminales (D. de Meckel) • Terminaciones en ramillete (Ruffini) • Terminaciones encapsuladas (C. Meissner y Kraus). Sensibilidad de Tejidos Profundos: • Terminaciones nerviosas libres. • Bulbos Terminales. • Terminaciones en ramillete (Ruffini). • Terminaciones encapsuladas .(Pacini) • Terminaciones en los músculos (Husos musculares y apto. de Golgi en tendones) Audición, Equilibrio, Presión arterial: Células pilosas (organo de corti, c. semicircular), Baroreceptores, receptores de estiramiento de visceras.
- 8. Mecanorreceptores de PIEL Piel Piel Disco de Merkel velluda lampiña Epidermis Línea dermo-epidermal Terminaciones Dermis Nerviosas libres Corpúsculo de Meissner Tejido Receptor diana celular del fólículo piloso SC C. Pacini T. de Ruffini
- 9. Funciones de los Mecanoreceptores
- 10. Mecanoreceptor Ubicación Función Adaptación C. de Paccini Nivel Profundo de Detecta presión y Vibración Muy Rápida Hipodermis e (Cambios rápidos del estímulo). intramuscular Mala localización del estímulo. Terminación libre Debajo de Fibras C: Sexo, Picor calor y dolor Rápida y Lenta Epidermis lento. Fibras Ad: Detección de Tacto grosero, dolor rápido y frío. D. de Merkel Debajo de Deformación mecánica continua de la Lenta (Órgano receptor de Epidermis. Piel no piel, textura IGGO) vellosa C. de Meissner Papilas dérmicas. Tacto discriminativo, vibración de Rápida Punta de los dedos, baja frecuencia, detecta movimiento lengua, labios. de objetos en la piel. Piel no vellosa. Identifican textura. T. de Ruffini Profundos, Dermis. Presión continua, Peso, Tacto, Lenta Piel Vellosa Rotación de articulaciones. Calor C. De Krauss Superficiales Frío Rápida Lengua y órganos sexuales Receptor en Diana Folículo Piloso Contacto inicial de los objetos con la Rápida del Folículo Piloso piel. (velocidad y dirección)
- 11. TRANSMISIÓN DE LAS SENSACIONES TÁCTILES D. de Merkel Terminaciones Terminaciones C. de Pacini nerviosas nerviosas libres libres T. de Ruffini C. de Meissner Fibra Aδ Fibra C Órgano terminal del folículo Fibra Aβ piloso
- 12. Propioceptores Husos Musculares, Órgano tendinoso de Golgi, T de Ruffini y C. de Paccini Huso Mide longitud y grado de estiramiento del muscular músculo esquelético Mecanoreceptores Órgano Regula la fuerza generada por el músculo Tendinoso al medir la tensión en los tendones de Golgi
- 13. Termorreceptores De Frío y de calor: receptores de frío y calor Nociceptores Del dolor y temperatura extremos: terminaciones nerviosas libres. Receptores Electromagnéticos De la visión: (Fotorreceptores) Bastones y conos. (retina)
- 14. Quimiorreceptores •Del gusto: papilas gustativas. •Olfatorios: epitelio olfatorio. •Del oxígeno en sangre arterial: cayado aórtico y seno carotideo. •Osmolalidad: neuronas de núcleos supraópticos. •CO 2 y PA: bulbo raquídeo, aorta y cuerpos carotídeos. •Glucostato: hipotálamo
- 15. FUNCIÓN DE NOCICEPTORES Y TERMORECEPTORES Responde a estímulos Nociceptor mecánico mecánicos extremos Responde a temperaturas Nociceptor térmico extremas Nociceptor Sensibles a irritantes Nociceptor químico (silente) químicos Responden a estímulos Nociceptor polinodal químicos, mecánicos o térmicos EXTREMOS Responden a temperaturas Receptores del calor Termorecepto entre 30 y45 °C. r Responden a temperaturas Receptores del frío entre 10 y 35 °C. RECORDAR: Los nociceptores son TERMINACIONES NERVIOSAS LIBRES diferentes a las de tacto
- 16. Mecanismos de Transducción: Mecanorreceptores: (cóclea y terminaciones nerviosas mecanorreceptoras) Deformidad mecánica del receptor, se distiende la membrana, y se abren canales de Na + y K+ (canales de distensión). Quimiorreceptores: Apertura de canales de K+( receptores de pO2). Fotorreceptores: Cierre de canales GMPc dependientes y bloqueo de la entrada de Na+ y Ca2+. Termorreceptores: Interrupción de la Bomba Na+ /K+. Modificación de la permeabilidad de la membrana del receptor, lo que permite la difusión de iones a través de la membrana, y la consiguiente modificación del potencial de membrana de reposo.
- 17. Fibras Nerviosas: 0,5 – 20 micrómetros de diámetro 0,5 – 120 m/seg (velocidad de conducción) Clasificación: A (α, β, γ, δ) y C Fibras A: grandes, mielínicas con gran velocidad de conducción (N. Espinales). Fibras C: pequeñas amielínicas, de baja velocidad de conducción (50% de las fibras nerviosas sensitivas, fibras autónomas post-ganglionares).
- 18. CLASIFICACIÓN GENERAL DE LAS FIBRAS NERVIOSAS (MOTORAS COMO SENSITIVAS) TIPO PRESENCIA O GROSOR VELOCIDA DONDE ESTÁN? NO DE D MIELINA Tipo A Mielínica 2-20 μ 15-120 Fibras (αβγδ) m/seg sensitivas y motoras de los nervios somáticos Tipo B Mielínica 1-3 μ 3-15 m/seg Autonómicas preganglionares de SNA Tipo C Amielínica <1 μ <2 m/seg Autonómicas post- ganglionares y fibras sensitivas (50%) IMPORTANCIA: La información sensorial que requiera transmisión rápida al SNC viajará por fibras de conducción rápida
- 19. CLASIFICACIÓN DE LAS FIBRAS NERVIOSAS SENSITIVAS CLASIF ORIGEN TIPO FUNCIÓN ICACIÓ GENERA N L Ia Terminaciones anuloespirales Aα Estiramiento del huso muscular (HM) Propiocepción Ib Órgano tendinoso de Golgi Aα Fuerza contráctil Tensión muscular II Terminación en ramillete del Aβ Estiramiento HM Aβ Presión, tacto fino, Receptores táctiles de piel vibración III Terminaciones nerviosas libres Aδ Dolor agudo o rápido, Receptores de temperatura Tacto grueso, temperatura (frío) IV Terminaciones nerviosas libres C Dolor lento o crónico, Receptores de temperatura Prurito cosquilleo, Temperatura (calor) Fibras nerviosas sensitivas se organizan en fascículos (VÍAS SOMATOSENSORIALES)
- 20. Vias Sensoriales Neurona de 4to Corteza Cerebral Orden Neurona de 3er. Tálamo Orden Tallo Encefálico Neurona de Receptor 2do. Orden Neurona de 1er. Medula orden Espinal
- 21. Exterocepción Sensibilidad Somática Superficial (piel y mucosas) Sensibilidad Somática o Somestésica Sensibilidad Somática Profunda (músculos, tendones, fascias, Sensibilidad huesos, articulaciones) Somato Visceral Propiocepción Sensibilidad Vísceras Visceral Toraco-abdominales
- 22. CLASIFICACIÓN DE LA SENSIBILIDAD SOMÁTICA 1. SENSIBILIDAD SOMÁTICA SUPERFICIAL (EXTEROCEPCIÓN): nacidas en tejidos superficiales (piel y mucosas) • Dolor superficial • Temperatura • Tacto Protopático (grueso, poco discriminativo) • Identificación de 2 puntos • Tacto Epicrítico • Localización de un punto específico (topognosia) (fino, discriminativo) • Identificar objetos con el tacto (esterognosia) • Grafiestesia
- 23. 2. SENSIBILIDAD SOMÁTICA PROFUNDA (PROPIOCEPCIÓN): nacidas en tejidos profundos (subcutáneo, músculo, fascias, tendones, capsulas articulares) 2.1 CONSCIENTE 2.1 INCONSCIENTE •Sensibilidad a la presión profunda (Barestesia) •Tono muscular • Discriminar peso (Barognosia) • Equilibrio •Dolor profundo de articulaciones, músculos • Coordinación de movimiento • Sensación postural, actitudes segmentarias pasivas (Batiestesia) • Identificación de movimiento de segmentos (Cinestesia) • Actitud en que quedó el segmento movido (Estatostesia) • Sensibilidad vibratoria •Reconocer objetos por textura, tamaño, consistencia (Esterognosia)
- 24. Encargadas de la percepción de : Tacto tacto fino, Epicrítico discriminación de dos puntos y pequeñas diferencias de temperatura. Clasificación de Head Tacto Grueso, poco Protopático discriminativo. Dolor y variaciones grandes de temperatura
- 25. Exterocepción Sensibilidad Somática Superficial (piel y mucosas) Sensibilidad Somática o Somestésica Sensibilidad Somática Profunda (músculos, tendones, fascias, Sensibilidad huesos, articulaciones) Somato- Visceral Propiocepción Sensibilidad Vísceras Visceral Toraco-abdominales
- 26. CLASIFICACIÓN DE LA SENSIBILIDAD SOMÁTICA 1. SENSIBILIDAD SOMÁTICA SUPERFICIAL (EXTEROCEPCIÓN): nacidas en tejidos superficiales (piel y mucosas) • Dolor superficial • Temperatura • Tacto Protopático (grueso, poco discriminativo) • Identificación de 2 puntos • Tacto Epicrítico • Localización de un punto específico (topognosia) (fino, discriminativo) • Identificar objetos con el tacto (esterognosia) • Grafiestesia
- 27. 2. SENSIBILIDAD SOMÁTICA PROFUNDA (PROPIOCEPCIÓN): nacidas en tejidos profundos (subcutáneo, músculo, fascias, tendones, capsulas articulares) 2.1 CONSCIENTE 2.1 INCONSCIENTE •Sensibilidad a la presión profunda (Barestesia) •Tono muscular • Discriminar peso (Barognosia) • Equilibrio •Dolor profundo de articulaciones, músculos • Coordinación de movimiento • Sensación postural, actitudes segmentarias pasivas (Batiestesia) • Identificación de movimiento de segmentos (Cinestesia) • Actitud en que quedó el segmento movido (Estatostesia) • Sensibilidad vibratoria •Reconocer objetos por textura, tamaño, consistencia (Esterognosia)
- 28. • Propioceptores: – Receptores articulares Tipo 1: Órgano Tendinoso de Golgi (ligamentos), adaptación lenta. – Receptores Articulares Tipo II: Terminaciones de Ruffini (cápsula articular), adaptación lenta. – Receptores Articulares Tipo III: Corpúsculo de Paccini (Escasos en cápsula articular), adaptación rápida. – Husos Musculares.
- 29. Vías Somatosensoriales: Incluye varias modalidades sensoriales que viajan por tres vías sensoriales diferentes a través del cordón espinal y llegan a zonas diferentes en corteza cerebral y cerebelosa. Modalidades: Sensibilidad superficial. (Exterocepción). Sensibilidad Profunda Consciente. (Propiocepción) Sensibilidad Profunda Inconsciente. (Propiocepción)
- 30. Vías Ascendentes o Sensitivas Columna Dorsal (Lemniscal/Goll y Burdach): Tacto discriminativo o Epicrítico. Vibración.-Esterognosi-Barestesia--Barognosia-Cinestesia- Batiestesia-Estatostesia- Dolor Profundo. Propiocepción consciente Espinotalámicos Anterior y Lateral: Lateral: Dolor y Temperatura. Anterior: Tacto Protopático, Picor, Cosquilleo y Sensaciones Sexuales. Espinocerebelosos: Dorsal o Posterior (Directo): Propiocepción inconsciente de extremidades inferiores. Ventral o Anterior (Cruzado): Propiocepción inconsciente de tronco y extremidades superiores.
- 31. Vías Ascendentes Vía de la Columna Dorsal o Lemniscal B G Vía Espino- cerebelosa Vía Espino- talámica TODA INFORMACIÓN SENSITIVA INGRESA POR LA RAÍZ POSTERIOR
- 32. Sistema de la Columna Dorsal (Goll y Burdach) Transmite: tacto discriminativo (epicrítico), presión, vibración, discriminación de dos puntos y propiocepción consciente. Fibras Nerviosas grandes y mielínicas. Velocidad de conducción de 30 - 110 m/s. Alto grado de orientación espacial y temporal. Transmite la información con rapidez y fidelidad temporoespacial.
- 33. Sistema Columna Dorsal (Lemniscal) Fascículo de Gracilis (Goll) y Fascículo Cuneatus (Burdach) Fascículo de Burdach contiene fibras ascendentes de nervios cervicales y 6 toráxicos superiores Fascículo de Goll contiene fibras ascendentes de nervios sacros, lumbares y 6 toráxicos inferiores Primera Neurona: Ganglios de las raíces dorsales de los nervios espinales (Aβ) Segunda Neurona: En Bulbo hacen sinapsis en los Núcleos Cuneatus (Fascículo de Burdach) y Gracilis (Fascículo de Goll). Decusación Sensitiva Tercera Neurona: Complejo Ventro basal de Tálamo (Núcleo Ventral Postero Lateral “G y B” y Núcleo Ventral Posteromedial “Trigémino”) Finaliza en el Área I corteza sensorial
- 34. Sistema Anterolateral:( Haz Espinotalámico) - Función: Transmite información de termoalgésica (temperatura y dolor) y tacto ligero o grosero (tacto protopático) - Fibras Nerviosas mielínicas más pequeñas. - Velocidad de conducción de 8 - 40 m/seg. - Escasa orientación espacial. - Menor exactitud en las graduaciones de intensidad. - Escasa capacidad para transmitir señales que cambian o se trasmiten rápidamente. - Transmite: dolor, frío, calor, tacto grueso, picor, cosquilleo y sensaciones sexuales.
- 35. Espinotalámicos Anterior y Lateral Primera Neurona: Ganglios de las raíces dorsales de los nervios espinales, hacen sinápsis en la Sustancia Gelatinosa de Rolando de las astas posteriores. Decusación Sensitiva. Segunda Neurona: Núcleos Reticulares del Tallo. Tercera Neurona: Tálamo: Complejo Ventro-basal de Tálamo Núcleos Intralaminares Finaliza en el Área 1 de la corteza sensorial.
- 36. VÍAS SOMATOSENSORIALES: Fascículo Espinocerebeloso Ventral (cruzado) y Espinocerebeloso Dorsal (Directo) • La neurona hace sinapsis en la columna de Clark (núcleo dorsal) •El espinocerebeloso ventral se decusa en médula espinal, C espinocerebeloso posterior no se decusa P •Ambos ascienden hasta CEREBELO bulbo y/o protuberancia B • Penetran por los Espinocerebeloso pedúnculos cerebelosos y Ventral terminan en corteza Espinocerebeloso (Pedúnculo Dorsal (Pedúnculo • FUNCIÓN: Sensibilidad cerebeloso cerebeloso superior) ME Profunda Inconsciente inferior)
- 37. VÍA DE LA COLUMNA DORSAL O • Formado por Goll y Burdach LEMNISCO MEDIAL •Fibras nerviosas grandes mielínicas Corteza de gran velocidad • Alto grado de orientación espacial de Tálamo sus fibras nerviosas • Sensaciones que identifican graduaciones finas de intensidad Bulbo raquídeo • Sensaciones localizadas de manera definida en puntos específicos del cuerpo • Identifica orientación de las partes Médula del cuerpo Espinal •Transmite con fidelidad señales repetitivas o rápidas • Importancia del “Principio de Inhibición Lateral” • TACTO EPICRÍTICO Y PROPIOCEPCIÓN CONSCIENTE
- 38. VÍA ANTEROLATERAL • Formado por Espinotalámico Corteza Anterior y Lateral •Fibras nerviosas grandes mielínicas Tálamo más pequeñas con menor velocidad de conducción Bulbo • Escasa orientación espacial de sus raquídeo fibras nerviosas • Escasa capacidad de transmitir graduaciones finas de intensidad • Escasa capacidad de precisión Médula Espinal • Escasa capacidad para transmitir señales repetitivas o rápidas • TACTO PROTOPÁTICO, DOLOR, TEMPERATURA, PRURITO Y COSQUILLEO
- 39. Espinocerebelosos • Incluye los tractos espinocerebelosos posterior (Directo) y anterior (Cruzado). • Lleva la información hacia el cerebelo en cuanto la posición de los músculos, tendones y articulaciones. PROPIOCEPCIÓN INCONSCIENTE.
- 42. Áreas de Sensibilidad Somática de la Corteza Cerebral: 50 Áreas de Brodmann
- 43. ÁREAS DE SENSIBILIDAD SOMÁTICA EN CORTEZA CEREBRAL SENSITIVA ÁREA I: ÁREA SENSITIVA PRIMARIA • Principal área sensitiva • Situada en la Primera circunvolución parietal ascendente • Recibe fibras directas de los núcleos de relevo del tálamo 3 2 • Corresponde al Área 1,2,3 de 17 Brodmann 5 • Se encuentra el HOMÚNCULO SENSITIVO • Interpreta y hace CONSCIENTE las señales sensitivas
- 44. Áreas Corticales de Sensibilidad Somática: Área I: Situada detrás de la Cisura Central, de la Circunvolución Parietal Ascendente (Áreas de Brodmann 1, 2, 3). Define la localización de las diferentes partes del cuerpo. Área II: de asociación Ubicada en el área 5 y 7 de Brodmann de la corteza cerebral parietal. Detrás del área I. Descifra la información sensitiva que llega a las áreas de sensibilidad somática. Por eso son llamadas de asociación. Recibe aferencias de: Área I. Núcleos ventrobasales de Tálamo. Otras áreas de Tálamo. Corteza Visual y Auditiva.
- 45. Dermatomas: Son campos segmentarios de la piel inervados por un nervio sensitivo. Uso: determinar el nivel de la lesión medular cuando se altera la sensibilidad profunda.
- 46. Control Cortical de la Sensibilidad: Señales Cortico-fugas. Señales que se conducen en forma retrógrada desde la corteza cerebral hasta estaciones inferiores de conexión sensitivas ubicadas en: Tálamo, Bulbo o Médula Espinal Función: Controlar la sensibilidad de las aferencias sensitivas: Disminuye la propagación lateral de señales sensitivas hacia neuronas adyacentes > nitidez. Mantiene al sistema sensitivo dentro de unos límites, ni muy altos ni muy bajos.
- 47. Experiencia sensorial y emocional desagradable que experimenta la persona de una manera que es única para el y nadie puede vivirla de la misma forma que otro individuo.
- 48. Finalidad del dolor Sistema de Aviso o Alarma-Alerta: Prevenir o reducir la lesión de los tejidos. Preservar la integridad del individuo.
- 49. Dolor Dolor: experiencia emocional y sensorial displacentera asociada a daño, potencial o actual, de los tejidos, (Merskey, 1.986). Tipos de Dolor: Según su duración: Agudo o Crónico. Según su origen: Periférico o Central. Nociceptivo y Neuropático. Somático y Visceral.
- 50. Dolor Agudo: Duración menor de 6 meses, con lesión tisular acompañante. Desaparece cuando la causa que lo originó llega a término. Dolor útil: nos ayuda a realizar el diagnóstico etiológico. Se percibe 0,1 s después del estímulo doloroso (inmediato después de la activación del nocirreceptor). Consecuencia de daño somático o visceral. Desaparece con la curación de la lesión. Sinónimos: dolor intenso, punzante, eléctrico. Ej.: pinchar un dedo, quemadura aguda, descarga eléctrica.
- 51. Dolor Crónico: Duración mayor de 6 meses. Persiste aún cuando la causa haya desaparecido. Dolor inútil. Aparece 1 s o mas después de la lesión. Su intensidad aumenta lentamente y puede persistir hasta por 1 mes, aún sanando la lesión aguda. Destrucción de tejidos profundos con mucho sufrimiento. No es bien localizado. Piel y tejidos profundos. Sinónimos: pulsátil, nauseoso, crónico. Ej.: enf. Crónica cuya evolución es en brotes.
- 52. Dolor Periférico, cutáneo o superficial: Se produce por la estimulación de la superficie del cuerpo por acción de estímulos externos. Es una experiencia cotidiana. Provocado por estímulos térmicos, mecánicos, eléctricos y químicos. Todos los padecemos a lo largo del día, en cualquier momento, pero con corta duración (me he pinchado...me he quemado...qué calambrazo..etc). Bien localizado, de rápida aparición.
- 53. Dolor Central o profundo: Procede de músculos y tendones u órganos profundos. Va desde el dolor leve al muy intenso. Es difuso, vago, mal localizado. “Señala con la palma de la mano” Va desde la profundidad a la periferia Un ejemplo es el dolor visceral que suele acompañarse de manifestaciones neurovegetativas. EJ: Cólico Nefrítico.
- 54. •Dolor Nociceptivo: - Es el dolor normal, en el que los nervios indemnes transmiten la sensación dolorosa, por lesión de órganos o tejidos somáticos o viscerales. -Trasmitido por la vía nociceptiva. •Dolor Neuropático: - Dolor patológico o anormal, casi siempre resultado de una enfermedad o lesión del sistema nervioso -Existe adaptación estructural y/o funcional del Sistema Nervioso, secundario a injuria (central o periférica). -Falta total de relación causal entre la lesión tisular y el dolor. -Ejemplos: neuralgia del trigémino, miembro fantasma.
- 55. Dolor Somático: Afecta piel, músculo, articulaciones, ligamentos, y huesos. Es bien localizado y circunscrito a la zona dañada. Caracterizado por sensaciones claras y precisas.
- 56. Dolor Visceral: Producido por lesiones y/o enfermedades que afectan órganos internos. Causas: Espasmos de musculatura lisa de una víscera. Distensión de la musculatura lisa de una víscera. Isquemia de la misma. Estados inflamatorios. Estímulos químicos. Tracción, torción o compresión de los mesenterios. Características: No todas las vísceras son sensibles al dolor. Puede aparecer sin relación directa con lesiones, o algunas lesiones viscerales pueden no causan dolor. Dolor vago, difuso, mal localizado. Dolor referido. Con reacciones reflejas motoras y vegetativas.
- 57. Dolor Referido: dolor percibido en una parte del cuerpo alejada del sitio donde se origina. Dolor Epigástrico en Apendicitis Aguda
- 58. Fisiología del dolor: Proceso Neurofisiológico 4 Experiencia emocional o subjetiva de la estimulación Propagación del potencial 2 de acción al SNC 1 3 Los estímulos Antinocicepción: nocivos son La transmisión es transformados atenuada en en potenciales diferentes niveles de acción
- 59. Nociceptores Receptores sensoriales capaces de diferenciar estímulos lesivos de los inocuos. Características: Poseen umbral de respuesta muy alto. Modifican su respuesta con la estimulación repetida. “Sensibilización”. Presentan post-descarga (potenciales de acción al finalizar el estímulo) y actividad espontánea (mantiene la descargas de potenciales después del estímulo). Formados por terminaciones nerviosas Ad C libres de baja velocidad de conducción (A-d y C)
- 60. Tipos de Nociceptores Responde a estímulos Nociceptor mecánico mecánicos extremos Responde a temperaturas Nociceptor térmico extremas Nociceptor Sensibles a irritantes Nociceptor químico (silente) químicos Responden a estímulos Nociceptor polimodal químicos, mecánicos o térmicos EXTREMOS Los mecanonociceptores son inervados por fibras Ad y los Polomodales por fibras C.
- 61. Sensibilización de los nociceptores Neuropeptidos: Sustancia P, CGRP, Estímulos neurocinina A, Lesivos somatostatina. Inflamación Neurógena Hiperalgesia Sensibilización Prostaglandinas, Leucotrienos, serotonina, Nociceptores bradicinina
- 62. Estímulos dolorosos Estímulos: Dolor Agudo Dolor Crónico o Sordo
- 63. Sustancias químicas que excitan el dolor Bradicinina. histamina,. Son de Serotonina. Adaptación Iones de K+. Lenta Ácidos. Acetilcolina. Enzimas proteolíticas. Prostaglandinas. Sustancia P. Indirectamente
- 64. Estímulos químicos causantes de lesión tisular Bradicinina Estímulos Serotonina Químicos Histamina K + , ácidos Acetilcolina, Enzimas proteolíticas ↑[ácido láctico] Isquemia Bradicininas y Tisular enzimas proteolíticas (interrupción de la perfusión) Terminaciones > Tasa metabólica > Dolor Nerviosas Libres
- 65. Estimula Mecanorreceptores de dolor • Compresión de vasos sanguíneos Espasmo muscular Isquemia Adaptación escasa o nula Sust. Químicas
- 66. Doble transmisión del dolor al SNC Vía del dolor rápido y agudo 2 vías independientes Vía del dolor lento y crónico
- 67. Vías de Transmisión del dolor Vía Rápida = Dolor Agudo Vía Lenta = Dolor Crónico mecánico térmico Químico Receptores mecanoreceptores termoreceptores polimodales N. Periféricos Fibras C (Aδ) ME ME (velocidad 6-30 m/s) (velocidad 0.5-2 m/s)
- 68. Doble vía de conducción del dolor al SNC Neoespinotalámico (Dolor agudo) ME Astas Dorsales Paleoespinotalámico (Dolor Crónico)
- 69. Neoespinotalámico Dolor Mecánico y Térmico (Rápido) Sist. Fibras Aδ Astas Dorsales Anterolateral Lámina I (Rexed) Unas Fibras: - Formación reticular de Tallo encefálico - Mayoría al Complejo Ventrobasal del Tálamo. Dolor más localizado Neurotransmisor: Glutamato
- 70. Paleoespinotalámico Dolor Sordo y Crónico Sist. Fibras C Astas Dorsales Anterolateral (Laminas II y III) Finaliza en: •La mayoría en una extensa zona del tallo. •Pocas al tálamo. •Núcleos reticulares de tallo. Corteza •Techo de mesencéfalo. SS •Sustancia gris periacueductal. Neurotransmisor: Glutamato (rápida) Sustancia P (lenta) Escasa capacidad de localización del estímulo
- 71. Sistema de Analgesia Sistema de control que suprime la entrada de impulsos dolorosos al SNC. Sistemas descendentes de modulación del dolor por el SNC: Sistema cortical modulador directo: Stress, actividad física y sugestión. Sistema modulador sub-cortical: Afecto emociones y estado de ánimo. Encefalinas y Serotonina
- 72. Elementos del Sistema de Analgesia 1 Sustancia Gris Perisilviana y áreas periventriculares de Mesencéfalo. Núcleo Magno del Rafe y 2 Núcleo Reticular Paragigantocelular. Complejo Inhibidor del Dolor (Astas Posteriores de ME) 3
- 73. Encefalinas Nucleos periventriculares Area gris Inhibición presináptica: periacueductal Bloqueo de los canales de Nucleo magno del Ca2+ rafe serotonina Astas dorsales de ME Inhibición Pre y encefalinas Post-sináptica
- 74. Opiáceos del encéfalo endorfinas y encefalinas Precursores: Pro-opimelanocortina, Pro-encefalina, Pro-dinorfina. Opiáceos: B-endorfina (hipotálamo e hipófisis). met-encefalina, Tallo leu-encefalina, y dinorfina. ME
- 75. Dolor Visceral: Se diferencia del dolor somático en : La estimulación difusa de las terminaciones nerviosas del dolor de una víscera, induce dolor intenso. Causas: isquemia de los tej. viscerales, lesiones químicas, espasmo de la musculatura lisa de la víscera hueca, distensión excesiva de la víscera y distensión de ligamentos. Terminaciones Nerviosas de dolor ConducidoSNA por Fibras C= Dolor Crónico y Sordo
- 76. Dolor visceral Vísceras insensibles: Vísceras sensibles: Hígado (parénquima). Cápsula del hígado. Alvéolos pulmonares. Conductos biliares. Bronquios. Pleura parietal.
- 77. Localización del Dolor Visceral: Difícil localización. Cerebro no sabe de la existencia de diferentes órganos. Sensaciones de las visceras toracoabdominales son transmitidas por: Via visceral verdadera. (SNA) Via parietal.(Nervios raquídeos)
- 78. Localización del Dolor Visceral: Vía Visceral Verdadera: Fibras Sensitivas del SNA (Simpático y Parasimpático) Dermatomas Vía Parietal: N. Raquídeos, ubicados en la zona del dolor parietal
- 79. Alteraciones de la sensibilidad: Hipoestesia: disminución de la sensibilidad. Anestesia: pérdida total de la sensibilidad. Hipoalgesia: disminución de la sensibilidad al dolor. Analgesia: pérdida completa de la sensibilidad al dolor. Hiperestesia: exageración de la sensibilidad tactil. Hiperalgesia: sensibilidad exagerada al dolor. Alodinia: dolor producido por estímulo que generalmente no causa dolor.
- 80. EL MÉTODO NEUROLÓGICO No existe, con seguridad, una especialidad en medicina en la que el método clínico tenga tanto valor como en Neurología. Una correcta anamnesis y una diligente y completa exploración física son las únicas claves para el diagnóstico eficiente y acertado. El diagnóstico neurológico incluye una serie de pasos que deben seguirse secuencialmente. Pondremos un ejemplo de dicho método aplicado a la enfermedad cerebrovascular.
- 81. En primer lugar, ante un enfermo con una determinada clínica debemos plantearnos si ésta se puede deber a un ictus, realizando un diagnóstico sindrómico inicial (v.g. severa hemiparesia derecha más afasia), para lo que una precisa historia clínica y una esmerada exploración física son herramientas imprescindibles y fundamentales. El siguiente paso es hacer un diagnóstico topográfico (síndrome hemisférico izquierdo, siguiendo con el mismo ejemplo). En base a nuestros conocimientos y experiencia podremos ya aventurar un diagnóstico etiológico de presunción que comprobaremos con la ayuda de neuroimagen (gran hemorragia putaminal izquierda o infarto completo de la arteria cerebral media izquierda), haciendo así la primera gran diferenciación del ictus en isquémico o hemorrágico. Ampliando el estudio con otras técnicas iremos llegando a un diagnóstico etiológico cada vez más preciso (embolia cerebral en el territorio de la arteria cerebral media izquierda por cardiopatía valvular en fibrilación auricular) para, de esta forma, poder establecer un diagnóstico pronóstico adecuado.
- 82. Signos meníngeos Exploraremos la presencia de rigidez de nuca (resistencia a la flexión pasiva del cuello), así como los signos de Brudzinsky (flexión involuntaria de las piernas ante la flexión del cuello) y Kernig (resistencia dolorosa a la extensión de la pierna con el muslo previamente flexionado). La presencia de estos signos es indicativa de irritación meníngea, como sucede en casos de meningitis y hemorragia subaracnoidea, aunque en ocasiones pueden no estar presentes. Al final del tema trataremos la aproximación al diagnóstico mediante el estudio del LCR.
- 83. Estado mental Se valorará el nivel de consciencia (normal, estuporoso, en coma); la atención (repetición de dígitos en sentido directo e inverso...); la orientación en tiempo, espacio y persona; el comportamiento (normal, agitado, deprimido, negativista...); la memoria (memoria remota, memoria reciente, memoria visual); las praxias (ideomotora, ideatoria, motora, constructiva, del vestido) las gnosias (estereognosia, somatognosia, nosognosia, simultagnosia...), siendo sus defectos las apraxias y las agnosias; la capacidad de juicio, racionamiento y abstracción (interpretación de historias y de refranes, test de semejanzas y diferencias...). . Se realizará en pacientes con sospecha de demencia (la enfermedad de Alzheimer tiene un déficit en las cinco "aes"; amnésico-afásico-apráxico- agnósico-anabstracto) y cuando se sospeche un déficit neuropsicológico concreto
- 84. Lenguaje Las dos alteraciones principales del lenguaje son la disfasia (o afasia) y la disartria. La disartria consiste en una alteración de la articulación del lenguaje mientras que la disfasia es un defecto en los mecanismos receptivos, expresivos o integradores del lenguaje. En el paciente con disfasia se deben explorar: lateralidad (diestro o zurdo), lenguaje espontáneo (valorando la fluidez y la utilización de parafasias), comprensión, repetición, nominación, lectura y escritura. Los trastornos disfásicos nos indican con bastante seguridad la localización de la lesión cerebral responsable, en la mayoría de los casos en el hemisferio izquierdo.
- 85. Lenguaje El área de Broca se localiza en el tercio posterior de la circunvolución frontal inferior y se encarga de la función motora de producción del lenguaje. El área de Wernicke está localizada en el tercio posterior de la circunvolución temporal superior y se encarga de la comprensión del lenguaje, estando ambas áreas interconectadas. Las lesiones de las diferentes áreas o de sus conexiones tendrán como resultado los diferentes tipos de disfasia (Tabla 1).
- 86. Lenguaje
- 87. Pares craneales La exploración de los pares craneales es básica. Las lesiones de los pares craneales nos aportarán una gran información respecto al lugar donde se localiza la lesión responsable, sobre todo cuando se afectan varios nervios craneales a la vez (multineuritis craneal en caso de lesiones periféricas) y cuando se asocian a síntomas y signos centrales, como hemiparesia o ataxia (síndromes nucleares e internucleares en caso de lesiones troncoencefálicas). Reseñamos que el sexto par es el que menos información suele aportar cuando se lesiona aisladamente, pues es largo y discurre sobre la base craneal, pudiéndose afectar a muchos niveles en caso de hipertensión intracraneal, por ejemplo ante la presencia de un tumor (falso signo localizador). En la Tabla 2 se repasan los principales síndromes periféricos.
- 89. Sistema motor Visión de conjunto: se pueden hacer unas sencillas maniobras para valorar asimetrías en la fuerza, como la maniobra de Mingazzini (mantener los cuatro miembros flexionados contra gravedad durante un rato y ver si alguno claudica), o las maniobras de Barré (de forma aislada en los miembros superiores o en los inferiores). Con la simple exploración visual podremos apreciar la presencia de movimientos anormales como temblor, tics, corea, distonía, atetosis, balismo o mioclonus. Masa muscular: en busca de atrofias y asimetrías.
- 90. Sistema motor Tono: es la resistencia a la movilización pasiva. Se debe señalar si existe hipotonía o hipertonía y los diferentes tipos de ésta: espasticidad, aumento del tono sobre todo al inicio del movimiento (navaja de muelle), que es signo de lesión piramidal o de primera motoneurona ; rigidez en "rueda dentada": signo cardinal de los parkinsonismos; paratonía: aumento de tono constante, oposicionista, en lesiones frontales. Fuerza segmentaria: balance muscular por grupos de músculos o músculos aislados. Se debe fijar la articulación correspondiente y oponer una fuerza equiparable. En caso de enfermedades de la unión neuromuscular (miastenia gravis) exploraremos la fatigabilidad, mediante maniobras que la provoquen.
- 93. Sensibilidad Se buscarán especialmente asimetrías y disminuciones de los distintos tipos de sensibilidad (táctil, algésica, artrocinética, vibratoria o palestesia). Puede ser difícil de valorar, dado que las respuestas del paciente pueden ser muy subjetivas, e incluso pueden estar sometidas a sugestión por parte del explorador).
- 96. El nervio mediano proporciona sensibilidad a la piel del dedo pulgar, del dedo índice, del dedo medio y a la mitad del dedo anular.
- 97. Reflejos Reflejos osteotendinosos profundos (reflejos de estiramiento): se precisa de la colaboración del paciente. Se deben explorar el maseterino (N. Trigémino), bicipital (C6), tricipital (C7), rotuliano (L3, L4), y aquíleo (S1), en busca de asimetrías o disminuciones o aumentos de su intensidad (hiporreflexia o arreflexia e hiperreflexia). Reflejos cutáneo-superficiales: el reflejo más útil es el reflejo cutáneo-plantar, que se desencadena al rozar el borde externo de la planta del pie desde el talón hacia los dedos. Su respuesta extensora (signo de Babinski) es patológica e indica afectación de la vía corticoespinal o piramidal explorada.
- 99. Coordinación Son pruebas que exploran principalmente la función cerebelosa. Cuando las pruebas dedo-nariz, dedo-dedo y talón-rodilla son patológicas hablamos de dismetría. Cuando las pruebas de movimientos alternantes rápidos son patológicas hablamos de disdiadococinesia. Cuando una extremidad presenta estos trastornos también se dice que tiene una ataxia apendicular. Cuando el síndrome cerebeloso es de la suficiente intensidad, además de la dismetría y la disdiadococinesia asocia otros signos cerebelosos como hipotonía y temblor intencional (sobre todo al final de la acción).
- 100. Coordinación Para explorar la coordinación del tronco (axial) es útil, además de observar la estabilidad y la marcha espontánea (que en los trastornos cerebelosos es inestable, con tendencia a caer hacia el lado más afectado, con aumento de la base de sustentación), explorar la marcha "en tándem" (caminar pegando la punta del talón al otro pie), que es más sensible a la hora de descubrir déficit cerebelosos más sutiles. La prueba de Romberg (ojos abiertos-cerrados y pies juntos) puede ser útil para diferenciar un síndrome cerebeloso de un síndrome vestibular);
- 101. Coordinación En caso de trastorno cerebeloso, el paciente se desequilibra tanto con los ojos abiertos como cerrados, y de ser el trastorno vestibular (o cordonal posterior, cuando se afecta la sensibilidad propioceptiva), el desequilibrio aumentará al cerrar los ojos (signo de Romberg). En general, los síndromes cerebelosos vermianos producen déficit axiales, y los hemisféricos apendiculares. Otro signo que se puede observar en los síndromes cerebelosos es el nistagmo.
- 102. Marcha y estática La simple exploración de la marcha puede darnos pistas muy valiosas a la hora de clasificar el síndrome que afecta al paciente. Marcha hemiparética (en segador): la extremidad inferior está en extensión y el paciente, para avanzar la extremidad y salvar el obstáculo del suelo, debe realizar un movimiento de circunducción hacia afuera y hacia delante. Marcha atáxica cerebelosa: inestable, con tendencia a caer y con aumento de la base de sustentación. Se acompaña de otros signos cerebelosos. Marcha atáxica sensorial (tabética): cuando se debe a un trastorno sensitivo cordonal posterior, con afectación de la sensibilidad propioceptiva. El paciente camina muy inestable, mirando al suelo, lanzando los pasos. La estabilidad empeora al cerrar los ojos.
- 103. Marcha y estática Marcha miopática ("de pato"): levantando mucho los muslos. Parkinsoniana: de paso corto, con el tronco antepulsionado, sin braceo, con dificultades en los giros. La marcha "festinante" es cuando el paciente comienza a acelerarse, con pasos cortos y rápidos, y tiende a caer hacia delante. Marcha en "steppage": en caso de debilidad de los músculos flexores dorsales del pie (v.g. lesión del n. ciático poplíteo externo). El paciente tiene que elevar mucho el pie para que al lanzar el paso no le choque la punta con el suelo. Marcha apráxica: dificultad en iniciar la marcha. El paciente se queda con los pies pegados al suelo (falla la orden premotora de "comenzar a caminar". Se puede ver en lesiones prefrontales. Marcha histérica y simulación: puede parecerse a cualquier tipo de marcha. Generalmente el patrón es bizarro, cambiante, y no hay ningún correlato con el resto de los "falsos" signos de la exploración física.
- 104. Punción lumbar Se realizará ante las sospechas clínicas de infección del SNC (meningoencefalitis), hemorragia subaracnoidea, coma de origen desconocido o vasculitis del sistema nervioso central. También es necesaria en el estudio de la esclerosis múltiple (bandas oligoclonales), diagnóstico de hipertensión intracraneal idiopática (manometría) y en el diagnóstico de la hidrocefalia normotensiva (manometría). Deberá realizarse en condiciones de asepsia
- 105. Punción lumbar Está contraindicada en caso de trastornos graves de la coagulación, hipertensión intracraneal con lesiones ocupantes de espacio que produzcan conos de presión, como tumores y abscesos (aumentaría el riesgo de herniación cerebral) y en situaciones donde el trayecto de la punción esté infectado. Siempre se deberá medir la presión de apertura del LCR y realizaremos con las muestras extraídas los estudios pertinentes dependiendo de nuestras sospechas clínicas (Tabla 5).
- 107. Punción lumbar La PL no es una técnica inocua. En ocasiones se produce un cuadro de cefalea tras la punción (cefalea postpuncional) de características típicas. Es una cefalea por hipotensión de LCR, por lo que aumenta con la postura vertical y mejora con el decúbito. Otras complicaciones posibles son infección en el trayecto de la aguja, meningitis yatrógena, hemorragia epidural espinal (pacientes anticoagulados) y radiculalgia.
