NEOPLASIA
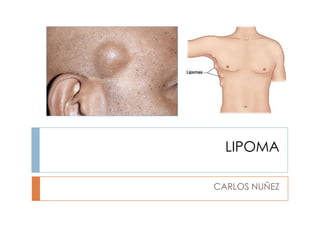
- 2. Tumor benigno de tejido graso que se puede encontrar en cualquier parte en la cual la grasa está presente normalmente. Tumor trivial y frecuente que está formado por células adiposas, con su típica forma de sello con la gota de grasa que ocupa casi todo su cuerpo y rechaza el núcleo a la periferia, igual que los lipocitos normales, aunque el tamaño puede ser distinto que en estos (comúnmente mayores de 100 micras en lugar de 25-30). Se desconoce la causa La tendencia a desarrollar un lipoma no es necesariamente hereditaria, aunque si existen algunos síndromes familiares hereditarios en los cuales predominan. Existe una hipótesis sobre el crecimiento de un lipoma en una zona donde se produjo un “golpe”, pero no se a comprobado
- 3. TIPOS DE LIPOMA MÚLTIPLE SUBCUTÁNEO ÚNICOS TIPOS DE LIPOMAS INTRAMUSCULAR E INTERMUSCULAR
- 4. CARACTERÍSTICAS MACROSCÓPICAS SUPERFICIE EXTERNA Color amarillo. Apariencia multilobulado Cubierta fina que lo delimita. Presenta ciertas áreas de adherencia. Aspecto es homogéneo.
- 5. CARACTERÍSTICAS MACROSCÓPICAS SUPERFICIE INTERNA Color amarillo Presenta tabiques de tejido conectivo de color blanquecino Su aspecto es homogéneo y se asemeja al tejido adiposo.
- 6. Lipomas Cardiacos Son tumores benignos, compuestos de adipocitos maduros que se encuentran ubicados en el subendocardio, subepicardio y miocardio. Los hay asintomáticos y otros producen obstrucciones por un mecanismo de arritmias, son las habituales en el ventrículo izquierdo, en la aurícula derecha o en el tabique interauricular Tumores de Cordón espermático y no tiene por qué ser de naturaleza Los lipomas son lesiones frecuentes que afectan al cordón espermático neoplásicos, esto también es llamado proximal y que se identifican en el como hipertrofia polipomatosa en caso momento de la reparación de una de que el tabique interauricular tenga hernia inguinal, muchas de estas depósitos no neoplásicos de grasa. lesiones representan una masa de tejido adiposo retroperitoneal que a sido arrastrada al canal inguinal.
- 7. Aspectos Clínicos Los lipomas varían sus signos y síntomas de acuerdo donde se localizan pero generalmente son asintomáticos, ocasionalmente causan una protuberancia suave movible y dolorosa debajo de la piel, debilidad, molestia y cansancio, dificultad para respirar, asfixia hasta cambios de voz si se localizan en el aparato respiratorio.
- 8. TRATAMIENTO En la gran mayoría de los casos, la principal razón por la cual los pacientes solicitan tratamiento es cosmética. En un número importante de pacientes usualmente el tratamiento no es necesario, a menos de que el lipoma genere dolor o restrinja el movimiento. El tratamiento consiste en la Resección Simple del tumor, la cual se lleva a cabo con anestesia local o sedación (No anestesia general). Ésta es exitosa (curativa) en la inmensa mayoría de las veces-
- 9. LIPOSARCOMA CARLOS NUÑEZ
- 10. La palabra “sarcoma” quiere decir “aspecto de la carne”, describiendo la consistencia de estos tumores, El término “Liposarcoma” describe, entonces, un tipo de tumor cuyo aspecto general recuerda el de un acúmulo de células grasas (lipo = grasa) con características malignas variables. Comparados con otros tipos de neoplasias malignas, los sarcomas de partes blandas son tumores relativamente raros. Se estima que cada año se diagnostican aproximadamente 5000 casos, lo que representa un 1% de todas las neoplasias diagnosticadas. El liposarcoma supone del 9.8 al 18% del total de sarcomas de partes blandas.
- 11. SUPERFICIE EXTERNA Color blanco grisáceo con áreas amarillentas. La superficie es irregular. Presenta múltiples adherencias y lobulaciones. Es heterogénea. Aspecto infiltrante. Se observa ganglios linfáticos agrandados por la masa tumoral. SUPERFICIE INTERNA Consistencia elástica dura. Zonas de consistencia cartilaginosa. Aspecto infiltrante, irregular, y con un núcleo tumoral
- 12. SUBTIPOS DE LIPOSARCOMA Incluye el lipoma atípico El más frecuente (50% del total de los liposarcomas) Bien Bajo grado de agresividad (no metastatiza pero puede recaer diferenciado localmente) Puede desdiferenciarse Grado intermedio de agresividad Incluye, como subtipo de más alto grado, la variante denominada “de células redondas” Mixoide Es el subtipo más frecuente en niños Existe riesgo de metástasis, especialmente en la variante de células redondas El más infrecuente (5-10% de los liposarcomas) De alto grado de agresividad Puede simular un fibrohistiocitoma maligno o, incluso, un Pleomórfico carcinoma o un melanoma Alto riesgo de recidiva local y de metástasis Es un sarcoma de alto grado (tipo fibrohistiocitoma maligno, fibrosarcoma u otros) originado sobre un liposarcoma bien Desdiferenciado diferenciado. Más frecuente en lesiones del retroperitoneo Riesgo alto de metástasis
- 13. Aspectos Clínicos Los liposarcomas presentan significancia clínica además de un crecimiento acelerado de células con aumento del volumen del sitio de la patología con una consistencia firme y desplazable. A veces puede presentar dolores con fiebre y repercusión general como perdida de peso o compresión de grandes vasos.
- 14. Tratamiento Tabla : Resección quirúrgica Intralesional Curetage Extirpación parcial del tumor Marginal Puede dejar tumor microscópico residual Amplia Extirpación del tumor junto a un ribete de tejido sano circundante Radical Extirpación del compartimento completo Incluye amputación
- 15. Macroscopía Fibrolipoma Luis Pineda
- 16. Fibrolipoma Neural (Hamartoma lipofibromatoso de los nervios) Afecta a la superficie de las manos, muñecas y antebrazos de personas jóvenes Masa blanda de crecimiento lento donde el tejido fibroadiposo que rodea e infiltra a los nervios principales y ramas Se da en las tres primera décadas de la vida Dolor progresivo, reducción sensibilidad y causa neuropatía compresiva
- 17. •Forma de salchicha, o ahusada • gris amarillenta de consistencia blanda •Afecta con frecuencia Nervio mediano y sus ramas, pero tambien nervio cubital, peroneo y pares craneales •Crece a lo largo epi y perineuro •Engrosamiento concentrico del perineuro y tejido fibroso perivascular •resección completa del crecimiento puede ocasionar graves alteraciones sensitivas o motoras •El dolor y perdida de la sensibilidad se soluciona parcial o total dividiendo el ligamento del carpo para descomprimir el mediano
- 18. Fibrolipoma retroperitoneal Pueden ser asintomaticos o causar dolor de localización abdominal/lumbar fiebre Pérdida de peso Edema por la compresión de grandes vasos
- 19. Superficie Externa un aspecto lobulado y opaco. Color amarillo grisáceo múltiples vasos dilatados cubiertas por una cápsula gruesa de tejido conectivo
- 20. Superficie Interna • tabiques de tejido conectivo que parten desde la cápsula • aspecto es homogéneo • Consistencia elástica dura • Color amarillo grisáceo. • Presenta áreas amarillas pertenecientes a tejido adiposo; y blanquecinas que son tejido fibroso.
- 22. CLASIFICACION Piloleiomioma Leiomioma Angioleiomioma Dartoico
- 23. PILOLEIOMIOMA SOLITARIO • Pápula o un nódulo intradérmico • Firme y coloración marrón-rojiza • Doloroso • Afecta por igual a ambos sexos.
- 24. PILOLEIOMIOMA MULTIPLE Agruparse en una placa Adopta una distribución lineal a lo largo de las líneas Blaschko o salpicadas en la superficie corporal Suelen ser familiares con herencia autosómica dominante
- 25. LEIOMIOMA DARTOICO Poco frecuente Localizado en la areola Musculo darto genital
- 26. SÍNTOMAS Dolor Fibras Sensibilidad nerviosas
- 27. LEIOMIOMA UTERINO Estos también son conocidos como miomas uterinos, fibroides o fibromas, son tumores firmes, compactos, que están hechos de células musculares lisas. Estos tumores no están asociados con el cáncer y no aumentan el riesgo de una mujer del cáncer uterino.
- 28. FRECUENCIA 20 – 25% edad reproductora 30 – 77% durante los años en que pueden tener hijos. 5% de todas las consultas ginecológicas son por esta causa 5-15% de las intervenciones realizadas en un quirófano de ginecología 65% de las histerectomías
- 29. Hormonales. FACTORES Anticonceptivos orales. EPIDEMIOLOGICOS La infección por virus de papiloma humano. Se ha cuestionado a la miomatosis con la hormona del crecimiento. Edad entre 30-45 años. El 90% de los casos se diagnostican entre los 35 y 45 años. Raza negra americana (alrededor del 50%). En la raza amarilla y blanca la frecuencia es semejante entre sí. sugerido
- 30. ASPECTO MACROSCOPICO Son más frecuentes los múltiples y los situados en el fondo uterino y línea media. Redondeadas Bien delimitadas Dura Vasos dilatados Color blanco amarillento - rojizo
- 31. MACROSCOPIA Redondeadas Bien delimitadas Dura Vasos dilatados Color blanco amarillento - rojizo
- 32. CLASIFICACION Fibromas intracavitarios: Se desarrollan dentro de la cavidad del útero Fibromas intramurales: Se desarrollan en el músculo del útero y se expanden hacia adentro. Fibromas subserosos: Se desarrollan bajo el recubrimiento exterior del útero y se expanden hacia afuera a través de la pared. Fibromas submucosos: Se desarrollan bajo el revestimiento interno del útero. Son los fibromas menos comunes, pero suelen ser los más problemáticos.
- 33. CLINICA Asintomaticos Tumor: Sólo los muy grandes producen abombamiento abdominal Transtornos hemorrágicos: Propios de los miomas submucosos e intramurales, más raramente en los subserosos Dolor: Es más frecuente en tumores grandes Síntomas compresivos: Síntomas urinarios Síntomas digestivos
- 35. DIAGNOSTICO Anamnesis: Es muy inespecífica Palpación abdominal Exploración con espéculo Tacto bimanual: Es el que más nos acercará al diagnóstico Ecografía: Rápido diagnóstico Histeroscopia Laparoscopia vs. laparotomía exploradora: aplicación sólo ante importantes dudas diagnósticas
- 36. DIAGNOSTICO DIFERENCIAL Se debe efectuar con: Embarazo Normal Quiste ovarico Endometriosis Embarazo ectopico Carcinoma de útero Riñon ectopico
- 37. TRATAMIENTO Histerectomía. Miomectomía Medicamentos con hormonas llamados agonistas de la Gn- RH; Ablación del endometrio Embolización de fibromas uterinos
- 38. LEIOMIOSARCOMA GABRIEL ADRIÁN VILLAMAR
- 39. LEIOMIOSARCOMA El leiomiosarcoma es un tumor maligno de células de músculo liso que puede aparecer en cualquier parte del organismo en la que exista este tipo de tejido.
- 40. EPIDEMIOLOGIA Representan alrededor del 3% de los sarcomas de tejidos blandos. Ocurre en todos los grupos etarios y no parece haber predilección por sexo.
- 41. ETIOLOGÍA Y PATOGENIA Es un tumor mesenquimatoso maligno poco frecuente originado en el musculo liso que puede aparecer en el útero, el retroperitoneo el tubo digestivo o el tejido blando profundo.
- 42. HALLAZGOS CLINICOS Los leiomiosarcomas se presentan en la forma de lesiones solitarias que aumentan de tamaño, con mayor frecuencia en las zonas con vello de las extremidades inferiores. Pueden tener distintos colores y causar dolor, prurito o parestesias.
- 43. DIAGNÓSTICOS DIFERENCIALES Lipomas Dermatofibromas Melanomas de células fusiformes Carcinomas de células pavimentosas fusiformes Fibroxantomas atípicos, o sea cualquier nódulo dérmico o subcutáneo solitario que aumenta de tamaño.
- 44. TRATAMIENTO La resección local amplia con márgenes de 3 a 5 cm es el tratamiento de leiomiosarcoma superficial, y la reextirpación es el de las lesiones recidivadas.
- 46. NEVUS El nevus melanocítico es una proliferación anormal pero benigna de los melanocitos de la piel. Se forman inicialmente por melanocitos que han sufrido una transformación entremezclada con queratinocitos basales a células redondas que crecen a lo largo de la unión dermoepidérmica.
- 47. FRECUENCIA Aunque pueden estar presentes en un 1% de los neonatos, suelen iniciar su aparición a partir de los 6-12 meses e ir aumentando en número y tamaño hasta alrededor de los 25 años.
- 48. ASPECTO MACROSCOPICO El nevus melanocítico es una pequeña lesión de color marrón, aplanada o ligeramente elevada y con bordes nítidos, que es muy frecuente en los individuos de tez clara. Los nevus suelen medir menos de 0,6 cm de diámetro.
- 49. CLASIFICACION Nevus melanocíticos son de 2 tipos Nevus Melanocíticos Congénitos: Se clasifican a los NMC de acuerdo a su tamaño en: Pequeños (diámetro < 1,5 cm) Medianos (entre 1,6 y 19,9 cm) Grandes o gigantes cuando su diámetro mayor es ≥ 20 cm.
- 50. ETIOLOGÍA Se desconoce el mecanismo por el cual los melanocitos de la unión dermo-epidérmica proliferan agrupándose en nidos o tecas y originan un nevo melanocítico. La mayoría de los nevus melanocíticos son adquiridos, aumentando en número desde la infancia y a lo largo de la vida adulta, para permanecer estables o regresar a partir de entonces. También existen algunos nevus melanocíticos que están presentes ya en el momento del nacimiento y la naturaleza congénita o adquirida de un nevo melanocítico es importante por el mayor potencial de degenerar en melanoma de las lesiones congénitas.
- 51. CLÍNICA Habitualmente presentan una superficie lisa, de color homogéneo y bordes bien definidos y regulares, en otros casos se puede observar bordes irregulares, geográficos, siluetas asimétricas y con irregularidades en superficie, sin que esto represente un criterio de malignidad de forma aislada. La presencia de satélites, o nevos congénitos de menor tamaño que el principal, es habitual en el paciente con un NMC gigante
- 52. DIAGNOSTICO DIFERENCIAL Es necesario establecer el diagnóstico diferencial con otras lesiones pigmentadas congénitas: Mancha café con leche Nevo de Becker Nevo de Ota Nevo epidérmico
- 53. TRATAMIENTO La mayoría de los NM no deben tratarse y es fundamental asegurar al paciente que no representan ningún peligro. La exéresis quirúrgica en huso es el tratamiento de elección de las lesiones pigmentarias en las que existen dudas diagnósticas: NM atípicos NMCG
- 55. MELANOMA El melanoma es una proliferación neoplásica maligna de melanocitos que casi siempre se origina a partir de los melanocitos de la unión dermoepidérmica. Es un tumor con una gran capacidad de invasión y, con frecuencia, puede producir la muerte del paciente.
- 56. FRECUENCIA Es responsable de 80% de las muertes por cáncer de la piel. La mortalidad mundial por melanoma es aproximadamente de 0,75 por 100.000 en hombres y de 0,56 por 100.000 en mujeres.
- 57. ETIOLOGÍA Factores Genéticos Entre 6% y 12% de los melanomas malignos se presentan en un patrón familiar y en 25% de estos casos se ha identificado una mutación en el gen CDKN2A ubicado en el cromosoma 9. Factores ambientales La radiación ultravioleta: El sol es el principal factor de riesgo ambiental para melanoma, factible de modificar. Existe una asociación positiva importante de la exposición solar intermitente, la quemadura solar en la adolescencia y las quemaduras solares en la niñez.
- 58. ASPECTO MACROSCOPICO Y CLASIFICACIÓN 4 patrones de crecimiento principales, que se definen de acuerdo con sus características macroscópicas. •Melanoma de extensión superficial (MES): Es el tipo más común. Generalmente es plano e irregular en forma y color, con sombras variables de negro y café. Puede ocurrir a cualquier edad y en cualquier parte del cuerpo y es más común en las personas de raza blanca. •Melanoma nodular (MN): Generalmente empieza como un área elevada de color azul-negro oscuro o rojo-azulado, aunque algunos no tienen color.
- 59. ASPECTO MACROSCOPICO Y CLASIFICACIÓN •Melanoma Lentigo maligno (LMM): Generalmente aparece en las personas de edad avanzada. Ocurre más comúnmente en la piel dañada por el sol en la cara, el cuello y los brazos. Las áreas de piel anormal generalmente son grandes, planas y de color bronceado con manchas cafés entremezcladas. •Melanoma lentiginoso acral (MAL): Es la forma menos común de melanoma. Generalmente ocurre en las palmas de las manos, las plantas de los pies o por debajo de las uñas y es más común en las personas de raza negra.
- 60. CLÍNICA La lesión inicial consiste en una mácula, asimétrica, de coloración irregular, con bordes dentados y mayor de 6 mms de diámetro. Características clínicas, que constituyen la denominada regla ABCD del melanoma (A: asimetría, B: bordes irregulares, C: color abigarrado y D: diámetro mayor de 6 mms)
- 61. DIAGNOSTICO DIFERENCIAL Debe diferenciarse de otras lesiones cutáneas hiperpigmentadas como: • Carcinomas • Queratosis seborreicas irritadas • Angioqueratomas • Dermatofibromas hemosideroticos Una biopsia resuelve fácilmente el diagnóstico diferencial.
- 62. TRATAMIENTO El tratamiento del melanoma consiste en la extirpación quirúrgica completa de la lesión. Si esta extirpación se lleva a cabo antes de que melanoma haya producido metástasis a distancia, el paciente estará curado, pero si ya se han producido metástasis el pronóstico es malo con independencia del tratamiento, porque ningún tipo de quimioterapia ni la terapia recientemente propuesta con altas dosis de interferón durante periodos prolongados de tiempo, han demostrado ser eficaces.
- 64. Carcinoma Basocelular Es una neoplasia maligna derivada de células no queratinizadas que se originan en la parte basal de la epidermis. Si no es tratado el carcinoma basocelular sigue su invasión localmente y puede conducir a un daño tisular sustancial que compromete la función y la estética.
- 65. Etiología y patogenia La aparición del carcinoma Basocelular esta influenciada por: Color de piel y fototipo Radiaciones ultravioletas Radiaciones ionizantes Exposición prolongada a agentes químicos Afecciones que reducen la capacidad de reparación de la epidermis. Microtraumatismos repetidos Alteraciones genéticas Inmunosupresión
- 66. Anatomía macroscópica El Carcinoma basocelular puede manifestarse bajo aspectos muy diferentes, constituyendo diversas formas clínicas, generalmente típicas, que permiten la identificación del tumor. Carcinoma Basocelular superficial Carcinoma basocelular cicatrizal o esclerodermiforme Carcinoma basocelular nodular Carcinoma basocelular de Pinkus o fibroepitelioma de Pinkus
- 67. Carcinoma Carcinoma Basocelular superficial basocelular cicatrizal o Se observa una placa esclerodermiforme. eritematosa con Se presenta como la escamacion anterior en placas moderada; donde se pero habitualmente encuentran la más pequeñas, presencia de aunque pueden estar pequeñas pápulas de manera extensa, aperladas. de superficie brillante u opaca y consistencia dura.
- 68. Carcinoma basocelular nodular Es el mas común de los carcinomas basocelulares; su forma es bastante típica debido a su aspecto copuliforme con microlobulacione La forma seudoquística es hemiesférica, con telangiectasias, de color rosa amarillento, con aspecto translúcido que se debe a degeneración o necrosis de las células tumorales, que dan origen a espacios vacíos o llenos de un material amorfo, en el interior de la masa neoplásica.
- 69. Carcinoma basocelular de Pinkus Esta lesión se presenta clásicamente como una pápula rosada habitualmente sobre la región dorsal baja El Carcinoma basocelular de Pinkus es asintomático, tiene un crecimiento muy lento y solo en las fases tardías, adquiere el aspecto característico del carcinoma basocelular nódulo – ulcerativo.
- 70. Terebrante (Ulcus Rodens). Se caracteriza por una ulcera central profunda, con un borde sobreelevado similar al tipo nodular. Se localiza casi siempre en la línea media de la cara y el cuero cabelludo. Tiene importante poder destructivo y mutilante local y puede afectar la cabeza, el cráneo y las meninges.
- 71. Diagnostico El diagnostico del carcinoma basocelular se logra con la interpretación precisa de los resultados de la biopsia de la piel. Los métodos de biopsia preferido son por rasurado, que a menudo es suficiente, también se emplea la biopsia en sacabocados
- 72. Tratamiento El tratamiento del carcinoma basocelular se establece según la localización anatómica y las características histológicas. Los abordajes incluyen cirugía micrográfica de Mohs, escisión quirúrgica convencional.
- 73. Carcinoma Epidermoide EDUARDO MARTINEZ
- 74. Carcinoma Epidermoide El carcinoma epidermoide es una neoplasia maligna de células epidérmicas. El tumor aparece en varias formas con diferentes grados de malignidad
- 75. Las características más importantes del carcinoma epidermoide son: oAnaplasia oRápido crecimiento oDestrucción tisular local oCapacidad para hacer metástasis Etiología y patogénesis No parece existir un fenómeno único responsable, pero si la asociación de varias circunstancias que de manera escalonada a lo largo de los años conducen a la formación de la neoplasia. Factores extrínsecos Factores intrínsecos
- 76. Estudios clínicos del carcinoma Epidermoide Los sitios típicos de localización del carcinoma epidermoide son las áreas fotoexpuestas en particular la cara (nariz, labio inferior y frente), el cuello, el cuero cabelludo el dorso de las manos y los antebrazos.
- 77. Carcinoma epidermoide Además el carcinoma En un principio el epidermoide puede ubicarse carcinoma epidermoide también en se limita a la epidermis y cavidad oral (lengua y después de un periodo mucosa yugal), el glande de tiempo variable, la vulva y invade la dermis. la región perineal. En su fase inicial se presenta como una pápula o nódulo pequeño, con superficie verrugosa color pardo amarillento o grisáceo con una consistencia levemente mayor
- 78. Desde el punto de vista clínico el carcinoma epidermoide puede asumir diversos aspectos morfológicos: Carcinoma espinocelular cornoide Carcinoma espinocelular nódulo ulcerativo Carcinoma espinocelular papilomatoso y vegetante Carcinoma espinocelular superficial Carcinoma espinocelular primitivo
- 79. Variaciones clínicas especiales Carcinoma espinocelular plantar Carcinoma espinocelular de la cavidad oral Carcinoma espinocelular del labio Carcinoma espinocelular genital
- 80. Pronostico Tratamiento El pronostico del El tratamiento quirúrgico del carcinoma epidermoide carcinoma espinocelular, en o espinocelular, se basa fase inicial conduce en el en la localización, el 90% de los casos a la remisión completa del tamaño y el nivel de carcinoma. diferenciación. Los sitios de aparición con En las fases avanzadas, el pronósticos más enfoque terapéutico es desfavorable son la más complejo y lengua, la vulva y el pene. disminuyen de manera notable los porcentajes de curación.
