Bradiarrtimias
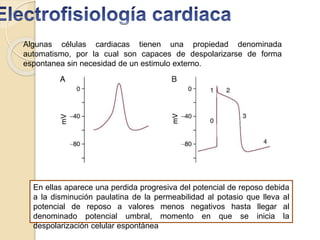
- 1. Algunas células cardiacas tienen una propiedad denominada automatismo, por la cual son capaces de despolarizarse de forma espontanea sin necesidad de un estimulo externo. En ellas aparece una perdida progresiva del potencial de reposo debida a la disminución paulatina de la permeabilidad al potasio que lleva al potencial de reposo a valores menos negativos hasta llegar al denominado potencial umbral, momento en que se inicia la despolarización celular espontánea
- 3. El automatismo es una propiedad sobre todo de las células del nodo sinusal y, en menor medida, de las del haz de His y de las fibras de Purkinje. En condiciones normales, la activación del corazón se inicia en el nódulo sinusal, al poseer este el mayor grado de automatismo. La frecuencia a la cual el nódulo sinusal se despolariza espontáneamente depende del propio automatismo del nódulo sinusal y de la influencia que sobre el ejerce el sistema nervioso autónomo.
- 5. Esta es una situación en la que los latidos del corazón se originan y se transmiten de forma normal, pero son más lentos de lo necesario. Hablamos de bradicardia sinusal cuando la frecuencia cardíaca es inferior a 60 latidos por minuto. La bradicardia sinusal se puede deber a un tono vagal excesivo y/o a disminución del tono simpático. En la mayor parte de los casos la bradicardia sinusal sintomática se debe a los efectos de algunos medicamentos.
- 6. Cuando la bradicardia sinusal se da durante el sueño y en individuos jóvenes se considera una alteración fisiológica secundaria a un aumento del tono vagal. Existen diversas enfermedades que se acompañan de bradicardia sinusal, como la anorexia nerviosa, el mixedema, la hipotermia, la ictericia o la hipertensión intracraneal. También diversos fármacos, como betabloqueantes, amiodarona, morfina, reserpina, diltiazem y verapamil, provocan bradicardia sinusal. Finalmente, cualquier reacción vagal al vomito, al dolor o a manipulaciones quirúrgicas puede provocar bradicardia sinusal extrema, incluso asistolia. CUADRO CLINICO Asintomático •Hipotensión •Presincope o síncope •Intolerancia al esfuerzo
- 7. Se define el síndrome del nodo sinusal enfermo (SNSE) como la incapacidad en la adecuada formación de los impulsos sinusales o en su propagación a las aurículas debido a un trastorno intrínseco del nodo sinusal que provoca un conjunto de síntomas, signos y manifestaciones electrocardiográficas características.
- 8. La fibrosis degenerativa del tejido nodal con disminución del número de células marcapaso, ya sea como manifestación del envejecimiento del nodo, de causa isquémica, postinflamatoria, traumática, o infiltrativa, es la base fundamental, para el desarrollo del síndrome. Arteriopatia coronaria Pericarditis Miocarditis Cardiopatia reumática Colagenopatías vasculares Enfermedad de Lyme Carditis del lupus eritematoso generalizado Artritis reumatoide Enfermedad mixta del tejido conjuntivo Amiloidosis senil Enfermedad neuromusculares
- 9. Las manifestaciones clínicas del SNSE dependen del grado de afección del nodo sinusal pero suelen variar debido al tipo de presentación del síndrome. Sincopes Mareo o vahído Hipotensión Palpitaciones cardíacas (latidos irregulares) Dificultad respiratoria Angina Falta de aliento Cansancio Dolor muscular
- 10. La disfunción del nodo sinusal es a menudo un diagnostico clínico y electrocardiográfico ya que las personas que padecen esta patología cursan con diferentes manifestaciones como bradicardia sinusal patológica, bloqueos sinoauriulares, pausas y paros sinusales y síndrome bradicardia- taquicardia.
- 11. Producidas por la ausencia de descarga en el nodo sinusal, lo que origina una pausa sin ondas P visibles en el EKG. Las pausas sinusales suelen ser mayor a 3 segundos.
- 12. Las bradiarritmias más comunes son la bradicardia sinusal y el paro sinusal, se pueden encontrar también bloqueos sinoauriculares. Las taquiarritmias más comunes son la fibrilación y el flutter auricular, pueden encontrarse también taquicardias auriculares. Las taquiarritmias son seguidas de bradiarritmias, pero con una pausas largas, por lo que esta forma de presentación es muy sintomática.
- 13. El diagnostico se basa en establecer la relación entre los síntomas y la bradicardia o las pausas observadas en el ECG. Cuando el diagnóstico no es evidente en el ECG, este se puede establecer mediante el registro de ECG de 24 h, 48h o 72 h ( Prueba de Holter). Si pese a la prueba de Holter es imposible obtener un diagnostico certero, los dispositivo implantables permiten registrar el trazo a largo plazo (12 a 18 meses).
- 14. En la disfunción sinusal sintomática, el tratamiento de elección es el implante de un marcapasos permanente. La presencia de crisis de fibrilación o fluter auricular aconseja la instauración de tratamiento anticoagulante, ya que existe un riesgo de embolia elevado.
- 17. Existe una prolongación (demora) del impulso despolarizante auricular, mayor de 0.20 seg (0,18 en niños y 0,22 en ancianos), para alcanzar y despolarizar los ventrículos. En el BAV de primer grado hay enlentecimiento en la velocidad de conducción de los impulsos a nivel AV, sin que ningún impulso llegue a bloquearse, por lo que en el ECG todas las ondas P van seguidas de complejo QRS.
- 18. Para algunos autores su asociación a trastornos de conducción intraventricular se relaciona con alteraciones degenerativas del sistema de conducción y supone un paso previo a grados de bloqueo más intensos. El BAV de primer grado generalmente es asintomático y no requiere tratamiento.
- 19. •En el BAV de segundo grado uno o más impulsos auriculares, pero no todos, se bloquean a nivel AV, en ausencia de interferencia fisiológica a la conducción AV. En el ECG una o más ondas P no son seguidas de complejos QRS. •El intervalo PR puede ser fijo o variable (alargamiento progresivo) y la asociación entre la onda P y el complejo QRS no es al azar (ausencia de disociación AV).
- 20. •En los pacientes que presentan bloqueo AV de segundo grado, la sintomatología dependerá del número de latidos bloqueados. •Los pacientes suelen referir palpitaciones aisladas, debido al mayor volumen sistólico de los latidos que siguen a las pausas. •Si se bloquean muchos latidos, la frecuencia cardiaca puede ser baja y el paciente puede referir astenia y disnea de esfuerzo. •Si se suceden varios latidos bloqueados y las pausas son largas, puede producirse mareo e, incluso, síncope.
- 21. El BAV de segundo grado Mobitz I se caracteriza por un alargamiento progresivo del intervalo PR, hasta un valor máximo, a partir del cual la onda P no es conducida a los ventrículos. Generalmente el BAV de segundo grado tipo Wenckebach se produce por alteraciones a nivel del nodo AV.
- 22. El BAV de segundo grado tipo Mobitz I se observa con frecuencia en jóvenes y en atletas, por lo que se ha atribuido al predominio del tono parasimpático. En ausencia de cardiopatía su pronóstico es benigno. El BAV tipo Mobitz I es frecuente en el curso de infarto agudo de miocardio de cara inferior, en especial cuando está comprometido el ventrículo derecho El bloqueo AV de segundo grado tipo I es por lo general benigno, y por lo que no requiere usualmente tratamiento. De todos modos, en algunos casos se ha visto progresión a bloqueo AV de alto grado, por lo que es conveniente un seguimiento estrecho con Holter, aun en ausencia de
- 23. Bloqueo total de un número de estímulos de despolarización auricular (ondas P) antes que la conducción a los ventrículos sea exitosa. Esto produce raciones de 2:1, 3:1 o quizás más altas. El bloqueo Mobitz II es un problema serio, ya que las frecuencias ventriculares cada vez más lentas pueden producir perdida de conciencia y otros problemas más graves.
- 24. En el BAV tipo II el nivel de afectación más frecuentemente es intrahisiano o infrahisiano (sistema His-Purkinje), nunca a nivel nodal, de ahí su peor pronóstico y la mayor tendencia a progresar a bloqueos avanzados. El bloqueo tipo II antecede al síncope en pacientes con síndrome de Stoke-Adams. En el curso de un infarto de miocardio el BAV tipo II puede aparecer previo al desarrollo de BAV completo.
- 25. Es un bloqueo total de conducción hacia los ventrículos. Por lo tanto, un foco de automaticidad inferior del bloqueo completo escapa para estimular a los ventrículos a su propia frecuencia. Sea cual fuera la localización del foco que escapa para estimular los ventrículos, las aurículas permanecen independientemente estimuladas por el nódulo SA. Esto se conoce como “disociación AV”, ya que en el ekg se observa una frecuencia auricular diferente y totalmente independiente de la frecuencia ventricular.
- 26. Si el bloqueo ocurre en la parte superior del Nódulo AV, entonces un foco “juncional” escapara para estimular los ventrículos. Este tipo de bloqueo se conoce como bloqueo suprahisiano. Este tipo de bloqueo completo de caracteriza por una frecuencia ventricular entre 40 y 60 l/min, además de un QRS angosto (normal).
- 27. Cuando un bloqueo AV ocurre por debajo de la unión AV, un foco ventricular escapa de la supresión para estimular los ventrículos a su frecuencia de 20 a 40 min, tan lenta que el flujo sanguíneo cerebral es comprometido y se produce síncope. Este bloqueo es el que ocasiona el Síndrome de Stoke-Adams. Los pacientes con este tipo de bloqueo necesitan vigilancia constante así como mantenimiento de las vías respiratorias. Eventualmente necesitaran un marcapaso artificial.
- 28. Los síntomas que provoca el bloqueo AV completo dependen, fundamentalmente, de la frecuencia del ritmo de escape, del estado de la circulación cerebral y de la actividad que realice el paciente. Así, puede provocar: Inestabilidad leve Visión borrosa Mareos Síncope Crisis de Stokes-Adams: Convulsiones y relajación de esfínteres.
- 29. FARMACOLOGICO MARCAPASOS TEMPORAL MARCAPASOS PERMANENTE Utiliza en casos de bloqueos agudos ATROPINA ISOPROTEREN OL Si el bloqueo es suprahisiano Si el bloqueo es infrahisiano
- 33. Morfología de un bloqueo de rama derecha: •Morfología en V1-2 del tipo rsR´ •Morfología en V5-6 del tipo qRs con empastamiento final de la S. QRS > 0.12 seg Desviación marcada del Eje a la Izquierda (-45º o más).
- 35. Morfología de un bloqueo de rama derecha: •Morfología en V1-2 del tipo rsR´ •Morfología en V5-6 del tipo qRs con empastamiento final de la S. QRS > 0.12 seg Desviación marcada del Eje a la Derecha (120º o más).