Alteraciones del calcio TODAS.!
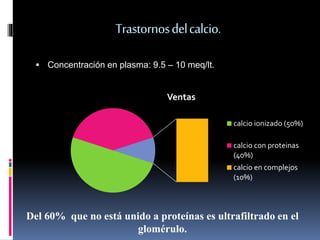
- 1. Trastornos del calcio. Concentración en plasma: 9.5 – 10 meq/lt. Ventas calcio ionizado (50%) calcio con proteinas (40%) calcio en complejos (10%) Del 60% que no está unido a proteínas es ultrafiltrado en el glomérulo.
- 2. Adsorción del calcio Se reserva una tercera parte en un individuo con reserva normal. La mayor parte en el yeyuno. Activa Pasiva Bajo el control de la vitamina D (80 -90%) (10-20%)
- 3. Excreción del calcio 2 vías Por intestino delgado distal Por intestino grueso. La hormona PTH (Parathormona), es la encargada de la excreción de calcio en la vía renal
- 4. Manejo renal del calcio 1. Un a vez filtrado en el glomérulo el 60% se resorbe pasivamente en el Túbulo Contorneado Proximal . 2. Pasivamente se resorbe el 20% en la porción ascendente del asa de Henle junto con el Na. 3. El 10% del calcio filtrado se resorbe en el túbulo contorneado distal, interviene la PTH en este.
- 5. Regulación del calcio sérico. Básicamente se da por la homeostasia entre la absorción neta de calcio y su excreción urinaria. El calcio sérico se conserva por el equilibrio de absorción del calcio dependiente de la vitamina D, liberación del hueso , mediación de la PTH y la excreción urinaria del riñón.
- 6. Funciones biológicas del CA. Producto de la unión afín con proteínas como la calmodulina, troponina c y calbindina D, el Ca ejerce funciones como Glucogenólisis, lipólisis, contracción muscular, coagulación, división celular, etc.
- 7. Hipercalcemia. Causas principales: Tumores Hiperparatiroidismo primario Endócrina Trastornos granulomatosos Uso de diuréticos tiacídicos Inmovilización Enfermedad de paget ósea Síndrome de Leche-Alcalino Hipervitaminosis A y D Pos-t trasplante renal Familiar..
- 8. Definición Una concentración de calcio sérico superior a 10.5 mg/dl. Puesto que la fracción ionizada (activa) del calcio se relaciona directamente con la concentración sérica de albúmina, la concentración medida del calcio debe ajustarse a esta última.
- 9. Hipercalcem ia Leve Moderada Severa
- 10. Hipercalcemia Leve • Niveles de Calcio corregido de 10,5 a 12 mg/dl (2,6 a 3 mmol/l) • Es un hallazgo en el paciente ambulatorio afectando del 1% a 2% de las mujeres mayores. Suelen ser asintomáticos y en muchos casos solo precisan cuidados y vigilancia a largo plazo.
- 11. Hipercalcemia Moderada •Niveles de Calcio corregido de 12 a 14 mg/dl (3 a 3,5 mmol/l)
- 12. Hipercalcemia Severa •Niveles de Calcio corregido de más de 14 mg/dl ( > 3,5 mmol/l) • Supone una amenaza vital que requiere un tratamiento precoz. Afecta hasta un 0.5% de los pacientes hospitalizados y generalmente se debe a neoplasia conocida o hiperparatiroidismo severo.
- 13. Más del 90% de todos los pacientes con hipercalcemia tienen hiperparatiroidismo primario o cáncer. En los pacientes hospitalizados, la causa más frecuente de hipercalcemia es la tumoral. Entre los pacientes ambulantes, la causa más frecuente es el hiperparatiroidismo. La Incidencia de Hiperparatiroidismo aumente con la edad; la mayoría de pacientes tienen más de 70 años de edad. • Los síndromes de neoplasias endocrinas múltiples son causa rara de hiperparatiroidismo.
- 15. FISIOPATOLOGÍA En la mayoría de los casos, la hipercalcemia está causada por un incremento de la resorción ósea. El aporte de calcio y la absorción gastrointestinal no suelen representar un papel importante, aunque el incremento de la absorción puede contribuir a la hipercalcemia en situaciones de exceso de vitamina D. En todos los casos de hipercalcemia inducida por hiperparatiroidismo y probablemente en la mayoría de los casos asociados a procesos malignos, la resorción ósea se debe a la activación de los osteoclastos, cuya regulación es compleja y aún no del todo dilucidada.
- 16. PTH La hormona paratiroidea (PTH) aumenta la actividad de los osteoclastos de forma indirecta mediante su unión a los osteoblastos y los fibroblastos adyacentes. El mecanismo exacto de como la PTH aumenta la actividad de los osteoclastos se desconoce, pero podría estar implicada una red de mediadores locales que incluyen actores de crecimiento y citoquinas. Además, la PTH afecta el aclaramiento renal de calcio de forma directa, incrementando la reabsorción tubular del mismo.
- 17. Vitamina D Actualmente la vitamina D se considera más una hormona que una vitamina, cuyos efectos sobre la homeostasis del calcio son complejos. La dihidroxivitamina D incrementa la tasa de absorción gastrointestinal de calcio aparentemente mediante la regulación de la transcripción de una proteína ligadora de calcio. También parece aumentar el número y la actividad de los osteoclastos probablemente actuando sobre sus precursores y quizá, estimulando la liberación por parte de los osteoblastos de citoquinas estimulantes de osteoclastos.
- 18. Granulomatosis En los pacientes con sarcoidosis y algunas otras enfermedades granulomatosas, la producción independiente de DHVD, probablemente por macrófagos activados, puede producir hipercalcemia e hipercalciuria. El Riñón Constituye la primera barrera defensiva frente al desarrollo de hipercalcemia. A medida que la concentración sérica de calcio aumenta, el riñón compensa aumentando también la tasa de excreción del mismo, de modo que se producirá hipercalcemia cuando la tasa de resorción de calcio desde el hueso exceda la capacidad renal máxima de excreción.
- 19. PRESENTACIÓN CLÍNICA La mayoría de los pacientes con hipercalcemia leve están asintomáticos siendo generalmente identificados por los síntomas atribuibles a la neoplasia subyacente. La deshidratación, la anorexia, las náuseas, los vómitos, la fatiga, la letargia y las alteraciones en el nivel de conciencia, son síntomas de presentación comunes. Entre los pacientes hipercalcémicos es más probable que tengan cáncer aquellos con niveles más altos de calcio sérico.
- 20. Con el aumento de autoanalizadores para screening, se identifican más pacientes hipercalcémicos asintomáticos, por tanto, los casos de hiperparatiroidismo sintomático son menos frecuentes. Cambios en el estado mental y deterioro cognitivo son síntomas de presentación en los pacientes mayores. La hipercalcemia leve raramente se presenta con nefrolitiasis. Los efectos cardiovasculares de la hipercalcemia incluyen acortamiento del intervalo QT y mayor sensibilidad a la digoxina.
- 22. HIPERCALCEMIA EN ENFERMEDADES NEOPLÁSICAS. TUMORES DE OVARIO, RIÑÓN O PULMÓN: PTHrT: Por excesiva producción de péptidos similares a la PTH o prostaglandina E2 causada por algunos tumores. EN METÁSTASIS ÓSEA: Hipercalcemia aguda , sintomática. Calcio sérico elevado , con niveles normales o bajos de PTH, y aumento sérico de proteínas relacionadas con PTH. ENFERMEDAD LINFOPROLITERATIVA: Es una inmunodeficiencia hereditaria caracterizada, en la mayoría de casos, por una respuesta inmune inadecuada a una infección por el virus Epstein-Barr (EBV). .
- 23. Hipocalcemia. Causas principales Hipoalbuminemia Disfunción paratiroidea Hipomagnesemia Metabolismo anormal de la vitamina D Remoción del Ca sérico Hiperfosfatemia
- 24. Definición de hipocalcemia Estado en el que la concentración sérica de calcio disminuye por debajo del límite inferior normal: 8,5mg/dl.
- 25. Causas de Hipocalcemias Alteraciones de la PTH Alteraciones de la Vitamina D Otras
- 26. HIPOPARATIROIDISMO • Situación clínica debida a la falta de secreción o de la acción periférica de la PTH. • La falta de acción de la hormona en riñón y hueso originan hipocalcemia con hiperfosfatemia.
- 28. Hiperparatiroidismo primario. Manifestaciones clínicas Problemas cardiovasculares: Gastrointestinales Renales Calcificaciones metastásicas Neurológicas: confusión, estupor, convulsiones y coma
- 29. Hipoalbuminemia. El calcio viaja unido a un alto porcentaje de albúmina sérica, disminuye el calcio sérico total al reducirse la fracción del calcio unido a la albúmina.
- 30. Disfunción paratiroidea. Por déficit en la reabsorción ósea mediada por la PTH y por la absorción intestinal escasa de calcio debido a la producción reducida de 1,25 didroxicalciferol. Manifestaciones clínicas Neuromusculares Psiquiátricos Oftalmológicas Cardiovasculares Esqueléticas.
