Regulación hormonal del ciclo ovárico
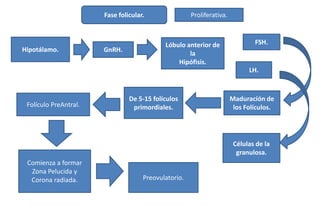
- 1. Hipotálamo. GnRH. Lóbulo anterior de la Hipófisis. LH. FSH. Fase folicular. Maduración de los Folículos. Células de la granulosa. De 5-15 folículos primordiales. Proliferativa. Folículo PreAntral. Comienza a formar Zona Pelucida y Corona radiada. Preovulatorio.
- 2. Los folículos preovulatorios se caracterizan por un antro lleno de líquido que está compuesto por plasma con secreciones de las células de la granulosa. En este momento las células de la granulosa, se han diferenciado en mayor grado aún hasta convertirse en una población heterogénea. El oocito se conserva en contacto con el folículo mediante un pedículo de células de la granulosa especializadas conocido como montículo germinal (cumulus oophourus). En general, la ovulación acontece en un folículo único maduro (folículo de De Graaf) entre 10 y 12 horas después del pico (elevación máxima) de LH ó entre 34 y 36 horas desde el inicio del incremento a mitad del ciclo de LH.
- 3. FASE OVULATORIA. • Ovulación La fase rápida de secreción de LH a la mitad del ciclo es la causa del incremento impresionante de las concentraciones locales de prostaglandinas y enzimas proteolíticas en la pared folicular. Estas sustancias debilitan de manera progresiva la pared folicular y permiten, por ultimo, que se forme una perforación. La ovulación representa con mayor probabilidad una expulsión lenta del oocito a través de esta abertura en el folículo, más que el entallamiento de la estructura folicular. De hecho, se han registrado mediciones directas de las presiones intrafoliculares y no s4e ha podido demostrar este suceso explosivo.
- 4. FASE LUTEINICA. Estructura del cuerpo amarillo. Después de la ovulación, la corteza folicular restante se transforma en el regulador primario de la fase luteínica: el cuerpo lúteo (amarillo). Las células de la granulosa y membranosas que quedan en el folículo empiezan a captar líquidos y desarrollan el pigmento amarillo característico de la luteína a causa del cual ha recibido su nombre. Estas células son estructuras secretoras activas que producen progesterona, que brinda apoyo al endometrio de la fase luteínica. Por añadidura, se producen estrógenos e inhibina A en cantidades importantes. A diferencia del proceso que ocurre en el folículo en desarrollo, la membrana basal del cuerpo amarillo degenera para permitir que los vasos sanguíneos en proliferación invadan las células luteinitas de la granulosa en respuesta a la secreción de factores angiogenos, como el factor del crecimiento endotelial vascular. Esta respuesta angiógena permite que entren grandes cantidades de hormonas luteínicas en la circulación general. Secretora.
- 5. Útero. Hay cambios histológicos cíclicos del endometrio de la mujer adulta. Estos cambios prosiguen de manera ordenada como reacción a la producción hormonal cíclica de los ovarios, El ciclo histológico del endometrio se puede considerar mejor en dos partes: las glándulas endometriales y el estroma circundante. Los dos tercios superficiales del endometrio constituyen la zona que prolifera y que acaba por desprenderse con cada ciclo si no sobreviene el embarazado. Esta porción cíclica del endometrio se conoce como decidua funcional, y está compuesta por una zona intermedia profunda (capa esponjosa) y una zona compacta superficial (capa compacta). La decidua basal es la región más profunda del endometrio y no experimenta proliferación mensual importante: mejor dicho, es la encargada de la regeneración endometrial después de cada menstruación. POR CONSENSO GENERAL, EL PRIMER DÍA DE LA HEMORRAGIA VAGINAL, SE DENOMINA PRIMER DÍA DEL CICLO MENSTRUAL. Después de la menstruación, la decidua basal está compuesta por glándulas primordiales y estroma denso escaso en su localización adyacente al miometrio. La fase proliferativa se caracteriza por crecimiento mitótico progresivo de la decidua funcional como preparación para que se implante el embrión en respuesta a las concentraciones circulantes crecientes de estrógenos. Después de iniciarse la fase proliferativa, el endometrio es relativamente delgado (1 a 2 mm). El cambio predominante que se observa durante esta época es la evolución de las glándulas endometriales al principio rectas, estrechas y cortas para convertirse en elementos más largos y tortuosos.
- 6. Durante el ciclo típico de 28 días, la ovulación se produce el día 14. En el plazo de 28 a 72 horas después de acontecer la ovulación, el inicio de la secreción de progesterona produce un cambio en el ASPECpecto histológico del endometrio hacia la fase secretora, denominada así por la presencia clara de productos secretores eosinófilos ricos en proteínas en la luz glandular. En contraste con la fase proliferativa, la fase secretora del ciclo menstrual se caracteriza por los efectos celulares de la progesterona además de los producidos por los estrógenos. En general, los efectos de la progesterona son opuestos a los efectos de los estrógenos, y hay una disminución progresiva en la concentración de los receptores de estrógenicos en las células endometriales. Como resultado, durante la segunda mitad del ciclo sobreviene antagonismo de la síntesis de DNA inducida por los estrógenos y de la mitosis celular.
- 7. Los esteroides sintetizados por acción de las gonadotropinas son estradiol y progesterona. Se producen a nivel de los folículos y el cuerpo lúteo. Regulación del ciclo Durante la primera semana del ciclo comienza un reclutamiento de la cohorte de folículos. La FSH en esta primera semana aumenta de manera gradual, los folículos van creciendo a la vez que van aumentando el número de receptores en la granulosa para esta hormona, igual ocurre para los receptores de la LH a nivel de las células de la teca. Los folículos en este momento producen Estradiol en pequeñas cantidades. En la segunda semana todos los folículos de la cohorte siguen creciendo, los receptores de la FSH de la granulosa incrementan de manera que la granulosa sigue transformando los andrógenos en Estradiol dando lugar a un aumento considerable de este. Este incremento produce un feedback negativo sobre la FSH que disminuye considerablemente. De este modo se selecciona el folículo dominante. Los demás folículos irán degenerando por el proceso denominado Atresia. Una vez seleccionado el folículo dominante, la concentración de Estradiol sigue aumentando, de manera que s produce un pico 72 horas antes de la ovulación. Esta alta concentración de Estradiol produce un feed back positivo que da lugar a que se produzca una mayor producción de FSH y LH dando lugar a un pico de ambas hormonas. 36 horas después del pico de LH tiene lugar la ruptura del Folículo de Graaf liberando el ovocito y dando lugar la ovulación. Una vez producida la ovulación las células de la granulosa se organizan formando una nueva glándula el Cuerp Lúteo. El Cuerpo Lúteo seguirá caminos diferentes en función de si se produce o no fecundación.
- 8. En esta clase explicamos la regulación hormonal del ciclo ovárico por parte del eje Hipotálamo-Hipofisis- Gónada. Se explican además lo cambios que sufre el endometrio a lo largo del ciclo y su desarrollo. Las imágenes interactivas insertadas en el texto le ayudaran a obtener una mejor compresión del mismo. Cada imagen interactiva viene acompañada de una explicación detallada de las características del ciclo, así como, de las características de la imagen en sí. El ciclo ovárico está regulado por la interacción de las hormonas producidas por el eje hipotálamo-hipófisis- gónada. Son cinco las hormonas principales que participan en este proceso: GnRH, FSH, LH, Estradiol y Progesterona. El ciclo se divide en tres fases: Fase folicular, Ovulación , Fase luteínica. Describimos el ciclo, designando el día 1 al primer día de sangrado. A lo largo del ciclo se producen una serie de cambios en los niveles de gonadotropinas 1 y hormonas ováricas. Cada hormona tiene una función diferente. - La FSH es la hormona que realiza el reclutamiento y crecimiento de los folículos ováricos, así como, la selección del folículo dominante. Actúa sobre la células de la granulosa y tiene una vida media de 4 horas. - La LH actúa sobre las células intersticiales y estromales de manera que induce la producción de esteroides y desencadena la ovulación. Tiene una vida media de media hora.
- 10. Regulación del Prof. • Fase ultra corta: desde hipotalano hasta adenohipofisis, La GNRH sera enviada a la adenohipofisis, podrá ser inhibida o estimulada por neurotransmisores: dopamina, serotonina, noradrenalina,insulina, prolactina, adrenalina. Inhibirse si hay alto niveles estimularse si hay bajos niveles. • Fase Corta. GnRH- LH-FSH. Di hay altos niveles de LH se inhibe GnRH, si hay bajos niveles la estimula para que halla mas producción. • Fase Larga: desde la GnRH liberada hasta los foliculos.
