Elier sanchez romo
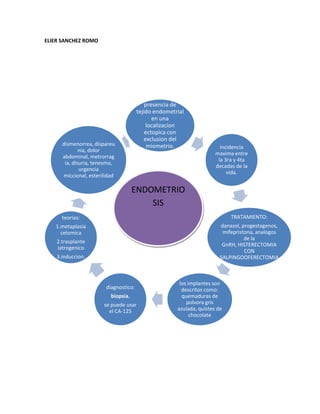
- 1. ELIER SANCHEZ ROMO presencia de tejido endometrial en una localizacion ectopica con exclusion del dismenorrea, dispareu miometrio. incidencia nia, dolor maxima entre abdominal, metrorrag la 3ra y 4ta ia, disuria, tenesmo, decadas de la urgencia vida. miccional, esterilidad ENDOMETRIO SIS teorias: TRATAMIENTO: 1.metaplasia danazol, progestagenos, celomica mifepristona, analogos de la 2.trasplante GnRH, HISTERECTOMIA iatrogenico CON 3.induccion. SALPINGOOFERECTOMIA los implantes son diagnostico: descritos como: biopsia. quemaduras de se puede usar polvora gris el CA-125 azulada, quistes de chocolate
- 2. presencia de glandulas y estroma endometriales dentro del miometrio acompañado por hipertrofia de este es el resultado de TRIADA la hiperplasia metrorragia endometrial basal anormal, dismenorr que invade una ea secundaria, y estroma utero agrandado y miometrial doloroso a la hiperplasica presion ADENOMIO SIS teorias: 1herencia diagnostico: 2. traumatismo confirmacion 3.hiperestrogenia anatomopatologica tratamiento: histerectomia es el de eleccion, danazol, bromocriptina
- 3. Síntomas: Esterilidad (es el mas frecuente) Etiología: Trastornos mentruales Aumento de LH, lo cual provoca hiperplasia Oligomenorrea, tecal, que conduce a amenorrea - una sobreproduccion de androgenos Hirsutismo ováricos que provoca obesidad, hirsutismo y Resistencia a la anovulación, la insulina insulina induce la Acné, piel grasa, transformación a seborrea. estrógenos. SÍNDROME DE OVARIO POLIQUISTICO Diagnostico: El aumento de LH y la disminución de FSH provocan Tratamiento: una relación LH/FSH >2,5. Dieta Ecografia: presencia de 10 o más folículos Anticonceptivos orales pequeños subcorticales (de 2-10 mm), y aumento metformina del estroma ovárico. Resistencia a la insulina: Glucosa/insulina < 4,5 o con la sobrecarga oral de glucosa con 75 gramos. • Laparoscopia. Nos permite apreciar el aspecto del ovario y tomar biopsias para estudio anatomopatológico.
- 4. Es una infección de Criterios mayores. útero, trompas • Historia o presencia de dolor en abdomen Etiología: ovarios y cavidad inferior. intraperitoneal • Dolor a la movilización cervical en la exploración. Chlamydia debida a una • Dolor anexial en la exploración abdominal. trachomatis. infección bacteriana ascendente • Historia de actividad sexual en los últimos desde el tracto meses. Neisseria genital inferior: los • Ecografía no sugestiva de otra patología. gonorrhoeae gérmenes penetran Criterios menores. por la vagina • Temperatura mayor de 38º C. y ascienden hacia • Leucocitosis mayor de 10.500. la pelvis. • VSG elevada. • Gram de exudado intracervical demostrando diplococos intracelulares sugestivos de gonococo, cultivo positivo para N. gonorrhoeae o cultivo positivo u observación al examen directo IFD de chlamydia trachomatis. Factores favorecedores: Factores ETS. Constituye el protectores: mayor factor de riesgo. ENFERMEDAD • DIU. Las portadoras AO. Disminuyen la PELVICA de DIU tienen una incidencia de EIP, ya incidencia 2-9 veces. que proporcionan INFLAMATORIA mayor de EIP: los hilos mayor viscosidad al del DIU favorecen el moco cervical, y ascenso de los dificultan así la entrada gérmenes. de gérmenes. • Edad joven (15-39 años). Tratamiento: Diagnostico: el más Síntomas: Tratamiento ambulatorio: 1 dosis de ceftriaxona i.m. (250 mg) seguro es la El síntoma más frecuente es dolor (para combatir el gonococo) y 14 días de laparoscopia. abdominal bajo, que doxiciclina v.o. (100 mg/12 suele ser bilateral h) (contra la Chlamydia). y asociado a leucorrea, disuria. Tratamiento hospitalario: doxiciclina i.v. (100 mg/12 h) y cefoxitina Síntomas sistémicos i.v. (2 g/6 horas) con paso a doxiciclina oral hasta cumplir como:nauseas, vomitos y un total de 14 días. fiebre.
- 5. VIRUS DEL PAPILOMA HUMANO Los papilomavirus son virus DNA y sin cubierta. Pertenecen a la familia de los papovarirus. Es la enfermedad de transmisión sexual (ETS) más común. El DNA del HPV se divide funcionalmente en 2 tipos de genes: 1: Los tempranos (E) son responsables de la replicación del DNA, regulación transcripcional, y transformación del DNA 2: Los tardíos (L). Los genes tardíos codifican las proteínas de la cápside viral. Los productos de los genes tempranos actúan como oncoproteínas, las cuales interfieren con la función del gen p53 encargado de que el ciclo celular se lleve acabo de manera correcta, al estar este dañado las células anormales no son eliminadas por apoptosis y esto lleva a que exista metaplasia, displasias y después cáncer. Manifestaciones clínicas: Las lesiones clínicas visibles que se identifican mas comúnmente en relación con la infección por HPV de la porción inferior del aparato genital femenino son verrugas genitales o venéreas ( condilomas acuminados) Las verrugas genitales visibles se producen usualmente por los tipos 6 y 11 de este virus. Solo el 1% de las mujeres tiene verrugas visibles y el 9 % posee antecedente de verrugas genitales, periodo de incubación para las verrugas visibles es de tres meses. Verrugas cutáneas Verrugas comunes: algunos tipos «cutáneos» de VPH, como las VPH-1 y VPH-2, causan verrugas comunes; encontradas con frecuencia en manos y pies, pero pueden aparecer en otras áreas, como rodilla y codo. Estas verrugas tienen una superficie característica de coliflor, y típicamente elevada ligeramente por encima de la piel circundante.
- 6. Los tipos cutáneos de VPH no suele causar usualmente verrugas genitales y no se asocian con el desarrollo de cáncer. Verrugas plantares: se encuentran en la base del pie; y crecen hacia adentro, generalmente causando dolor al caminar. Verrugas subunguales o periunguales: se forman debajo de la uña (subungual), alrededor de la uña o en la cutícula (periungual).Pueden ser más difícil de tratar que otras verrugas de diferentes lugares. Verrugas planas: se ubican comúnmente en los brazos, cara o nuca son debidas a los virus 16, 18, 31, 33, 35 y 35. Como las verrugas comunes, estas planas se presentan más en niños y adolescentes. En personas con la función inmune normal, estas verrugas planas no se asocian con el desarrollo de cáncer. Prevalencia: el tipo de mayor prevalencia es el 16. El 45 se ha encontrado en muchas mujeres en América latina. Hasta 68 % de los virus detectados en tumores de células escamosas fueron del tipo 16 o relacionados: hpv 18 o relacionados representan 71% de los tipos virales que se observaron en adenocarcinomas. Factores asociados: tabaquismo polimorfismo del gen p53, uso de anticonceptivos orales, paridad ( múltiple paridad), otras ETS. Nutricionales, en personas desnutridas se ha encontrado mayor prevalencia IVSA temprana Diagnostico: Biopsia Reaccion en cadena de polimerasa Colposcopia
- 7. Tratamiento Podofilina en tintura de benzoina, crioterapia podofilox acido tricloroacetico. 5-fluoroucilo por vía intravaginal. Verrugas grandes pueden requerir tratamiento regional con interferón. Vacuna: te da protección contra las variantes 6, 11, 16 y 18. Ventajas 1. Alta inmunogenicidad (100%) 2. Posible protección cruzada frente al VPH-31 y VPH-45 3. Alta eficacia (casi el 100%) frente a las lesiones (neoplasia intraepitelial cervical/adenocarcinoma in situ) por VPH-16 y VPH-18 Limitaciones 1 Es ineficaz en mujeres previamente infectadas por el VPH-16 o VPH- 18 2. Se trata de una vacuna incompleta, por faltarle eficacia frente a otros tipos de VPH. 3. No se sabe si exista protección mayor a 10 años porque aun es nueva.
- 8. LESIONES INTRAEPITELIALES CERVICALES Las lesiones escamosas intraepiteliales conforman un espectro de anormalidades consideradas como precursoras del cáncer cervicouterino. La prevalencia de LEI en mujeres de 35 a 55 años va de 1.2 % a 3.2%. Se ha estimado que alrededor del 4 % de las mujeres en sus últimos años reproductivos tienen lesiones precursoras. El sitio de origen de las LEI es predominantemente el labio anterior del cerviz, tanto en el epitelio de la zona de transformación como en el epitelio endocervical de la unión. El proceso se puede iniciar en las células basales del epitelio escamoso del exocervix, en las células de la zona de transformación o en las células de reserva del endocervix; la mayoría de las LEI aparecen en la unión escamo-columnar de la zona de transformación y solo alrededor de del 10% se localizan en el epitelio cilíndrico sin involucrar a la unión. LESION ESCAMOSA INTRAEPITELIAL DE BAJO GRADO Pertenece a la nomenclatura del Sistema Bethesda, e incluye los cambios morfológicos inducidos por el VPH y la neoplasia Intraepitelial cervical 1 ( NIC 1 ). HISTOLOGIA DE LA LEIBG La displasia leve se caracteriza por una maduración mermada y alteraciones celulares confinadas al tercio inferior del epitelio escamoso nativo o metaplasico del cervix, los cambios celulares consisten en: perdida de la madurez epitelial; reducción moderada de la polaridad, anormalidades nucleares con hipercromasia, y anisonucleosis leve, así como algunas figuras de mitosis.
- 9. Citología de la LEIBG: 1. TIPO DISPLASIA LEVE: se observa sobre las células intermedias y superficiales con maduración citoplasmática, en su mayoría aisladas, poligonales, de citoplasma cianofilo, traslucido y con bordes celulares nítidos. El núcleo es de 4 a 6 veces mas grandes que el de las células normales. 2. tipo VPH: Los cambios morfológicos clásicos son el coilocito, que consiste en una célula superficial o intermedia con un halo o cavidad bien definido rodeando al núcleo, marginación periférica del citoplasma y uno o dos núcleos aumentados de tamaño. Comportamiento biológico: Un numero significativo ( 60- 80 %) presentan regresión espontánea en un periodo de dos años, una cuarta parte persisten como tales alrededor de 10 a 15 % progresan a una lesión de alto grado y solo 1 % avanza a carcinoma invasor. LESION ESCAMOSA INTRAEPITELIAL DE ALTO GRADO El aspecto típico de una LEIAG consiste en una proliferación de células parabasales atípicas; cuando ocupan mas de 2/3 del espesor epitelial se denominan NIC 2, mientras que si abarcan todo el espesor son NIC 3. Las células son inmaduras con perdida de la polaridad, sobreposición de los núcleos, y anisonucleosis; el núcleo es oval o levemente alargado, orientado en forma vertical y sin núcleo, además el citoplasma es muy escaso en las capas basales y mejor definido en las mas superficiales.
- 10. CITOLOGIA DE LA LEIAG 1.displasia moderada: por lo general son de tipo metaplasico inmaduro, se encuentran en forma aislada, con bordes mejor definidos que los del carcinoma in situ. El núcleo es hipercromatico y granular. 2. displasia grave/carcinoma in situ: las células son usualmente mas pequeñas y se presentan aisladas o en sincitios de bordes mas definidos, las alteraciones nucleares son muy importantes, con marcado incremento de la relación núcleo-citoplasma, cromatina francamente grumosa y numerosas irregularidades de la membrana nuclear. Comportamiento biológico: 29% de los casos progresan a cáncer en un lapso de 1 a 20 años. Aunque puede variar desde 22 a 60 %. Tratamiento: Desde observación hasta terapias excisiónales. Criocirugía. (20 a 30 grados C) Láser de dióxido de carbono. Ablación a 7 mm de profundidad. Cononización con bisturí frío. Electrocononización.
- 11. parasito intracelular, se transmite por contacto sexual Tratamiento: Clamydia principal causa de trachomatis RIFAMPICINA, TETRAC esterilidad y ICLINAS embarazo ectopico prevenible suele ser Diagnostico: asintomatica, puede cultivo exxistir secresion mucopurulenta, sangrado PCR posterior al coito, disuria
- 12. En mujeres el uso de anticonceptivos orales puede aumentar la susceptibilidad secresio Neisseria vaginal, disuria, hemo gonorrhoeae, diploco rragia co intracelular intermenstrual, metro gramnegativo rragia GONORREA Diagnostico: el endocervix es el Cultivo sitio primario de infeccion
- 13. Diagnostico: 1secrecion vaginal adherente, homogenea, bl anca no inflamatoria. 2. celulas en clava 3. ph mayor a 4.5 4. prueba del olor positiva infeccion vaginal mas se transmite por via comun en las mujeres Bacteriosis sexual en edad de concebir vaginal TRATAMIENTO: METRONIDAZOL, CLINDAMICINA secresion vaginal mal oliente, presencia de se debe a una disminucion flujo vaginal de lactobacillus normales y adherente, homogen son resplazados por eo, blanco a gris sin bacterias anaerobias como signos de inflamacion gardnerella, mycoplasma
- 14. FLUJO VAGINAL DE MINIMO A COPIOSO, PURULENTO, HO MOGENEO, AMARILLO- VERDOSO, ESPUMOSO E IRRITANTE, OLOR GENITAL DESAGRADABLE, ERITEMA EN LA PARED VAGINAL Y CUELLO EN FRUTILLA PARASITO PROTOZOO, UNI PH MAYOR A CELULAR, FLAG 4.5, SE ASOCIA ELADO, MOVIL, TRICHOMONAS CON AUMENTO SE TRANSMITE DE LEUCOCITOS POR VIA VAGINALIS SEXUAL DIAGNOSTICO: OBSERVACION MICROSCOPICA DE UN PREPARADO EN FRESCO, MEZCLANDO METRONIDAZOL SECRESIONES VAGINALES 2gr en una sola OBTENIDOS DEL FORNIX dosis ANTERIOR CON GOTAS DE SOL. FISIOLOGICA, CULTIVO
- 15. SE RELACIONA CON DIABETES MELLITUS NO CONTROLADA, USO DE ANTIBIOTICOS, ESTRO GENOS ALTOS, ANTICONCEPT IVOS ORALES, INMUNODEP RIMIDOS, DISPOSITIV O INTRAUTERINO FLUJO VAGINAL COPIOSO CON PRURITO CANDIDA VULVAR, VAGINAL O ALBICANS AMBOS, SENSACION DE CANDIDASIS QUEMAZON, DISPAREUNI A Y DISURIA VULVOVAGINAL OBSERVACION DE HIFAS O DE ESPORAS DE LAS LEVADURAS IMIDAZOL ENLAS PREPARACIONES TOPICO, RECURRE HUMEDAS CON NCIAS CON KOH, TINCION KETOCONAZOL O GRAM, DETERMINA FLUCONAZOL CION DEL PH (ES SISTEMICO NORMAL) CULTIVO
- 16. primoinfeccion: ulcera no dolorosa en el sitio de la inoculacion inf. secundaria: penicilina G rash benzatinica 2.4 genaralizado, les millones IM 1 iones DOSIS mucucutaneas, a denopatias SIFILIS fase latente: la temprana abarca Treponema no mas de 1 año pallidum, via desde la infeccion. sexual la tardia es mayor diagnostico de un año desde la definitivo con infeccion campo obscuro, trepon emicas (VDRL y RPR) no treponemicas (FTA-ABS )
- 17. vesiculas discretas, agrupadas, dolor osas, pasan a pustulas las cuales se ulceran, la infeccion primaria puede involucrar respuesta sistemica, fiebre, cefaleas, malestar general, y mialgias durante una semana tipos: VHS-1, VHS- 2, transmision 1.primario sexual, periodo de 2.no primario incubacio de 2-12 3.recurrente dias HERPES 4.asintomatico GENITAL aciclovir 400 mg DIAGNOSTICO: via oral 3 veces al deteccion de DNA dia por 7-10 dias del virus.
- 18. ESTERILIDAD E INFERTILIDAD Aproximadamente el 10-15% de las parejas son estériles, denominándose esterilidad primaria si tras 1-2 años sin anticoncepción no se consigue un embarazo, y secundaria si tras una gestación no se consigue un nuevo embarazo durante 2-3 años de búsqueda. (Se denomina infertilidad a la consecución de gestación pero sin lograr que llegue a término con un recién nacido normal). . Causas de esterilidad. . FACTOR MASCULINO. : varicocele,esterilidad masculina de causa idiopática, insuficiencia testicular, criptorquidia, azoospermia, orquiepididimitis, alteraciones hipotalámicas, . FACTOR MIXTO O DE ORIGEN DESCONOCIDO. Supone entre el 10-20% de los casos, por causas idiopáticas, o por reacción inmunológica al semen que impide que penetre en el moco cervical. . FACTOR FEMENINO. Anomalías vaginales. Son poco frecuentes y fácilmente diagnosticables con la exploración física: himen íntegro, agenesia de vagina, vaginismo, etc. Anomalías cervicales. Infecciones (Chlamydia), filancia inadecuada (por exceso de progestágenos), lesiones e intervenciones cervicales que disminuyan el moco, malformaciones cervicales, etc. Anomalías uterinas. Hipoplasia o malformación del útero, alteraciones endometriales (hormonales, infecciosas), síndrome de Asherman, alteración de la estructura miometrial, alteraciones tubáricas o peritoneales (20-40% del total), adherencias peritoneales, salpingitis, endometriosis. Alteraciones ováricas. Anovulación, insuficiencia del cuerpo lúteo (andrógenos, prolactina). Alteraciones psicógenas. Vaginismo, dispareunia, frigidez. Diagnóstico Estará basado en buscar la causa principal de la infertilidad. Se hará primeramente un espermograma a la pareja de la paciente para descartar que éste sea el causante. Después se continuará con un perfil hormonal buscando niveles de GnRH, LH y FSH. Una vez descartadas las causas hormonales se procederá a buscar alguna anomalía en el aparato reproductor femenino, haciendo un ultrasonido y una histerosalpíngografía; la cual detecta aproximadamente el 70% de las anomalías; también se pueden utilizar la laparoscopía pero ya no es utilizado porque es un procedimiento invasivo. Anamnesis, exploración y analítica: historia clínica general, ginecológica y sexual de la pareja. Se toman muestras para citología y se realiza un estudio analítico: BH y vel de sedimentación, QS, EGO, grupo y Rh, serologías vs rubeola, toxoplasmosis, sífilis, hepatitis y VIH. Ecografía transvaginal. Valoración de la ovulación: mediante radioinmunoanálisis se determina FSH, LH y estradiol en la fase proliferativa, prolactina y progesterona en fase lutea. Seminograma. Histerosalpingografia. Otros: laparoscopia, test postcoital, histeroscopia, biopsia de endometrio, determinación de acs antiespermaticos, cariotipo y detección de mutaciones de la fibrosis quística. tratamiento Actualmente se usa de elección la FSH subcutánea y la HCG. Esta en desusos el clomifeno (solo en caso de SOP). Es frecuente el uso de análogos de la GnRH previos a la inducción de la ovulación para conseguir frenar hipófisis y ovarios hasta que comiencen los ciclos de inducción ovárica. Técnicas de reproducción asistida: 1. Inseminación artificial conyugal: técnica mas simple y mas usada. 2. Inseminación artificial donante. 3. Fecundación InVitro. 4. Microinyeccion espermática: consiste en inyectar un único espermatozoide dentro del ovulo, es una variante de la FIV en casos de oligospermia severa.
- 19. Patología benigna de mama: Galactorrea. La galactorrea es la secreción láctea fuera de la gestación y del puerperio. Se trata de una secreción bilateral y pluriorificial. Está determinada por la prolactina. El tratamiento será el de la causa primaria o retirar el fármaco responsable. Ectasia ductal. Consiste en una dilatación de los conductos galactóforos principales. La edad más frecuente de aparición es 50-60años. La secreción suele ser de color verdoso, negra o marrón. Mastitis. Las mastitis puerperales agudas son la forma más frecuente de aparición, aunque ha aumentado la frecuencia de mastitis agudas no asociadas con la lactancia. Los gérmenes más frecuentes son: Staphylococcus aureus, Staphylococcus epidermidis y estreptococos. Se presenta como dolor en un cuadrante de la mama, acompañado de linfangitis mamaria y fiebre de 39-40ºC. La infección puede progresar y originar un absceso, que requiere drenaje quirúrgico. El diagnóstico diferencial debe establecerse con el carcinoma inflamatorio, que no suele acompañarse de fiebre. En caso de duda está indicado realizar una biopsia. El tratamiento consiste en medicación sintomática y cloxacilina. En caso de alergia: eritromicina. Un tipo de mastitis crónica es la enfermedad de Mondor, que consiste en una tromboflebitis de las venas subcutáneas de la pared torácica. Es secundaria a un trauma local. Puede persistir varios meses, pero no requiere tratamiento subyacente. Mastopatía fibroquística (MFQ) o displasia mamaria. Se trata de una enfermedad benigna y crónica, caracterizada por una alteración en la proliferación del estroma y del parénquima mamario, desarrollando tumores o quistes palpables. Es la enfermedad más frecuente de la mama en la mujer premenopáusica, y es muy rara después de la menopausia. Se desconoce la causa. Se ha propuesto la influencia de un desequilibrio hormonal, con hiperestrogenismo, aunque no es constante. CLÍNICA. No hay una clínica específica de la MFQ. El síntoma más frecuente es el dolor mamario, que suele ser premenstrual y mejora con la regla (mastodinia). El dolor es bilateral. Pueden aparecer otros síntomas como induración mamaria o nódulos palpables. El embarazo y la lactancia producen en la mama mastopática un estado de reposo. CLASIFICACIÓN. Para determinar el riesgo de degeneración a cáncer de mama valoramos la existencia de proliferación del componente epitelial, y si hay atipia o no en esa proliferación, distinguiéndose tres tipos de mastopatía fibroquística: • No proliferativa (68%). • Proliferativa sin atipia (26%). • Proliferativa con atipia (4%).
- 20. DIAGNÓSTICO Se basa en la clínica, técnicas de imagen (ecografía y mamografía), y estudio microscópico (citología e histología). TRATAMIENTO. En general, no requiere tratamiento. Se debe explicar a la paciente la benignidad del proceso y tranquilizarla. Como tratamiento médico se puede asociar progestágenos en la 2ª fase del ciclo para compensar el hiperestronismo, también parecen útiles progestágenos en gel para tratamiento local, y la ingesta de aceite de onagra. Se realizará punción-aspiración en las formas de mastopatía fibroquística de predominio nodular-quístico, ya que ofrece garantía diagnóstica, y que, en la mitad de las ocasiones, cura el quiste tras la evacuación del contenido. Si existe alguna duda sobre la naturaleza benigna del proceso, se realizará biopsia. Fibroadenoma. Se trata de un tumor benigno. Supone la 3ª patología más frecuente de la mama, tras la mastopatía fibroquística y el cáncer de mama. Su mayor incidencia se presenta entre los 15 y los 35 años, y son bilaterales en un 20% de los casos. Parece ser un tumor estrógeno-dependiente, por lo que puede aumentar de tamaño en el embarazo. Es un nódulo de consistencia firme, bien delimitado y no adherido a planos superficiales ni profundos. No suele cursar con dolor. La ecografía es de mayor utilidad que la mamografía en pacientes de menos de 30 años debido a la densidad mamaria en esta edad, por lo que la primera prueba diagnóstica debe ser la ecografía, en la que se presenta como nódulo ecogénico de estructura interna homogénea y de límites bien definidos. Se debe realizar una P.A.A.F. ante todo fibroadenoma. Tratamiento: si la mujer es menor de 30 años, o el tumor no ha variado respecto a anteriores controles, la conducta puede ser expectante. Si hay alguna duda diagnóstica, aparece por encima de los 40 años, o ha sufrido variación respecto a controles anteriores, es preferible su exéresis. Quistes. Son muy frecuentes. Se suelen presentar en el contexto de la mastopatía fibroquística. La máxima incidencia se da entre los 40-50 años. Suelen ser tumoraciones indoloras; en la palpación se objetiva una tumoración redondeada, lisa, móvil, no adherida, sensible y a la presión se nota tensión e incluso fluctuación. El diagnóstico de lesión es ecográfico, visualizándose como nódulos anecogénicos de límites muy precisos, morfolgía regular y refuerzo posterior. Los galactoceles son una variante: se trata de quistes de leche en mamas lactantes que cesan su actividad.
- 21. Historia clínica: EXAMEN FÍSICO DE LAS MAMAS: PERIODOS MENSTRUALES La mama es un órgano par METODOS ANTICONCEPTIVOS situado en la parte anterior del tórax. Para su mejor IVSA exploración la dividimos en regiones. GESTA 1. La periareolar. Propedéutica 2. El cuadrante PARA ginecológica superoexterno. 3. El cuadrante inferoexterno. 4. El cuadrante superointerno. 5. El cuadrante inferointerno. PRUEBA DE PAPANICOLAOU El estudio de las células desprendidas de las capas más superficiales de la vagina y del exocérvix, y, ocasionalmente del endocérvix, ha permitido la obtención de datos de gran interés desde el punto de vista INSPECCIÓN ovárico Mediante la inspección y del diagnóstico de las neoplasias malignas, podemos determinar: además número, de poder detectar cambios displásicos que alertan simetría, posición, tamaño, sobre apariencia, superficie cambios que pueden degenerar, con el decursar de de las mamas, pezones y los años, en lesiones malignas. retracción de la piel. COLPOSCOPIA Consiste en el examen del exocérvix a través del colposcopio que es un microscopio de pie binocular con sistema de iluminación y fue ideado por Hinselmann. PALPACIÓN La palpación puede realizarse con la paciente de pie o acostada. SI ENCONTRAMOS MASA SE BUSCA 1. Localización: detallar en qué cuadrante está situado. 2. Tamaño: medir con una cinta métrica su diámetro HISTEROSCOPIA aproximado. La histeroscopia es la visualización 3. Contorno: precisar si es regular, liso o irregular. de la cavidad 4. Consistencia: determinar si la masa es blanda, uterina a través de un instrumento de quística, firme o dura. fibra óptica que 5. Movilidad: definir si se desplaza fácilmente o se se denomina histeroscopio, el cual se mantiene fijo. introduce por el 6. Sensibilidad: comprobar si provocamos dolor con la palpación. orificio del cuello uterino. 7. Línea de demarcación: valorar si se facilita o dificulta establecer sus límites.
- 22. FACTORES DE RIESGO: Nuliparidad Consumo de grasas saturadas menarquia antes de los 12 SINTOMAS: años Hemorragia Exceso de peso Flujo menstrual mas Sedentarismo abundante (menorragia > 80 Anticonceptivos ml) Embarazo CALSIFICACION: Deformidad de la cavidad uterina Intramural Anemia ferropenica crónica Submucoso Aumento progresivo de la presión pélvica Subseroso “ algo que presiona hacia abajo” Sensación de masa pélvica MIOMAS DIAGNOSTICO: EXPLORACION FISICA ES UNA (MASA PELVICA GRANDE, IRREGULAR, M PROLIFERACION OVIL, SOLIDA SITUADA LOCALIZADA DE EN LA LINEA MEDIA CELULAS ECOGRAFIA, MUSCULARES BIOPSIA LISAS ENDOMETRIAL, EXTIRPAC ION LAPAROSCOPICA TRATAMIENTO progestagenos, analogos GnRH, danazol, miomectomia
- 23. FACTORES DE RIESGO: TIPOS: NULIPARIDAD MENARCA TEMPRANA El carcinoma ductal que comienza en los conductos que llevan leche desde la mama hasta el pezón. La mayoría de los cánceres MENOPAUSIA TARDIA de mama son de este tipo. HERENCIA (BRCA1 Y BRCA 2) El carcinoma lobulillar comienza en partes de las mamas, llamadas lobulillos, que PRIMER EMBARAZO TARDIO producen leche. NO LACTANCIA PAGET: antecedente crónico de cambio eccematoide en el pezón, a veces con HIPERPLASIAS ATIPICAS costras y otras secresiones, el dx es con biopsia de piel OBESIDAD DES CANCER INFLAMATORIO: Eritema difuso, calor morado, edema e induración en la mama, 2% de todos los canceres. DE MAMA DIAGNOSTICO: Resonancia magnética de las mamas para Síntomas: ayudar a identificar mejor la tumoración mamaria o evaluar un cambio anormal en Tumores mamarios o una mamografía tumoraciones en las axilas que son duras, tienen bordes Ecografía de las mamas para mostrar si la irregulares y generalmente no tumoración es sólida o llena de líquido duelen. Biopsia de mama: usar métodos como Cambio en el tamaño, forma o biopsia aspirativa, guiad por ecografía, textura de las mamas o el estereotáctica o abierta pezón. Por ejemplo, se puede presentar enrojecimiento, TRATAMIENTO: Tomografía computarizada para ver si el agujeros o fruncimiento que cáncer se ha diseminado luce como cáscara de naranja. Fármacos quimioterapéuticos para destruir las células cancerosas. Mamografía para detectar cáncer de Secreción de líquido mama o ayudar a identificar la tumoración proveniente del pezón, que Radioterapia para destruir el tejido o protuberancia mamaria puede ser sanguinolento, de canceroso. claro a amarillento o verdoso, y Tomografía por emisión de positrones lucir como pus. Cirugía para extirpar el tejido (TEP) Dolor óseo canceroso: una tumorectomía para extirpar la tumoración Biopsia de ganglio linfático centinela para mamaria; una mastectomía para ver si el cáncer se ha diseminado Dolor o molestia en las mamas extirpar toda o parte de la mama y posiblemente las estructuras Úlceras cutáneas aledañas Pérdida de peso
- 24. ANOMALIAS CONGENITAS HERMAFRODITISMO: Implica una discrepancia entre la morfología de las gónadas y los genitales externos. Por lo tanto, a una persona con genitales externos ambiguos se le llama intersexual o hermafrodita. Las condiciones intersexuales se clasifican según el aspecto histológico de las gónadas. Los pacientes hermafroditas verdaderos tienen tanto tejido ovárico como testicular. Entonces... Se denomina pseudohermafrodita masculino a aquellos que tienen tejido testicular pero genitales externos femeninos; y pseudohermafrodita femenino a aquellos que tienen tejido ovárico pero genitales externos masculinos. Con excepción de los hermafroditas verdaderos, el patrón de cromatina sexual y el cariotipo suelen corresponder al sexo gonadal. PSEUDOHERMAFRODITAS FEMENINOS: Estos pacientes tienen núcleos cromatina positivos y constitución cromosómica 44, XX. La causa más frecuente es la hiperplasia suprarrenal virilizante congénita. En este caso no existe alteración ovárica, sin embargo, la producción excesiva de andrógenos por las glándulas suprarrenales, provoca la masculinización de los genitales externos durante el período fetal, que varía desde una hipertrofia de clítoris hasta genitales casi masculinos. Esta forma clínica es heredada con rasgo autosómico recesivo. [en ciertos casos un tumor masculinizante como el arrenoblastóma en la madre ha causado pseudohermafroditismo femenino en su niña] PSEUDOHERMAFRODITISMO MASCULINO Estos pacientes presentan núcleos cromatina sexual negativos. y un complejo cromosómico sexual XY. Estas anormalidades están causadas por deficiente producción de andrógenos por parte de las células intersticiales de los testículos (células de Leydig) asociado a una igualmente escasa producción de Factor Inhibidor de Müller (FIM), también bajo la responsabilidad de los testículos fetales. El desarrollo morfológico testicular de estos varones varía desde rudimentario hasta normal.
- 25. ALTERACIONES RELACIONADAS CON INTERSEXUALIDAD FEMINIZACIÓN TESTICULAR: Las personas con esta rara alteración parecen mujeres a pesar de la presencia de testículos y cromosomas sexuales XY. Los genitales externos son femeninos, pero la vagina suele terminar en un fondo de saco ciego. El útero y las trompas de Falopio están ausentes o son rudimentarias.. En la pubertad, existe un desarrollo normal de las mamas y de características femeninas; pero no ocurre la menstruación. [los testículos suelen estar en el abdomen o en los conductos inguinales, pero pueden descender hasta dentro de los labios mayores. Estos suelen ser funcionales, pero se sabe de cierta resistencia de las células de los pliegues urogenitales y labioescrotales a la testosterona por lo que se explicaría la ausencia de masculinización. Se cree que se debe a un defecto en el mecanismo del receptor androgénico. SX TURNER: Monosomìa del cromosoma X, es la anomalía citogenética más frecuente en humanos nacidos vivos, y en fetos que abortan espontáneamente; representa el 18% abortos de los abortos debidos a anomalías cromosómicas. Incidencia: 1-8000 nacimientos vivos, El fenotipo es femenino; y sus características sexuales secundarias no se desarrollan en el 90% de las niñas afectadas y es necesario tratamiento hormonal. Himen imperforado: el himen es un tejido delgado que cubre parcialmente la abertura de la vagina. Un himen imperforado bloquea completamente la abertura vaginal, de tal manera que la sangre menstrual o el moco no pueden salir del cuerpo, lo que lleva a menudo a que se presente hinchazón dolorosa de la vagina. Algunas veces, el himen tiene sólo una abertura muy pequeña. Es posible que este problema no se descubra hasta la pubertad. Algunas bebés nacen sin un himen. Anomalías ováricas: los problemas del desarrollo pueden hacer que una niña tenga un ovario extra, tejido extra fijado a un ovario o estructuras llamadas ovotestis que tienen tejido masculino y femenino. Anomalías del útero y del cuello uterino: los problemas del desarrollo pueden hacer que una niña nazca con un cuello uterino y útero extra, un útero parcialmente formado o un bloqueo del útero. Normalmente, las niñas nacidas con medio útero y media vagina carecen de riñón en el mismo lado del cuerpo. Anomalías vaginales: una niña puede nacer sin vagina o tener la abertura vaginal obstruida por una capa de células que están más altas en la parte de arriba de la vagina que donde está el himen. La ausencia de vagina muy a menudo se debe al síndrome de Rokitansky-Küster-Hauser. En este síndrome, la bebé carece de parte o de todos los órganos reproductores internos (útero, cuello uterino y trompas de Falopio). Otras anomalías abarcan el hecho de tener dos vaginas o una vagina que desemboca en el aparato urinario.
- 26. Útero didelfo ( útero doble) Su prevalencia es del 5% , y la alteración se produce por el déficit de unión lateral de los conductos de Müller con la consiguiente duplicación de los mismos, hay vagina doble (con tabique), 2 cervix y 2 hemiúteros separados. (Dif con el bicorne.) . En ocasiones se puede asociar a la existencia de un tabique vaginal y es entonces cuando puede manifestarse con clínica obstructiva por hematometra, hematometrocolpos e incluso evolucionar a endometriosis por flujo menstrual retrógrado. Es compatible con la fecundación (68%) pero propenso al parto prematuro(20%), La tasa de abortos de repetición (30 -45% ) Útero Bicorne Existe fusión incompleta a nivel de fundus pero permaneciendo la conexión entre las dos cavidades a nivel ístmico. Se definen dos grupos: Útero bicorne completo y parcial. • En el completo : La grieta llega casi a la zona interna cervical y se asocia en ocasiones a doble cérvix • Parcial: longitud de la grieta es variable. • La base de su aparición es el fallo de reabsorción del tabique uterovaginal, de manera que persiste un septo en el interior de la cavidad uterina. Útero Septado (bilocular o tabicado) malformación uterina más frecuente (prevalencia del 55%). Existen diferentes teorías que podrían explicar la elevada tasa de abortos de repetición en este tipo de pacientes. Parece que el tejido endometrial que recubre el septo es defectuoso y esto dificulta la correcta implantación embrionaria o que en el septo hay un aumento del miometrio que lleva a una dificultad de implantación embrionaria y a un incremento de abortos por excesiva contractilidad del septo. Útero Arcuado • Casi completa absorción del septo uterovaginal. • En el 85% de los casos es posible conseguir una gestación y parto normal y solamente en los casos de esterilidad sin otra causa aparente o abortos de repetición, estaría indicada la resección histeroscópica.
- 27. MUJERES MAYORES DE 50 AÑOS SON PROTUSIONES METRORRAGIA BENIGNAS DEL DESPUES DE LA UTERO POLIPOS MENOPAUSIA DIAGNOSTICO: TRATAMIENTO: ULTRASONIDO Y EXTIRPACION HISTEROSCOPIA QUIRURGICA
- 28. TUMORES BENIGNOS DE OVARIO DERIVADOS DEL DE CELULAS DEL NO NEOPLASSICOS ESTROMA GERMINALES EPITELIO GONADAL CELOMICO DERMOIDES TECOMAS QUISTES ELIER SANCHEZ TERATOMAS BENIGNOS ROMO QUISTE DE PEQUEÑO INCLUSION TAMAÑO GERMINAL QUISTE SECRETAN FOLICULAR ESTROGENOS HEMORRAGIA NO NEOPLASICOS QUISTE DEL EXCESIVA A LA CUERPO LUTEO OVOLACION LUTEOMA DEL EMBARAZO OVARIO ESCLEROQUISTICO
- 29. DEL EPITELIO CELOMICO CISTOADENOMA CISTOADENOMA TUMOR DE ENDOMETRIOMA SEROSO MUCINOSO BRENER 15 A 25 % DE PUEDEN SER PAREDES TODOS LOS MULTIPLES O DELGADAS TUMORES DE UNICOS OVARIO TUMORES MALIGNOS DE OVARIO Epiteliales Germinales Estromales Metastasico ENDOMETROIDE GINAN DROBL ASTOM KRUKENBERG A CELULAS CLARAS
- 31. via sexual y contacto papula pequeña indolora umbilicada de color aperlado que puede estar poxvirus presente en cualquie parte del cuerpo donde se MOLUSCO dio la inoculacion. CONTAGIOSO DIAGNOSTICO: TRATAMIENTO: extirpación, crioterapia o CLINICO Y BIOPSIA electrocirugía.
- 32. VIA SEXUAL, PARENTE RAL O VERTICAL malestar gral, adenopatías, diafore sis, diarrea, vomitos, cual ADN o ARN quier infección puede complicarse y llevar a la muerte. VIH DIAGNOSTICO: Wester TRATAMIENTO: Blot, ELISA, PCR. RETROVIRALES
- 33. CACU Es una enfermedad en la cual se encuentra células cancerosas (malignas) en los tejidos del cuello uterino. Suele crecer lentamente por un período de tiempo. Antes de que se encuentre células cancerosas en el cuello uterino, sus tejidos experimentan cambios y empiezan a aparecer células anormales (proceso conocido como displasia). La prevalencia máxima se encuentra entre los 40 y 55 años y solo el 10% de las pacientes tienen menos de 35 años. Tipos histológicos mas frecuentes: Casi el 90% de los carcinomas de cuello son del tipo escamoso. Actualmente la frecuencia de adenocarcinoma oscila alrededor del 10-15% aunque va en aumento, mientras que otros tumores malignos como el sarcoma, melanoma y linfoma continúan siendo muy raros. Clínica: Mayoría de los casos permanece asintomático. En etapas tardías el síntoma mas precoz es la metrorragia Puede haber leucorrea que al principio es serosa, purulenta o mucosa y tiende con el tiempo a ser fétida y de aspecto de “agua de laver carne”. Dolor pélvico, disuria, hematuria, rectorragia, estreñimiento, etc. Profilaxis y dx precoz: Test de Papanicolaou es el método mas efectivo en el cribado.
- 34. Citología en medio liquido. Determinación del VPH. Colposcopia y toma de biopsia (muy útil). Diseminación: Puede ser por extensión diecta (vagina, fondos de saco), via linfática o via sanguínea (pulmones), produciendo síntomas según el órgano afectado. Tratamiento: Estadio IA: histerectomía total simple. Estadio IB y IIA: histerectomía radical con linfadenectomia pélvica (Wertheim- Meigs). Estadio IIB: radioterapia y braquiterapia. Estadio III: radioterapia y braquiterapia. Estadio IV: radioterapia y quimioterapia. Pronostico: Factores de mal pronostico: Tamaño tumoral Profundidad de la invasión Invasión linfática y vascular Estadio clínico avanzado
- 35. AMENORREAS Amenorreas primarias. Se define la amenorrea primaria como la ausencia de la menstruación cuando la mujer ha cumplido los 16 años. La causa más frecuente de amenorrea primaria es la disgenesia gonadal (de ellas, la más frecuente es el síndrome de Turner), le siguen las alteraciones müllerianas e himenales y, en tercer lugar, el síndrome de Morris (feminización testicular). CLASIFICACIÓN ETIOLÓGICA. ANOMALIAS GENITALES. a) Disgenesia gonadal. Consiste en la defectuosa formación de los ovarios, sustituidos por dos cintillas fibrosas con ausencia de folículos ováricos. Los genitales externos son femeninos pero infantiles. Presentan niveles elevados de gonadotropinas, ya que no se producen las hormonas que llevan a cabo el feedback negativo. VARIEDADES: • Sd. Turner. Tienen cariotipos 45 X0, 46 XX, y mosaicos. Presentan talla baja y frecuentes malformaciones extragenitales: pliegue cervical (pterigion colli), cubitus valgus, alteraciones renales, cardíacas (coartación aórtica los cariotipos 45 X0). Sd. Swyer. Es una disgenesia gonadal pura, sin malformaciones ni enanismo. El cariotipo es 46 XY. El cromosoma Y no se expresa, por lo que funciona como un 45 X0. Disgenesia gonadal mixta. Poseen fenotipo femenino, con una gónada rudimentaria a un lado y un testículo en otro. b) Síndrome de Rokitansky. En este síndrome lo fundamental es una alteración en la permeabilización de los conductos de Müller. El fenotipo es femenino normal. La cromatina sexual es positiva. El cariotipo también es femenino normal: 46 XX. Los ovarios son normales. El útero es rudimentario y no está canalizado. c) Himen imperforado. El diagnóstico se basa en la exploración genital que debe realizarse a toda niña prepúber en la primera visita al pediatra. d) Feminización testicular, síndrome de Morris o pseudohemarfroditismo masculino. El cariotipo es masculino: 46XY. Los testículos están bien conformados, aunque suelen ser intraabdominales, con riesgo de degeneración en un disgerminoma. e) Hiperplasia suprarrenal congénita, síndrome adrenogenital o pseudohemarfroditismo femenino. El cariotipo es normal femenino:46 XX. f ) Agenesia de vagina. Es poco frecuente. Se detecta en la exploración AMENORREA POR ANOREXIA O DEPORTIVA. a) Anorexia nerviosa. El 25% de las anoréxicas desarrollan amenorrea antes de que haya ocurrido pérdida importante de peso. Cursa con gonadotropinas disminuidas. CAUSAS CENTRALES. a) Amenorrea psíquica. b) Lesiones hipotálamo-hipofisarias. c) Pubertad retrasada. d) Hipogonadismo hipogonadotrópico. e) Degeneraciones neurogerminales.
- 36. Amenorreas Secundarias. Se define como la falta de menstruación durante al menos 3 mesesen una mujer que previamente había tenido la regla. Origen uterino: Sd. de Asherman (sinequias uterinas traslegrados). -Insuficiencia ovárica: también llamado Fallo Ovárico Prematuro (FOP) o menopausia precoz. Consiste en un agotamiento folicular antes de los 40 años, lo que provoca un descenso de estrógenos y, por tanto, una elevación de gonadotropinas. -Tumores ováricos. En tumores grandes se puede producir una destrucción total del tejido ovárico sano, por tanto, no se produce ovulación y desaparecen las reglas. -Hipogonadismo hipogonadotropo. La más frecuente es la menorrea hipotalámica funcional por ejercicio físico, a -Hiperprolactinemia. Sd. Sheehan: amenorrea postparto por infarto hipofisario. Fármacos: anovulatorios, fenotiacinas, reserpina, digoxina, etc. • Enfermedades intercurrentes. Insuficiencia renal, diabetes.
- 37. HEMORRAGIA UTERINA ANOMALA Clasificación de las hemorragias uterinas. 1. No cíclica. Cuando el sangrado es independiente de la regla, no cíclico, se llama metrorragia. 2. Cíclica. Si el sangrado es cíclico, puede ser: a) Hipermenorrea o menorragia: pérdidas en una cantidad superior a 180 ml o duración de más de 7 días o ambas que ocurren con intervalos regulares. b) Polimenorrea: la menstruación es más frecuente (intervalos en la regla de menos de 21 días), pero normales en cantidad y duración. Causa de la hemorragia. 1. Orgánicas. Tumores malignos, tumores benignos (miomas, pólipos), eritroplasia, traumatismos, endometriosis, coagulopatías, congestión venosa secundaria a insuficiencia cardíaca, HTA asociada a arteriosclerosis de los vasos uterinos, cirrosis, 2. Disfuncionales. No hay lesión orgánica, sino alteración en la regulación endocrina del ciclo. En la mayoría de los casos se encuentra un endometrio proliferativo simple o hiperplásico. Son más frecuentes tras la menarquia y en la perimenopausia debidas a ciclos anovulatorios Diagnostico de la hemorragia uterina anómala Hay que pensar en ella cuando, la hemorragia vaginal es irregular, es imprevisible y no está asociada a los signos y síntomas premenstruales que suelen acompañar a los ciclos ovulatorios, distención abdominal, alteraciones del estado de ánimo, edema, aumento de peso y cólicos uterinos. Actualmente, la visualización de la cavidad endometrial por histeroscopia permite obtener muestras de biopsias dirigidas que aumentan la sensibilidad del legrado-biopsia fraccionado, con lo cual el diagnóstico de elección ha pasado a ser la biopsia dirigida por histeroscopia.
- 38. De barrera: 1. Preservativo masculino: método -Hormonal: de elección en jóvenes. 1. Disminuyen la GnRH, ya que 2. Espermicidas: brindan bloqueo producen un feedback negativo mecanico del cuello y que inhibe la liberación destrucción de los hipotalámica de GnRH. espermatozoides. La maxima 2. Impiden el pico ovulatorio de LH, protección se obtiene usándolo que anulan la secreción pulsatil de con otro método de barrera. GnRH, responsable del pico preovulatorio de LH. 3. Esponjas vaginales: se trata de discos cilíndricos que poseen 3. En el ovario: inhiben la espermicidas. ovulación, ya que no se ha MÉTODOS producido pico de LH. 4. Alteran la motilidad y ANTICONCEPTIVOS funcionalidad de la trompa, dificultando la fecundación. 5. Alteran la contracción uterina, dificultando el transporte de espermatozoides. De emergencia: 6. Modifican la estructura Gestagenos: es el método de endometrial e impiden la elección. Se usa levonorgestrel, implantación. 750 mcg/12 h, VO, 2 dosis, o bien una dosis única con dos comprimidos. Evita entre el 85- 95% de los embarazos esperados, siendo muy eficaz si se administra entre las 24-72 Permanentes o esterilización qx: hrs post-coitales. Efecto Vasectomía y secundario mas frecuente son salpingoclasia: son los nauseas. métodos más eficaces. Método Yuzpe: combinado de estrógenos y progestágenos en altas dosis. VO, un comprimido cada 12 hrs, dos tomas.