2 enfermedad de marek
- 2. INTRODUCCION Los virus causantes de tumores pueden ser clasificados en tres grupos: • Primero está el grupo del virus de la enfermedad de Marek, (virus ADN) perteneciente a la familia herpesviridae. • El segundo grupo están los virus pertenecientes al grupo de leucosis/sarcoma, (virus ARN) comúnmente clasificados en el grupo de los “leucovirus”. • Por último están los pertenecientes al grupo de la reticuloendoteliosis, (virus ARN), poco frecuentes en gallinas.
- 3. ETIOLOGIA: Herpesvirus, fácilmente destruido por desinfectantes comunes. Afecta pollos, gallinas y aves de ornato. Son tres los serotipos más comunes. Serotipo I: Oncogénico y originado en pollos, (Ej Cepa Rispens). Serotipo II: No oncogénico y originado en pollos, (Ej. Cepa SB1). Serotipo III: No oncogénico y originado en pavos, (Ej. Cepa HVT).
- 4. TRANSMISION: Principalmente por descamaciones de piel de aves infectadas y polvo. El virus sobrevive varios meses en estas condiciones. Presencia de Escarabajo coprófago. Período de incubación de 8 a 12 días. Muchos factores afectan la respuesta del pollo: Manejo, enfermedades inmunosupresoras, errores en las técnicas de vacunación, errores en la reconstitución de la vacuna, nivel del desafío en el campo, intervalo entre parvadas, Cepa utilizada, genética.
- 5. PATOGENIA: En el aparato respiratorio suele haber una primera replicación del virus. Rápidamente pasa al timo y bolsa de Fabricio. Prolifera en linfocitos T y células plasmáticas, finalmente prolifera en nervios periféricos o tejidos periféricos. Puede haber infiltración en hígado, bazo, gónadas, iris, músculo, proventrículo y piel. El virus pasa a los folículos de las plumas donde se vuelve a replicar y origina la fuente de infección.
- 6. SIGNOS CLINICOS: * Presentaciones de la Enfermedad: 1. Aguda: Depresión severa, alta morbilidad y mortalidad, los sobrevivientes sucumben a la forma clínica pocas semanas después. 2. Neurológica: * Parálisis transitoria: Encefalopatía, ataxia, parálisis corporal parcial o total. * Parálisis de “campo” Daño a los nervios periféricos a menudo unilateral. Uno de los miembros dirigido cranealmente y el otro caudalmente, aparece entre las 4 a 6 semanas Otros miembros pueden estar afectados (alas, párpados, cuello). * Daño al nervio vago: buche flácido y distendido, aumento de tamaño del proventrículo.
- 7. SIGNOS CLINICOS: 3. Ocular: Ceguera, ojo gris, infiltración linfocitaria en iris a menudo unilateral. 4. Visceral: Tumores en el hígado, bazo, corazón, riñones, etc. Signos inespecíficos: Pérdida de peso, diarrea, anorexia, palidez, ascitis, deshidratación. 5. Cutánea: Agrandamiento de los folículos de las plumas (cabeza, cuello, y piernas), son comunes las infecciones bacterianas secundarias en la piel.
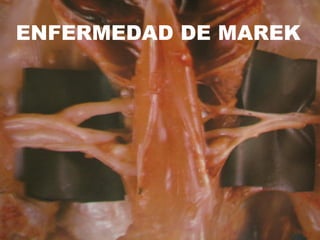
- 8. LESIONES: Tumores viscerales: 1. Localización: Corazón, gónadas, pulmón, Bolsa de Fabricio, páncreas, tejidos gastrointestinales, piel, iris, músculo esquelético, riñones. 2. Morfología: Coloración grisácea, textura suave y consistencia firme. Aumento de tamaño de los órganos. Lesiones cutáneas: Elevadas y nodulares. Los folículos pueden observarse rojos y presentar una secreción aparente. Nervios periféricos: Aumentados de tamaño, edematosos, grisáceos o amarillentos. Se pierden las estriaciones, es más fácil encontrar lesiones en el nervio ciático y en los plexos sacro y branquial .
- 19. DIAGNÓSTICO A. Historia de la parvada: Se reduce el rendimiento y los parámetros de procesamiento. Se pueden correlacionar el rendimiento y la presencia de lesiones con la efectividad del programa de desinfección y el tiempo que los galpones permanecen vacíos. B. Signos clínicos: Pueden ser similares a los observados en leucosis. La forma ocular y neurológica son más frecuentes en EM que en Leucosis.
- 20. DIAGNÓSTICO C. Examen postmortem: * La EM debe distinguirse de leucosis linfoide (LL): Lesiones oculares, cutáneas y neurológicas sugieren EM, mientras que la afección de la bolsa sugiere LL. * El diagnóstico diferencial entre LL y EM es difícil cuando se basa exclusivamente en las lesiones. D. Histopatología: Infiltración linfocitaría con células de dimensiones irregulares en el caso de EM (población celular heterogénea). Los tumores inducidos por LL están formados por linfocitos de tamaño homogéneo.
- 21. 1961 70 2 2 NUMERO DE DECOMISOS 10 3 3 4 4 INTERPRODUCCION 60 8 8 DE LA VACUNA 11 11 20 20 50 29 29 35 35 40 36 36 45 45 1971 38 40 860 MILLONES 30 25 45 PROYECTADOS 12 44 8 43 20 5 44 5 50 10 6 317 MILLONES 52 4 ACTUALES55 5 58 0 4 59 1961 1971 1981 1981 4 62 4.5 61 4.9 62 AÑOS
