Anatomía de los Genitales Masculinos
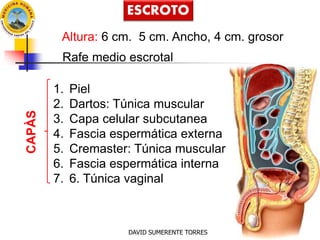
- 1. ESCROTO Altura: 6 cm. 5 cm. Ancho, 4 cm. grosor Rafe medio escrotal CAPÀS 1. Piel 2. Dartos: Túnica muscular 3. Capa celular subcutanea 4. Fascia espermática externa 5. Cremaster: Túnica muscular 6. Fascia espermática interna 7. 6. Túnica vaginal DAVID SUMERENTE TORRES
- 2. HOMOLOGIA ENTRE PARED ABDOMINAL Y ESCROTO CARACTER PARED ABDOMINAL ENVOLTURAS DEL TESTICULO Piel Piel abdominal Escroto Ausente Dartos Fascia externa: TCS Si Fascia espermática externaAponeurosis superficial SI Muscular Oblicuo Menor Si Cremáster Fascia transversalis Si Fascia espermática interna Peritoneo y tejido subperitoneal Si Capa vaginal y tejido subvaginal DAVID SUMERENTE TORRES
- 3. 1.- PIEL 2.- DARTOS Piel de las bolsas: Color oscuro Arrugas del escroto Abundantes glándulas sudoríparas y sebáceas Pelos largos y granulaciones pigmentarias Músculocutáneo: Fibras lisas Fibras elásticas y conjuntivas Dartos escrotal: Cara anterior y lateral Dartos peneal y dartos perineal TABIQUE DE LAS BOLSAS DAVID SUMERENTE TORRES
- 4. Es delgada Contiene vasos y nervios superficiales del escroto Viene desde el anillo inguinal superficial Se continua con el perine DAVID SUMERENTE TORRES Denominada: Fascia de Cooper Continua: Abdomen, periné y pene Tejido fibrocelular laxo sin grasa Gangrena FOURNIER 4.- FASCIA ESPERMATICA EXTERNA 3.- CAPA CELULAR SUBCUTANEO
- 5. ESCROTO Y CONTENIDO 1. Piel 2. Dartos 3. Fascia espermática externa 4. Cremáster y fascia 5. Fascia espermática interna 6. Hoja parietal vaginal 7. Cordón espermático 1 2 3 4 5 6 7 8 8. Conducto deferente DAVID SUMERENTE TORRES
- 6. 5.- CREMASTER Origen: Músculo transverso y oblicuo menor. Se abre sobre pared anterior y exterior Presenta 2 fascículos: Fascículo Lateral: desciende desde lig inguinal hasta cara lateral del testículo sus fibras se disocian a diferente altura Fascículo Medial: viene desde el tubérculo pubis desciende y se dispersan en cara anterior de la fascia espermática interna, no llegan al fondo Testicular. Aparato elevador genital Fibras estriadas: Reflejo cremasteriano
- 7. ESCROTO Y CONTENIDO 1. Glande 2. Prepucio 3. Fascia superficial 4. Fascia de Buck 5. Septum escrotal: Dartos 6. Escroto 7. Dartos 8. Cremáster 9. Vaginal 11. Testículo 12. Epidídimo 13. Plexo venoso pampiniforme 14. Arteria testicular 10. Fascia espermática externa 15. Anillo inguinal externo 1 11 10 4 5 6 7 8 9 2 3 12 14 13 15 DAVID SUMERENTE TORRES
- 8. 6.- FASCIA ESPERMATICA INTERNA 7.- TUNICA VAGINAL Origen: Fascia tranversalis Compuesto por fibras conjuntivas y elásticas Se une al ligamento escrotal Origen: Peritoneo DISPOSICIÓN a) Hoja parietal b) Hoja visceral: Se extiende al epidídimo c) Cavidad vaginal Hidrocele o hematocele DAVID SUMERENTE TORRES
- 9. VASOS SANGUINEOS Arterias Pudendas externas (Rama Femoral) Escroto Arteria Perineal superficial (rama Pudenda Interna) Dartos ARTERIAS SUPERFICIALES ARTERIA PROFUNDA La A epigastrica inferior da su rama cremasteriana Irriga: M cremaster, fascia espermatica interna, lamina parietal de la tunica vaginal DRENAJE VENOSO VENAS SUPERFICIALES: Venas pudendas externas Vena safena mayor Venas perineales superficiales Vena Pudenda interna VENAS PROFUNDAS: Termina en plexo venoso cordon espermatico DAVID SUMERENTE TORRES
- 10. INERVACION ESCROTAL Esta inervado por ramas del nervio pudendo. Nervio perineal superficial Nervio perineal externo Rama perineal del N femoral cutaneo Rama genital del ileoinguinal y genitofemoral (Que inerva el M cremaster). DAVID SUMERENTE TORRES
- 11. PROSTATA Y VESICULAS SEMINALESVejiga Orificio ureteral Cuerpo cavernoso Cuerpo esponjoso Vesícula seminal Glándulas Cowper Apertura C. eyaculador Apertura bulbouretral Esfinter uretral Uretra
- 12. PERINE PROFUNDO Próstata Vejiga 1. Bulbo peneano 2. M. bulboesponjoso 3. Fascia Colles 4. Membrana perineal 5. Fascia de Gallaudet Próstata 6. Uretra 7. Esfínter uretral 1 5 6 78 2 3 4 5 7 8 3 8. Glándulas Cowper DAVID SUMERENTE TORRES
- 13. VIAS ESPERMATICAS 1. CONDUCTO DEFERENTE 2. VESÍCULA SEMINAL 3. CONDUCTO EYACULADOR DAVID SUMERENTE TORRES Vesícula seminal Conducto deferente PROSTATA Uretra masculina Base Lóbulo medio Lóbulo derecho Lóbulo izquierdo GLANDULAS SEXUALES MASCULINA S
- 14. Forma: Número: Dimensiones: Porciones: Consistencia: Longitud: 35 – 47 cm. Diámetro: 2 – 2.5 mm. (3) Luz: 0.5 mm. Regularmente cilíndrica Sólida (Grosor pared) 02 a) Testicular o epididimaria: 25 – 30 mm. b) Funicular: Cordón espermático c) Inguinal d) Abdóminopelviana: “X” art. epigástrica CONDUCTO DEFERENTE DAVID SUMERENTE TORRES
- 15. Vejiga Peritoneo VISCERA PELVICA 1. Escroto 2. Conducto deferente 3. Uréter 4. Fondo saco rectovesical 5. Vesícula seminal 6. M. isquiocavernoso 7. M elevador del ano 8. Esfínter anal externo 9. Cuerpo perineal 10. Lig. suspensorio pene 11. Plexo venoso prevesical 1 210 5 6 7 8 9 2 3 4 11 DAVID SUMERENTE TORRES
- 16. CONSTITUCION ANATOMICA CONDUCTO DEFERENTE a) Túnica celular o adventicia b) Túnica muscular Externo: Longitudinal Medio: Circulares Interno: Longitudinales c) Mucosa Epitelio cilíndrico ciliado Membrana basal Corion conjuntivo elástico DAVID SUMERENTE TORRES
- 17. CORDON ESPERMATICO Es el pedículo que suspenden el testículo y epidídimo. Conformado por: arterias testicular, conducto deferente, filetes nerviosos, plexo pampiniforme vasos linfáticos, vestigios del proceso vaginal. DAVID SUMERENTE TORRES
- 18. CORDON ESPERMATICO Plexo pampiniforme: Es anterior al cordón. Da origen a las venas testiculares. Arteria testicular: Es anterior al cordón. Arteria del conducto deferente corre paralelo al conducto deferente. DAVID SUMERENTE TORRES
- 19. VASOS Y NERVIOS CONDUCTO DEFERENTE a) Arteria vesiculo deferencial R. recurrente + Art. Epididimaria R. Descendente: Próstata b) Ramas venosas: Plexo seminal Vesicoprostático c) Nervios: Plexo hipogástrico Nervio del conducto deferente Plexo mioespermático Sclavounos Plexo mucoso DAVID SUMERENTE TORRES
- 20. VESÍCULA SEMINAL Situación: Forma: Número: Dimensiones: Capacidad: Dirección: Excavación pélvica. Detrás vejiga, delante recto, encima próstata Pera: Irregular, abollada, mamelonada 02 Longitud: 5 – 6 cm. Ancho: 15 mm. 5 – 11 cc. Arriba hacia abajo Atrás hacia adelante Fuera hacia adentro DAVID SUMERENTE TORRES
- 21. CONSTITUCION ANATOMICA VESICULA SEMINAL a) Túnica celulosa o adventicia b) Túnica muscular Externo: Longitudinal Medio: Circulares Interno: Longitudinales c) Mucosa Epitelio cilíndrico ciliado Membrana basal Corion conjuntivo elástico Estructura tubular flexionada y apelotonada: Tubo seminal; celdas de primer, segundo y tercer orden. DAVID SUMERENTE TORRES
- 22. PROSTATA Situación: Parte antero inferior de cavidad pelviana. Debajo de vejiga, encima del diafragma pélvico. Forma: Ovoidea Celda prostática: Espacio pelvisubperitoneal, detrás del pubis, delante del recto, debajo de la vejiga, encima del diafragma pélvico. Numero: Único Dimensiones: Altura:3cm, Ancho 5cm, Grosor 2.5cm. Peso: 20 – 25gr. DAVID SUMERENTE TORRES
- 23. PROSTATA Lobulos: dos laterales y uno medial. Caras: anterior, posterior, 2 caras inferolaterales, una base y vértice. Arteria: vienen ramas de la A vesical inferior y rectal media. Venas: La parte anterior y lateral de la prostata drenan al plexo prostatico. La parte posterior drena a plexo seminal. Ambos terminan por las venas vesicales a la vena iliaca interna.
- 24. GLANDULAS BULBOURETRALES de COWPER 2 glandulas de 1cm. (Pepa de cereza) Ubicación: M transverso profundo del perine (Espesor) y en la parte posterior e inferior del esfinter del ano. Su conducto tiene 3-4 cm de longitud que termina en la uretra esponjosa.
- 25. Falta de Descenso Testicular: Criptorquidia En un 3% de la población masculina, que asciende al 30% en los nacidos pretérmino, los testículos no descienden a la bolsa escrotal. El 95% de los casos se presenta con un descenso incompleto unilateral. La criptorquidia (del griego, testículo oculto) es el trastorno en el cual un testículo no ha descendido ni puede ser descendido de manera manual. DAVID SUMERENTE TORRES
- 26. Falta de Descenso Testicular: Criptorquidia Este testículo no descendido puede ubicarse en cualquier parte de su recorrido preestablecido pero normalmente se queda en la cavidad abdominal o queda atrapado en el conducto inguinal. Es importante detectar los casos de criptorquidia ya que este testículo ubicado en una posición anómala puede ser asiento de patología tumoral y al no ser palpable puede ser detectado en etapas avanzadas del cáncer. DAVID SUMERENTE TORRES A. Segundo mes de desarrollo embrionario. B. Tercer mes de desarrollo. C. Nacimiento. D. Después del cierre del proceso vaginal del peritoneo.
- 27. Vasectomía La vasectomía es la ligadura y sección del conducto deferente a nivel del cordón espermático, procedimiento que se realiza mediante una incisión oblicua sobre el conducto inguinal. Sirve como método de control de la natalidad pero tiene obviamente la desventaja de ser un método prácticamente irreversible. DAVID SUMERENTE TORRES
- 28. Hipertrofia de la Próstata La hipertrofia prostática benigna (HPB) es una afección benigna cuya frecuencia aumenta progresivamente a partir de los 50 años, y que se produce por un aumento de tamaño de la zona de transición de la próstata. En cuanto a su fisiopatología no se conoce con certeza el origen de la HPB, pero se sabe que la edad y los andrógenos están implicados en su desarrollo, ya que la dihidrotestosterona se une al receptor de la próstata estimulando su crecimiento. DAVID SUMERENTE TORRES
- 29. Hipertrofia de la Próstata Sus manifestaciones clínicas son el aumento de la frecuencia miccional, nocturia, urgencia, tenesmo, disminución de la intensidad del chorro miccional, micción entrecortada y dificultad para comenzar la micción. Estos síntomas aparecen lenta y progresivamente a lo largo de varios años. Las complicaciones (menos del 10%) de la HPB son las infecciones urinarias, la insuficiencia renal secundaria a uropatía obstructiva, la hematuria macroscópica y la retención aguda de orina. Para el diagnóstico de la HPB es esencial realizar un examen físico general que incluya un tacto rectal a fin de evaluar el tamaño, la consistencia, forma y textura de la próstata. DAVID SUMERENTE TORRES
Notes de l'éditeur
- Secretan un espeso líquido alcalino con fructosa (una fuente de energía para los espermatozoides) y un agente coagulante que se mezcla con los espermatozoides cuando pasan hacia los conductos eyaculadores y la uretra.
- Su secreción, de aspecto mucoso, entra en la uretra durante la excitación sexual.