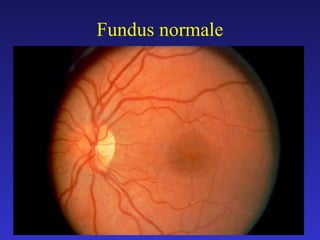
Retinopatia diabetica-omegna
- 9. •Inner Limiting membrane •Nerve Fiber layer •Ganglionic layer •Inner Plexiform layer •Inner Nuclear layer •Outer Plexiform layer •Outer Nuclear layer •Photoreceptor •Pigmented Epithelium •Choroid
- 10. Ischemia
- 11. Fattori di rischio (1) Età e durata del diabete Sia l'età che la durata di malattia sono fattori di rischio strettamente associati per la RD nel DM di tipo 1 Ipertensione arteriosa L'aumentata pressione arteriosa è un fattore di rischio indipendente per ogni grado di RD, edema maculare e perdita del visus nel DM di tipo 1 e di tipo 2 (livello 1) Per quanto riguarda la RD proliferante, l'ipertensione arteriosa è confermata essere un fattore indipendente di rischio, ma solo nel DM di tipo 1 E' stata osservata una relazione continua tra pressione arteriosa sistolica (senza evidenza di soglia) e rischio di RD nel DM di tipo 2 Dislipidemia La dislipidemia rappresenta un fattore di rischio per la perdita del visus (livello 1) Gravidanza La gravidanza è un fattore di rischio indipendente per la progressione della RD (Livello 1) DCCT: la gravidanza nel DM di tipo 1 induce un transitorio incremento del rischio di RD, sebbene la progressione a lungo termine della RD iniziale non appaia come influenzata della gravidanza I pazienti a maggior rischio per progressione della RD hanno il peggior controllo glicemico all'inizio della gravidanza, il maggiore miglioramento del controllo glicemico durante la prima fase della gravidanza, presentano ipertensione e pre-eclampsia (Livello 1)
- 12. Fattori di rischio (2) Fumo Esistono rapporti controversi su fumo/RD: nello studio osservazionale a 10 anni WESDR, così come in uno studio multicentrico condotto in Germania per il DM di tipo 1, lo stato di fumatore o il numero di sigarette fumate non si associano in modo significativo con la RD Nell'UKPDS si è osservata una relazione alla diagnosi di DM e nei soggetti maschi tra fumo di sigaretta e progressione della RD Il fumo di sigaretta triplica il rischio di progressione della RD Alcool I dati derivanti del WESDS non individuano una relazione consumo di alcool (moderato) e RD Attività Fisica L'attività fisica non appare essere associata con variazioni nel rischio di progressione della RD o lo sviluppo della forma proliferante nel DM di tipo 1
- 13. Le Linee-Guida per la Retinopatia Diabetica Cosa sono le Linee-Guida (1)... Raccomandazioni di comportamento clinico, prodotte attraverso un processo sistematico, allo scopo di assistere medici (operatori sanitari) e pazienti nel decidere quali siano le modalità di assistenza più appropriate in specifiche situazioni cliniche (Società Italiana per la Qualità dell’Assistenza Sanitaria - Federazione delle Società Medico Scientifiche, 1997)
- 14. Le Linee-Guida per la Retinopatia Diabetica Le Linee-Guida devono: • essere fondate: consistenti con la letteratura • e quindi valide e riproducibili • frutto di lavoro multidisciplinare e rappresentativo • esplicitare la forza delle raccomandazioni Le L-G non possono essere elaborate da un operatore singolo
- 15. Le Linee-Guida per la Retinopatia Diabetica • • • • • • • • • • • Commissione per le L-G Retinopatia Diabetica Alberto Aronica (FIMMG-Federazione Italiana Medici di Famiglia) Marco Aschei (Tribunale dei Diritti del Malato) Francesco Bandello (SIR-Società Italiana della Retina) Carlo Coscelli (AMD-Associazione Medici Diabetologi) Anna Rita Leoncavallo (ANAAO-ASSOMED-Associazione Medici Dirigenti) Roberto Lombardi (FAND-AID Associazione Italiana Diabetici) Antonio Nicolucci (Consorzio Mario Negri Sud) Massimo Porta (SID-Società Italiana di Diabetologia) Alfredo Reibaldi (SOI-APIMO-AMOI Società Oftalmologica Italiana) Tatiana Segato (Gruppo di Studio Complic. Oculari della Soc. Ital. di Diabetologia) Marina Trento (FAND-AID Associazione Italiana Diabetici)
- 16. Le Linee-Guida per la Retinopatia Diabetica Perché le Linee-Guida... • Massimizzare i risultati dell’assistenza sanitaria • Migliorare la pratica clinica Perchè le Linee-Guida Retinopatia Diabetica (1)... • EBM: programmi di screening e trattamento potrebbero ridurre drasticamente la cecità da RD • Programmi di screening e trattamento consentirebbero risparmi di economia sanitaria
- 17. Le Linee-Guida per la Retinopatia Diabetica Perchè le Linee-Guida Retinopatia Diabetica (2)... • Nei paesi in cui i programmi sono stati applicati (Islanda, Svezia) → sostanziale riduzione della cecità da RD • La RD è la patologia con miglior rapporto costobeneficio (QALY) • In Italia, cecità da diabete... , ma tuttora sono frequenti i casi di Oftalmopatia Diabetica Avanzata ?
- 18. Le Linee-Guida per la Retinopatia Diabetica Perchè le Linee-Guida Retinopatia Diabetica (3)... • Diabete mellito in Italia: 3-4% della popolazione (1.950.000-2.600.000) • IDDM/NIDDM = 1/10 • 1/3 NIDDM misconosciuti • OMS: nel 2025, la frequenza del DM raddoppierà (invecchiamento della popolazione, sedentarietà, scorrette abitudini alimentari)
- 19. Le Linee-Guida per la Retinopatia Diabetica Classificazione della Retinopatia Diabetica (1) • Assenza di RD • RD non proliferante (± maculopatia) – Lieve – Moderata – Avanzata (o grave o pre-proliferante) • RD proliferante (± maculopatia) • Oftalmopatia diabetica avanzata
- 20. Le Linee-Guida per la Retinopatia Diabetica Classificazione della Retinopatia Diabetica (2) • Maculopatia edematosa • Maculopatia ischemica • Maculopatia trazionale
- 21. Le Linee-Guida per la Retinopatia Diabetica Classificazione della Retinopatia Diabetica (3) Lesioni retiniche Stadio clinico Assenti No retinopatia Microaneurismi e/o emorragie retiniche; essudati duri; noduli cotonosi Non proliferante (lieve o moderata) Emorragie retiniche numerose; noduli cotonosi numerosi; IRMA; irregolarità di calibro venoso; anse venose Non proliferante grave (preproliferante) Neovasi retinici e/o papillari; emorragie pre-retiniche; membrane fibrogliali Proliferante Distacco di retina trazionale; rubeosi iridea; GNV Oftalmopatia diabetica avanzata
- 22. Le Linee-Guida per la Retinopatia Diabetica Lo screening Una procedura diagnostica semplice, applicata ad un’intera popolazione a rischio, con lo scopo di individuare le lesioni che possono identificare, previo approfondimento diagnostico, i quadri clinici da sottoporre ad idonea terapia. Lo screening non è un iter diagnostico completo, ma una metodica per individuare i pazienti che necessitano di ulteriori indagini.
- 23. Le Linee-Guida per la Retinopatia Diabetica Lo screening della retinopatia diabetica perché (1)... 1. Affronta un problema sanitario importante 2. La storia naturale della RD è nota. E’ possibile trattare efficacemente alcuni stadi, soprattutto quelli più precoci 3. Talora è asintomatica anche in fase avanzata 4. Esistono test di screening semplici, rapidi, economici, sensibili, specifici, non invasivi, bene accetti
- 24. Le Linee-Guida per la Retinopatia Diabetica Lo screening della retinopatia diabetica perché (2)... 5. Esistono trattamenti molto efficaci (laser), soprattutto se eseguiti tempestivamente 6. Screening e trattamento della RD sono le procedure con miglior QALY in Medicina 7. Laddove già applicato (Islanda, Svezia), lo screening della RD ha ridotto significativamente la cecità da diabete mellito
- 25. Le Linee-Guida per la Retinopatia Diabetica 1. 2. 1. 2. 3. Scopo dello screening Identificare RD proliferante e CSME Identificare le PPDR (PDR nel 40% entro 12 mesi) Metodologie di screening Oftalmoscopia diretta Oftalmoscopia indiretta Retinografie a colori o in bianco e nero (nonmydriatic fundus camera)
- 26. Le Linee-Guida per la Retinopatia Diabetica Tempistica dello screening ed invio all’oculista (1) Sintomi e segni Diagnosi presuntiva Azione -Assenza di disturbi visivi -Nessuna lesione Assenza di RD Screening a 12-24 mesi -Assenza di disturbi RDNP lieve o moderata visivi -Emorragie isolate e/o essudati duri isolati ed a più di 1/3 di disco ottico dalla fovea -Noduli cotonosi non associati ad altri segni di RDNP grave Screening a 6-12 mesi
- 27. Le Linee-Guida per la Retinopatia Diabetica Tempistica dello screening ed invio all’oculista (2) Sintomi e segni Diagnosi presuntiva Azione -Assenza o presenza di disturbi visivi -Essudati duri dentro le arcate vascolari -Reperti non interpretabili -Laser pregressi in pz. non seguiti da oculisti RDNP lieve o moderata con EM non clinicamente significativo Approfondire entro 6 mesi in ambiente specialistico -Assenza o presenza di RDNP grave disturbi visivi -Irregolarità venose e/o –Emorragie multiple e/o -Noduli cotonosi multipli e/o – IRMA Approfondire entro 3 mesi in ambiente specialistico
- 28. Le Linee-Guida per la Retinopatia Diabetica Tempistica dello screening ed invio all’oculista (3) Sintomi e segni Diagnosi presuntiva Azione -Riduzione dell’AV -Emorragie retiniche e/o essudati duri entro 1/3 disco ottico dalla fovea. CSME o maculopatia ischemica Approfondire con urgenza in ambiente specialistico -Neovasi retinici e/o papillari -Emorragie preretiniche RD proliferante Approfondire con urgenza in ambiente specialistico
- 29. Le Linee-Guida per la Retinopatia Diabetica Tempistica dello screening ed invio all’oculista (4) Sintomi e segni Diagnosi presuntiva -Neovasi di grandi RD proliferante ad dimensioni (>1/3 disco alto rischio ottico) o associati ad emorragie preretiniche Azione Approfondire con urgenza in ambiente specialistico -Tessuto fibrovascolare Oftalmopatia diabetica Approfondire con retino-vitreale o urgenza in ambiente avanzata papillo-vitreale specialistico -Distacco di retina -Rubeosi dell’iride
- 30. Le Linee-Guida per la Retinopatia Diabetica Periodicità dello screening (1) • Diabete tipo 1 1. Alla diagnosi (fini educativi-dimostrativi) 2. Dopo 5 anni dalla diagnosi o alla pubertà -in assenza di RD, almeno ogni 2 anni -in presenza di RDNP lieve o moderata, ogni 6 mesi -se RD più grave, a giudizio dell’oculista
- 31. Le Linee-Guida per la Retinopatia Diabetica Periodicità dello screening (2) • Diabete tipo 2 1. Alla diagnosi -in assenza di RD, almeno ogni 2 anni -in presenza di RDNP lieve o moderata, ogni 6 mesi -se RD più grave, a giudizio dell’oculista
- 32. Le Linee-Guida per la Retinopatia Diabetica Periodicità dello screening (3) • In gravidanza 1. In fase di programmazione (se possibile) 2. Alla conferma della gravidanza -in assenza di RD, almeno ogni 3 mesi fino al parto -in presenza di RD di qualsiasi gravità, a giudizio dell’oculista
- 33. Le Linee-Guida per la Retinopatia Diabetica Periodicità dello screening (4) • Eseguire lo screening o ripeterlo frequentemente in caso di: 1. Ricoveri ospedalieri 2. Insufficienza renale cronica 3. Pazienti operati di cataratta Raccomandazione di grado C basata su evidenze di livello IV
- 34. Le Linee-Guida per la Retinopatia Diabetica Raccomandazioni • Grado A: letteratura di buona qualità e coerenza complessive, almeno un trial randomizzato controllato riferito specificamente alla raccomandazione in questione • Grado C: opinioni o rapporti di comitati di esperti e/o esperienze cliniche riferite da fonti autorevoli e rispettate. Assenza di studi clinici di buona qualità direttamente riferiti all’argomento in questione
- 35. Le Linee-Guida per la Retinopatia Diabetica Tipo di evidenza • Livello Ia: evidenza ottenuta da meta-analisi di trial randomizzati controllati • Livello Ib: evidenza ottenuta da almeno un trial randomizzato controllato • Livello IV: evidenza ottenuta da opinioni e rapporti di comitati di esperti e/o da esperienze cliniche di fonti autorevoli e rispettate
- 36. Le Linee-Guida per la Retinopatia Diabetica Diagnostica della retinopatia diabetica • Visita oculistica completa • La fluorangiografia solo per: -interpretazione patogenetica dell’edema -individuazione di neovasi dubbi -definizione delle zone ischemiche -interpretazione di perdite visive non giustificate
- 37. Le Linee-Guida per la Retinopatia Diabetica La fluorangiografia retinica non è indicata per lo screening e la diagnosi della retinopatia diabetica Questa è una raccomandazione di grado C basata su evidenze di livello IV
- 38. Le Linee-Guida per la Retinopatia Diabetica Trattamento medico della RD (1) • Controllo glicemico Per ritardare e rallentare la RD si deve raggiungere e mantenere nel tempo il miglior controllo possibile della glicemia (≤110 mg/dl a digiuno, ≤160 mg/dl 2 ore dopo i pasti, HbA1C ≤ 7%) sia nel diabete tipo 1 (DCCT) sia nel diabete tipo 2 (UKPDS) Questa è una raccomandazione di grado A basata su evidenze di livello Ib
- 39. Le Linee-Guida per la Retinopatia Diabetica Trattamento medico della RD (2) • Controllo glicemico Un rapido miglioramento del controllo metabolico può essere seguito, nel breve termine, da un peggioramento della RD, che tende però a stabilizzarsi nel tempo (→ attenzione alle PPDR) Questa è una raccomandazione di grado A basata su evidenze di livello Ib
- 40. Le Linee-Guida per la Retinopatia Diabetica Trattamento medico della RD (3) • Pressione arteriosa sistemica Mantenere i valori pressori ≤ 130/85 (WHO/IHS) Questa è una raccomandazione di grado C basata su evidenze di livello IV
- 41. Le Linee-Guida per la Retinopatia Diabetica Trattamento laser della RD (1) • Maculopatia Il trattamento focale o a griglia o una loro combinazione deve essere eseguito nei pazienti affetti da Clinically Significant Macular Edema. (CSME) Questa è una raccomandazione di grado A basata su evidenze di livello Ib
- 42. Le Linee-Guida per la Retinopatia Diabetica Trattamento laser della RD (2) • RD proliferante La PRP deve essere eseguita con urgenza in tutti i casi di RD proliferante ad alto rischio (neovasi >1/3 disco ottico e/o emorragie preretiniche) Questa è una raccomandazione di grado A basata su evidenze di livello Ib
- 43. Le Linee-Guida per la Retinopatia Diabetica Trattamento laser della RD (3) • RD proliferante Nei casi di RD proliferante non ad alto rischio o di RD preproliferante è indicata la PRP se il monitoraggio è problematico Questa è una raccomandazione di grado A basata su evidenze di livello Ib
- 44. Le Linee-Guida per la Retinopatia Diabetica Trattamento laser della RD (4) • RD proliferante Le eventuali lesioni maculari associate devono essere trattate almeno 2 settimane prima della PRP. In caso di RDP ad alto rischio il trattamento deve essere condotto in concomitanza con la PRP Questa è una raccomandazione di grado A basata su evidenze di livello Ib
- 45. Le Linee-Guida per la Retinopatia Diabetica Vitrectomia via pars plana • Vitrectomia ed endofotocoagulazione vanno eseguite nei seguenti casi: 1. Grave emovitreo da > 3 mesi 2. Grave RDP nonostante la PRP 3. Distacco maculare trazionale recente 4. Distacco misto trazionale-regmatogeno 5. Rubeosi iridea associata ad emovitreo Questa è una raccomandazione di grado A basata su evidenze di livello Ib
- 46. Le Linee-Guida per la Retinopatia Diabetica Iniezioni intravitreali via pars plana • Iniezione intravitreali di Avastin (Bevacizumab) e Lucentis (Ranibizumab) sono eseguite nei seguenti casi: 1. Edema maculare essudativo 2. Rubeosi iridea associata ad emovitreo Questa è una raccomandazione di grado A basata su evidenze di livello Ib
- 47. Le Linee-Guida per la Retinopatia Diabetica Raccomandazioni per lo screening (1) • Il medico di famiglia deve definire le modalità di screening per i pazienti non seguiti presso una struttura diabetologica • Le strutture diabetologiche devono dotarsi di quanto necessario per far eseguire lo screening
- 48. Le Linee-Guida per la Retinopatia Diabetica Raccomandazioni per lo screening (2) • E’ comunque essenziale la collaborazione con la struttura oculistica più vicina attrezzata per diagnosi e terapia, stabilendo adeguati canali di rapida presa in carico dei pazienti identificati con lo screening • E’ incoraggiata la creazione di strutture integrate per lo screening e la terapia della RD (Centri Retinopatia Diabetica) Questa è una raccomandazione di grado C basata su evidenze di livello IV
- 49. Le Linee-Guida per la Retinopatia Diabetica Raccomandazioni per lo screening (3) • Qualunque forma di screening venga utilizzata, il risultato deve essere comunicato al medico di famiglia ed al diabetologo • E’ cruciale il coinvolgimento dei pazienti (informazione; scheda con i dati ed i risultati e la data per l’appuntamento successivo) Questa è una raccomandazione di grado C basata su evidenze di livello IV
- 50. Le Linee-Guida per la Retinopatia Diabetica Verifica e controllo di qualità L’operato di chi esegue lo screening sulla popolazione diabetica potrà essere valutato ricorrendo a “gold standard” quali le retinografie lette da un centro indipendente o la valutazione eseguita dall’oculista su campioni di pazienti scelti in modo randomizzato Questa è una raccomandazione di grado C basata su evidenze di livello IV
- 51. Le Linee-Guida per la Retinopatia Diabetica • • • • • • • • • Disseminazione Ministero della Sanità Agenzia per i Servizi Sanitari Nazionali Regioni ed Assessorati alla Sanità Agenzia per i Servizi Sanitari Regionali Aziende Sanitarie Locali FNOM-CeO e Ordini dei Medici Provinciali Organizzazioni Professionali e Sindacali Mediche Società Scientifiche Università
- 52. Le Linee-Guida per la Retinopatia Diabetica Implementazione • Linee-Guida → protocolli locali • Promemoria per i pazienti, formazione continua, verifica Revisioni ed Aggiornamenti • Le Organizzazioni che hanno prodotto queste Linee-Guida • Scadenza biannuale
Notes de l'éditeur
- Microaneurysms Retinal microaneurysms are focal dilatations of retinal capillaries, 10 to 100 microns in diameter, and appear as red dots. They are usually seen at the posterior pole, especially temporal to the fovea. They may apparently disappear whilst new lesions appear at the edge of areas of widening capillary non-perfusion. Microaneurysms are the first ophthalmoscopically detectable change in diabetic retinopathy. Beginning as dilatations in areas in the capillary wall where pericytes are absent, microaneurysms are initially thin-walled. Later, endothelial cells proliferate and lay down layers of basement membrane material around themselves. Fibrin and erythrocytes may accumulate within the aneurysm. Despite multiple layers of basement membrane, they are permeable to water and large molecules, allowing the accumulation of water and lipid in the retina. Since fluorescein passes easily through them, many more microaneurysms are usually seen on fluorescein angiography than are apparent on ophthalmoscopy (1,2,3,4,)
- Retinal Haemorrhages When the wall of a capillary or microaneurysm is sufficiently weakened, it may rupture, giving rise to an intraretinal haemorrhage. If the hemorrhage is deep (i.e., in the inner nuclear layer or outer plexiform layer), it usually is round or oval ("dot or blot") Dot haemorrhages appear as bright red dots and are the same size as large microaneurysms. Blot haemorrhages are larger lesions they are located within the mid retina and often within or surrounding areas of ischaemia. (1,2,3,4,) If the hemorrhage is more superficial and in the nerve fiber layer, it takes a flame or splinter shape, which is indistinguishable from a hemorrhage seen in hypertensive retinopathy. They often absorb slowly after several weeks. Their presence strongly suggests the co-existence of systemic hypertension. Diabetics with normal blood pressure may have multiple splinter haemorrhages. Nevertheless, when an ophthalmologist sees numerous splinter haemorrhages in a diabetic patient, the patient's blood pressure must be checked because a frequent complication of diabetes is systemic hypertension. (1,2,3,4,)
- Cotton Wool Spots Cotton wool spots result from occlusion of retinal pre-capillary arterioles supplying the nerve fibre layer with concomitant swelling of local nerve fibre axons. Also called "soft exudates" or "nerve fibre layer infarctions" they are white, fluffy lesions in the nerve fibre layer. Fluorescein angiography shows no capillary perfusion in the area of the soft exudate. They are very common in DR, especially if the patient is also hypertensive. (1,2,3,4,5 )
- Hard exudates ( Intra-retinal lipid exudates ) Hard exudates ( Intra-retinal lipid exudates ) are yellow deposits of lipid and protein within the sensory retina. Accumulations of lipids leak from surrounding capillaries and microaneuryisms, they may form a circinate pattern. Hyperlipidaemia may correlate with the development of hard exudates. (1,2,3,4 )
- Hard exudates ( Intra-retinal lipid exudates ) Hard exudates ( Intra-retinal lipid exudates ) are yellow deposits of lipid and protein within the sensory retina. Accumulations of lipids leak from surrounding capillaries and microaneuryisms, they may form a circinate pattern. Hyperlipidaemia may correlate with the development of hard exudates. (1,2,3,4 )