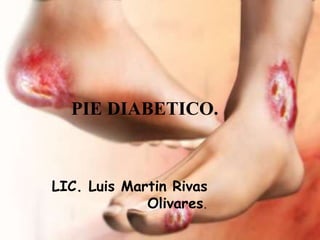
Pie diabetico
- 1. LIC. Luis Martin Rivas Olivares.
- 2. El pie diabético, según el Consenso Internacional sobre Pie Diabético, es una infección , ulceración o destrucción de los tejidos profundos relacionados con alteraciones neurológicas y distintos grados de enfermedad vascular periférica en las extremidades inferiores que afecta a pacientes con diabetes mellitus. Es importante remarcar que no debe confundirse "pie diabético" con el pie de una persona diabética, ya que no todos los diabéticos desarrollan esta complicación que depende en gran medida del control que se tenga de la enfermedad, de los factores intrínsecos y ambientales asociados al paciente y en definitiva del estado evolutivo de la patología de base.
- 3. Objetivo General. Detectar síntoma de pie diabético y evitar complicaciones isquémicas y neurológicas en los pacientes que padecen de diabetes. Objetivos Especifico. Brindar los cuidados esenciales utilizando las técnicas de bio seguridad. Realizar educación continua a pacientes y familiares de los cuidados esenciales de la diabetes.
- 4. Síndrome clínico y complicaciones crónicas graves de la diabetes mollitos. De etiología multifuncional ocasionada y exacerbada por neuropatías sensitivas motoras . edemas y afectación de la inmunidad que condiciona infección , ulceración y gangrenas de las extremidades inferiores cuyo principal desenlace es la hospitalización o cirugía mutilante capase de incapacitar de forma parcial o definitiva al paciente.
- 5. Los tres componentes que hacen al pie diabético susceptible de padecer graves lesiones son las neuropatías , la enfermedad vascular periféricas y la infección. La clave para llegar a tratar de forma adecuada la lesión del pie diabético es la identificación de los elementos etiopatogenicos que participan en la lesión.
- 6. La entidad clínica del pie diabético es el síndrome resultante de la interacción de factores sistémico sobre los que actúan factores desencadenantes. Ambos factores pre disponentes y desencadenantes , favorecen la aparición de lesiones pre ulcerativas y ulceras y juntos a los factores agravantes contribuyen al desarrollo y perpetuación de la ulcera.
- 7. Neuropatía sensitiva motora autonómica. Vasculopatía. Estilo de vida inadecuado. Higiene local. Traumas externos: a- Pedicura incorrecta. b - Quemaduras. c - Lesiones punzantes o Calzado inadecuado Traumas internos: a- Aumento de la presión plantar. b- Edema.
- 8. Cuando se dice que el pie diabético tiene una "base etiopatogénica neuropática" se hace referencia a que la causa primaria que hace que se llegue a padecer un pie diabético está en el daño progresivo que la diabetes produce sobre los nervios, lo que se conoce como neuropatía. Los nervios están encargados de informar sobre los diferentes estímulos (nervios sensitivos) y de controlar a los músculos (nervios efectores). En los diabéticos, la afectación de los nervios hace que se pierda la sensibilidad, especialmente la sensibilidad dolorosa y térmica, y que los músculos se atrofien, favoreciendo la aparición de deformidades en el pie, ya que los músculos se insertan en los huesos, los movilizan y dan estabilidad a la estructura ósea.
- 9. La isquemia, o sufrimiento tisular derivado de la insuficiencia arterial, es frecuente en los diabéticos, como consecuencia del daño que sufren los vasos sanguíneos a causa de la enfermedad.
- 11. Pie diabético. Clasificación . Observación. Escala Warner Grado 0. No hay lesión, Pie de riesgo. No existe lesión, la actitud terapéutica es de índole preventiva.
- 12. Pie diabético. Clasificación. Observación. Escala Warner Grado 1. Úlcera superficial. El procedimiento terapéutico va direccionado a disminuir la presión sobre el área con úlcera. Generalmente no se presenta una infección.
- 13. Pie diabético. Clasificación. Observación. Escala Warner Grado 2. Úlcera no complicada. La infección está presente, por lo que es necesario obtener muestras para cultivo. Debe realizarse una desbridación curación tópica y utilizar antibióti cos y coadyuvantes.
- 14. Pie diabético. Clasificación. Observación. Escala Warner Grado 3. Úlcera profunda complicada. Se caracteriza por la existencia de una infección profunda, con formación de abscesos, a menudo La intervención quirúrgica posiblemente es necesaria.
- 15. Pie diabético. Clasificación. Observación. Escala Warner Grado 4. Gangrena localizada. Los pies isquémicos que en esta fase suele estar sumamente afectado. En términos generales, se procede a cirugía devascularizadora, para evitar la amputación, o conseguir que ésta pueda realizarse a un nivel distal de la extremidad
- 16. Pie diabético. Clasificación. Observación. Escala Warner Grado 5. Gangrena de todo el pie. Se requiere ya una amputación
- 17. Característica Neuropática Isquémica Neuroisquémica Sensibilidad Perdida sensorial Dolorosa Grado de perdida sensorial Callo/necrosis Con callo y a menudo grueso Necrosis común Callo mínimo Lecho de la herida Rosáceo y granulado, rodeado de callo Pálido y descamado con granulación deficiente Granulación deficiente Pulso y temperatura del pie Caliente con pulso salton Frio con pulso ausente Frio con pulso ausente
- 18. Característica Neuropática Isquémica Neuroisquémica Otras Piel seca y fisura Retraso de la curación Riesgo elevado de infección Localización típica Zonas que soportan peso del pie, como por ejemplo las cabezas metatarsianas, el talón o sobre el dorso de los dedos en garra Las puntas de los dedos, bordes de las unas y entre los dedos y los bordes laterales del pie Márgenes del pie y de los dedos Prevalencia (segun35) 35 % 15 % 50 %
- 19. Revise sus pies todos los días. Lave sus pies todos los días. Mantenga su piel humectada y suave. Lime los callos y callosidades suavemente. Si puede, mire y sienta sus pies con sus manos. Córtese las uñas regularmente. Si no puede hacerlo, pídale a un doctor especialista en pies (podiatra) que lo haga por usted. Vista medias y zapatos en todo momento. Proteja sus pies del frío y del calor. Mantenga la circulación sanguínea en sus pies.
- 20. Deterioro de la movilidad física. Alteración del patrón del sueño. Hipertermia. Déficit de auto cuidado en la higiene. Ansiedad. Trastorno de la imagen corporal. Déficit de conocimientos deterioro de la integridad tisular. Dolor.
- 21. Conseguir la curación de la úlcera o promover la instauración de un tejido de granulación sano. Lograr mejoría en los problemas relacionados. Educar al paciente para favorecer la curación de la úlcera y prevenir la aparición de nuevas lesiones.
- 22. Ayuda en la higiene corporal. Control de la glucemia y dieta. Control de las constantes vitales (Tª). Protección de extremidades/puntos de apoyo. Prevención de caídas. Hemocultivos si fiebre.
- 23. Cura de la úlcera. Prevención de nuevas lesiones. Control del dolor. Información sobre los cuidados de enfermería. Administración del tratamiento médico. Educación para el auto cuidado.
- 24. La alta incidencia de la diabetes, considerada por muchos como la auténtica epidemia del siglo XXI, exige que las autoridades sanitarias centren sus esfuerzos en combatir esta enfermedad y tratar precozmente todas las complicaciones derivadas de ella, incluyendo por supuesto al pie diabético. Sin duda, un enfoque multidisciplinar, que incluya la participación de diferentes profesionales del ámbito salud, es la mejor forma de detectar y atajar a tiempo estas complicaciones.
