Sindrome coronario agudo
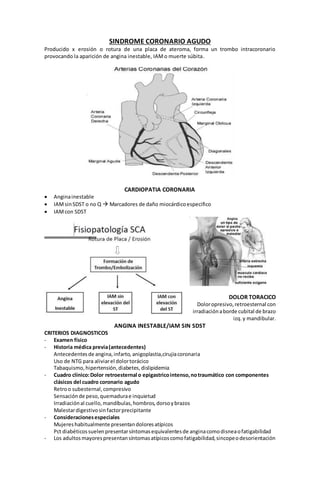
- 1. SINDROME CORONARIO AGUDO Producido x erosión o rotura de una placa de ateroma, forma un trombo intracoronario provocando la aparición de angina inestable, IAM o muerte súbita. CARDIOPATIA CORONARIA Angina inestable IAM sin SDST o no Q Marcadores de daño miocárdico especifico IAM con SDST DOLOR TORACICO Dolor opresivo, retroesternal con irradiación a borde cubital de brazo izq. y mandibular. ANGINA INESTABLE/IAM SIN SDST CRITERIOS DIAGNOSTICOS - Examen físico - Historia médica previa (antecedentes) Antecedentes de angina, infarto, anigoplastia,cirujia coronaria Uso de NTG para aliviar el dolor torácico Tabaquismo, hipertensión, diabetes, dislipidemia - Cuadro clínico: Dolor retroesternal o epigastrico intenso, no traumático con componentes clásicos del cuadro coronario agudo Retro o subesternal, compresivo Sensación de peso, quemadura e inquietud Irradiación al cuello, mandíbulas, hombros, dorso y brazos Malestar digestivo sin factor precipitante - Consideraciones especiales Mujeres habitualmente presentan dolores atípicos Pct diabéticos suelen presentar síntomas equivalentes de angina como disnea o fatigabilidad - Los adultos mayores presentan síntomas atípicos como fatigabilidad, sincope o desorientación
- 2. - ECG: examen de mayor utilidad Infradesnivel (isquemia subendocardica) o supradesnivel transitorio del ST en ≥ 2 derivaciones contiguas T invertidas y simétricas Cambios evolutivos en el ST-T Útil comparar ECG con anteriores Con estos cambios el diagnostico es altamente probable IDST aumenta 3-6 veces riesgo de angina recurrente, isquemia inducible, IAM o muerte. - Biomarcadores para diferenciar AI de IAM sin SDST : Enzimas cardiacas y marcadores de daño miocárdico para det si el pct tuvo o no un daño miocárdico Troponina CK-MB Repetir a las 6 horas, incluso a las 12 en caso de dudas Si a las 6 h son negativas puede descartarse razonablemente un daño miocárdico FACTORES DE RIESGO <50 años - Tabaquismo - Stress emocional - Historia dislipidemia familiar >50 años - Tabaquismo, stress, historia - Hipertensión - Hipercolesterolemia - Diabetes - >70 años riesgo independiente INFARTO AGUDO AL MIOCARDIO ISQUEMIA MIOCARDICA: Disminución de oxigenación x inadecuada perfusión, que prod desbalance entre el aporte y demanda de O: lleva al desarrollo de circulación colateral. INFARTO MIOCARDICO: Cuando hay brusca disminución del flujo coronario consecuencia de una oclusión trombotica de una arteria llevando a necrosis del tejido miocárdico Causa directa de muerte de aprox. un 8% de la población chilena 30% fallece antes de atención médica, la mayoría x fibrilación ventricular 4 y 10% de mortalidad durante el primer año
- 3. ¿ES UN IAM? 1. Aprox. 2/3 de los pct presentan un cuadro clínico evidente: Dolor anginoso típico más de 30 min de evolución acompañado de síntomas neurovegetativos (nauseas, sudoración fría, palidez). ECG con elevación del segmento ST mas de 1 mm en al menos 2 derivaciones contiguas. 2. El en 1/3 restante el diagnóstico inicial no es evidente: Dolor en extremidades superiores, dorso, cuello o epigastrio Disnea o fatiga como síntoma primordial o insuficiencia cardiaca de instalación brusca. Al ingreso, el ECG puede ser normal o inespecífico - Realizar técnicas diagnósticas adicionales como observación evolutiva del ECG y determinación seriada de marcadores de necrosis miocárdica (CK-MB o troponina T o I) - Las troponinas presentan la mejor sensibilidad y especificidad respecto del diagnóstico del IAM. Descarta el diagnostico de IAM en un plazo no mayor de 12 horas. ALTERACIONES ECG Anormalidades en 3 porciones : Ondas Q - Segmento ST - Ondas T ISQUEMIA, LESION E INFARTO - Isquemia: falta de sangre oxig., en ECG: ondas T simétrica% invertidas y depresión del ST. - Lesión: o injuria es un estadio más allá de la isquemia, en ECG: elevación del ST. Todavía es un proceso reversible - La necrosis de una porción del ventrículo sigue a los estadios de isquemia y lesión. En ECG el infarto de caracteriza x ondas Q, para que sean significativas deben tener 0.04 seg de ancho o ser un tercio de la altura de la R.
- 4. IAM DE PARED ANTERIOR IAM DE PARED LATERAL IAM DE PARED ANTEROSEPTAL
- 5. IAM DE PARED INFERIOR MARCADORES SERICOS MIOGLOBINA - No especifica de necrosis o daño miocárdico - Traumatismos, ejercicio físicos o en pct con insuficiencia renal - Tiene alta sensibilidad y excelente valor predictivo negativo para necrosis miocárdica - Se eleva entre 1 y 2 h y desaparece a las 24 h - Se ha revalidado su valor pronostico combinado (mioglobina, CKMB y troponina) CREATINKINASA MB (CK-MB) - La activ plasmática comienza de 4-6 h, alcanza su pico 12-24 h y desaparece entre 40 y 72 h - No determina pronostico - Nivel enzimático guarda relación con el tamaño del infarto BIOMARCADOR (TROPONINA) - Proteína globular de gran tam. aprox. 70.000 daltons, regula la contracción del musc cardiaco. (valor ref. hasta 0.04 ng/dL) - Contiene 3 subunidades poli peptídicas: troponina C (fijadora de Ca), troponina I (inhibidora de la interacción actina-miosina) y troponina T (fijadora de tropomiosina), que son liberadas hacia el torrente sanguíneo durante un IAM x perdida de la integridad de la membrana celular. - Existen inmuno ensayos para detección de troponina I y T, mostrando ambas moléculas características diagnosticas similares, considerándose los biomarcadores más sensibles y específicos de daño miocárdico - Los datos acumulados indican que tanto trop I como T aparecen en suero entre 4 y 10 h después del inicio del infarto, tienen su pic entre 12-48h estando elevadas entre 4 y 10 días.
- 6. COMPLICACIONES ARRITMIAS Primera causa de muerte (taquicardia ventricular, fibrilación ventricular) ,+ del 60% de los pct que no consulta muere x esta causa. BRADIARRITMIAS - Bradicardia sinusal - BAV 1° grado - BAV 2° grado - BAV 3° grado TAQUIARRITMIAS - Extrasístoles ventriculares - Ritmo idioventricular - Taquicardia ventricular - Fibrilación ventricular INSUFICIENCIA CARDIACA CONESTIVA Y SINDROMES DE BAJO GC INFARTO DE VENTRICULO DERECHO (IVD) La afectación del VD es mucho más frecuente que su manifestación hemodinámica, se presenta casi exclusivamente en inf pared inf y se acompaña de un incremento importante de la mortalidad. Caída del gasto del VD produce hipoperfusion pulmonar y consiguiente descenso de la precarga del VI y del GC EL DOLOR TORACICO RECURRENTE PERICARDITIS (precoz o tardia): dolor se distingue del anginoso x relación con movimientos respiratorios. No responde a NTG. Su aparición es propia de necrosis transmurales. Predomina en los infartos más extensos, anteriores y que cursan con IC. Incidencia de 11-30%. ANGINA POSTINFARTO: entre 24h y 30 días post-IAM. Marcador de mal pronostico, asociándose a mayor incidencia de re-IAM y de mortalidad. El tto trombolitico no ha reducido la incidencia de angina post-IAM. Un 20%(8.131 pcts) del total presentaron angina postinfarto. Recomendación practicar coronariogradia y elegir técnica de revascularización más apropiada REINFARTO COMPLICACIÓN MECÁNICA
- 7. El diagnóstico diferencial se basa en un buen interrogatorio clínico, exploración física, ECG, enzimas miocárdicas y ocasionalmente, la ecocardiografía. Los SCA tienen una etiología y presentación en común y se diferencian entre si por: Duración de la angina ECG Marcadores de daño enzimático ANGINA INESTABLE: caracterizada x isquemia miocárdica severa y transitoria, elevado riesgo de infarto y muerte cardiaca comparado con pct con angina estable, durante los 6 meses sgtes al inicio de la enfermedad. IAM: producido cuando una isquemia aguda y prolongada lleva a una lesión celular mesocardia irreversible, seguida de necrosis. La mayoría son secundarios a la súbita oclusión de una arteria coronaria x la formación de un trombo en el sitio de una placa aterosclerótica fisurada o rota. ETIOLOGIA
- 8. ESPASMO CORONARIO El tono de los vasos coronarios tiene un papel fundamental en la isquemia miocárdica. En endotelio sano tiene propiedades vasodilatadoras, antiagregantes y antitromboticas . La placa aterosclerótica reduce la relajación dependiente del endotelio y promueve vasoconstricción. FLUJO CORONARIO En obstrucciones coronarias moderadas a severas cualquier estimulo que aumente demanda de O del miocardio podrá llevar a isquemia miocárdica (Anemia, tirotoxicosis, infecciones) En condiciones basales la extracción de O es casi máxima, todo aumento de las demandas miocárdicas de O no puede ser compensado x aumento de extracción de O sino debe ser suplido por aumento del flujo coronario. MECANISMOS DE ISQUEMIA MIOCARDICA Se presenta cuando el aporte es insuficiente en relación a demandas de O. Provoca depresión de la contractibilidad y disminuye la distensibilidad ventricular con aumento de las presiones de llenado y descenso de la fracción de eyección ALTERACIONES DE LA MOTILIDAD SEGMENTARIA Las anormalidades de la fx se acompañan de alteraciones segmentarias de la motilidad, que resulta localizadora de la arteria comprometida. Además aparecen anormalidades ECG. Manifiestan clínicamente: ANGOR
- 9. EFECTOS DE LA ISQUEMIA SOBRE EL MIOCARDIO METABOLICOS: aumento del contenido de lactatos y disminución del pH, del ATP MECANICOS: disminución de contractilidad y distensibilidad en zona isquémica. Puede haber falla ventricular aguda, miocardio hibernado o atontado ELECTRICOS: cambios en potenciales de reposo y acción, lo que se traduce en inestabilidad eléctrica y arritmias. La isquemia suele tener traducción electrocardiográfica, pudiendo aparecer ondas T negativas: IDTS (isquemia subendocardica) o SDST (isquemia transmural) TOPOGRAFIA DEL IAM Oclusión de la ADA: VI anterior, septum y áreas apicales Oclusión de Cx: lateral e inferoposterior del VI Oclusión de CD: VI inferior, septum inferior y cara inferoposterior. VD Tronco coronaria izq.: extenso anterior INFARTO NO TRANSMURAL Se presenta en casos de oclusiones no totales de las art coronarias. El fenómeno fisiopatologico es la trombosis-lisis del vaso afectado. ECG es variable y puede ser infradesnivel ST, T negativa. IAM, sobre todo sin reperfusion es el sustrato propicio para desarrollo de arritmias ventriculares. El deterioro de la fx ventricular (IC o Arritmias) es el mayor predictor de mortalidad a largo plazo tras IAM INFARTO NO Q Trombos oclusivos transitorios, con lisis espontanea o circulación colateral distal, art gravemente estrechadas, pueden dar lugar a grados menores de necrosis y originar un infarto sin onda Q. IAM/INFARTO NO Q Tombo totalmente oclusivo, con inadecuada circulación colateral distal, suele producir un IAM con onda Q o Transmural
- 10. ANGINA INESTABLE Serie de situaciones que se ubican clínicamente entre la angina estable e IAM. Habitualmente se trata de un dolor o malestar que a diferencia de la angina estable, se presenta sin estricta relación con los esfuerzos o esfuerzos mínimos, es en gral más prolongado y no desaparece con el reposo. ECG con onda T negativa o con infradesnivel del segmento ST y sin elevación enzimática. DIAGNOSTICO IAM Es clínico, electrocardiográfico y de laboratorio, solo estos 3 en conjunto permiten realizar un diagnóstico preciso. - Dolor - EC - Enz Card/Tropotest SIGNOS Y SINTOMAS IAM Dolor torácico repentino, intenso y prolongado, se percibe como presión intensa, puede irradiarse a brazos y hombros sobre todo izq., espalda, cuello incluso dientes y mandíbula. El dolor cuando es típico se describe como un puño enorme que retuerce el corazón. Corresponde a una angina de pecho pero que se prolonga en el tiempo, y no responde a administración de medicamentos que antes aliviaba x ej NTG sublingual, ni cede con el reposo. ENZIMAS CARDIACAS En necrosis del tej cardiaco, niveles plasmáticos de estas enzimas son incrementados directamente proporcional al tiempo de evolución en IAM. El nivel enzimático guarda relación con el tamaño del infarto. - Troponina T-I, CPK total, CPK MB, LDH, TGO - Troponina y la CPK MB, son enzimas especificas del Corazón VALORES NORMALES CURVA ENZIMATICA CPK 45-235 u/L CK MB < 25 u/L Troponina o.o4 ng/mL LDH 135-214 u/L TGO < 32 u/L ELECTROCARDIOGRAMA 1. Durante las I° horas, hay solo una elevación del ST (onda de injuria) que corresponde a una zona de isquemia transmural 2. Luego aparece una onda Q que corresponde al registro de los vectores de la pared opuesta a la ubicación del electrodo, x la necrosis que hace desaparecer la actividad eléctrica miocárdica 3. Posteriormente tiende a disminuir el SDST ya producirse la inversión de la onda T
- 11. PLACA VULNERABLE: DISRUPCION Y TROMBOSIS MANEJO PRIMERAS 24 HORAS Inicio síntomas Transporte Admisión hospital Tiempo reperfusion 4 horas MANEJO INICIAL IAM Evaluación inicial: ¿es un IAM?¿cuan grave es? >70 años, IAM previo o IC, hipotensión o taquicardia, diabetes, evidencias de IC, sexo femenino Manejo gral Reperfusion Manejo complicaciones MANEJO GENERAL IAM Iniciar manejo en el lugar donde se hace diagn UCI Reposo en cama Aspirina 500 mg a masticar O: 2-4 L x naricera Régimen cero Dos VVP Aporte de volumen
- 12. Alivio del dolor: - Morfina: 2-4 mg en bolo EV - NTG: ojo con contraindicaciones; sl y luego iniciar BIC con 10-20 ug/min y > c/15 min hasta <10% o mas la PAM - Iniciar terapia reperfusion - Betabloqueadores: su uso precoz < mortalidad hasta un 15%: propanolol 1mg EV c/15min hasta dosis máxima o 0.1 mg/kg peso (hasta obtener PS 100 o FC 60-70 , luego oral 5-20 mg/6-8 h) - Inhibidores de la ECA (enalapril-captopril) REPERFUSION CORONARIA 1. TROMBOLISIS SISTEMICA: Salva 30 vidas en primeras 6 h. Debe basarse en anamnesis, examen físico y ECG. Se recomienda aplicacion hasta 6 h de evolución de un IAM. No se aplica en infarto no Q(con infradesnivel-subendocardico) Estreptoquinasa 1500.000 u Alteplase (tpa) Reteplase (rtpa) Tenecteplase (tnk) Complicaciones: AVE, hipotensión, rx alericas Signos de perfusión: - < dolor (50%) antes 90 min - Caída del SDST > de 50% - Inversión precoz onda T - Peak enzimático precoz (<12 h) CONTRAINDICACIONES STK ABSOLUTAS Antecedentes de AVE hemorrágico Aneurisma disecante Diátesis hemorrágica HDA en mes previo Cirujia o traumatismo rct (ultimas 3 semanas) CONTRAINDICACIONES STK RELATIVAS HTA refractaria Maniobras resucitación prolongada Embarazo Puncion vaso no comprimible AVE isquémico últimos 6 meses DROGAS ASOCIADAS: Aspirina - NTG y Bb - Heparina 2. ANGIOPLASTIA PRIMARIA EN IAM: - Menor mortalidad e incidencia de reinfarto y angina. - Infartos extensos en Killip III-IV. - Fracaso trombolisis - Pct añosos - Reinfarto en pct trombolizados - Pct con deterioro hemodinámico post tromolisis CLASE FUNCIONAL KILLIP I: pct sin sinos ni síntomas de ICI CFK II: estertores o crepitancias húmedos, tercer ruido cardiaco o aum de la P venosa yugular CFK III: pct con EPA CFK IV: shock sistólica (PAS <90 mmHg) y evidencia de vasocontriccion periférica (oliguria, cianosis o diaforesis)
- 13. 3. CIRUJIA DE REVASCULARIZACIÓN CORONARIA Excepcional: fracaso o complicación angioplastia - anatomía de alto riesgo INFARTO NO Q - >20% de infartos - < mortalidad intrahospitalaria - >Frecuencia reinfarto y recirrencia isquemia (estudio precoz) - Mas crónicos y mas edad TERAPIA ANTIISQUEMICA OPTIMA IAM NO Q - Reposo, O, AAS - Heparina dosis plena o HBPM - NTG EV - Betabloqueo - Bloqueadores canales Ca (nitrendipino-nifedipino) IAM DE VD - <10% de iam de pared inferior - grupo de alto riesgo - requiere reperfusion precoz - debe buscarse en todo iam p inf - hipotensión + ingurgitación yugular + ausencia congestion pulmonar in iam p inf COMPLICACIONES IAM PRIMERAS 24 H Taquirritmias: - Extrasistolia ventricular - Ritmo idioventricular acelerado - Taquicardia ventricular - Fibrilación ventricular - Fibrilación auricular Bradicardia sinusal - BAV de I grado - BAV II grado tipo Mobotz I (wenckebach) - BAVC o de III grado - Bloqueos de conducción intraventricular COMPLICACIONES HD PRIMERAS 24 H Metas: - Adecuada perfusión coronaria (PAM >70 mmHg) - Obtener precarga adecuada (pfdvi) - Mantener una post carga baja (rvs) - Mantener índice cardiaco >2.2 FASE CONVALESCENCIA - Manejo general - Manejo complicaciones
