Cataratas
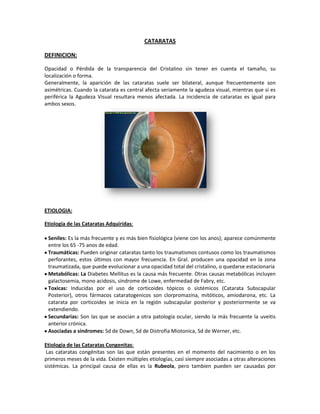
- 1. CATARATAS DEFINICION: Opacidad o Pérdida de la transparencia del Cristalino sin tener en cuenta el tamaño, su localización o forma. Generalmente, la aparición de las cataratas suele ser bilateral, aunque frecuentemente son asimétricas. Cuando la catarata es central afecta seriamente la agudeza visual, mientras que si es periférica la Agudeza Visual resultara menos afectada. La incidencia de cataratas es igual para ambos sexos. ETIOLOGIA: Etiología de las Cataratas Adquiridas: Seniles: Es la más frecuente y es más bien fisiológica (viene con los anos); aparece comúnmente entre los 65 -75 anos de edad. Traumáticas: Pueden originar cataratas tanto los traumatismos contusos como los traumatismos perforantes, estos últimos con mayor frecuencia. En Gral. producen una opacidad en la zona traumatizada, que puede evolucionar a una opacidad total del cristalino, o quedarse estacionaria Metabólicas: La Diabetes Mellitus es la causa más frecuente. Otras causas metabólicas incluyen galactosemia, mono acidosis, síndrome de Lowe, enfermedad de Fabry, etc. Toxicas: Inducidas por el uso de corticoides tópicos o sistémicos (Catarata Subscapular Posterior), otros fármacos cataratogenicos son clorpromazina, mitóticos, amiodarona, etc. La catarata por corticoides se inicia en la región subscapular posterior y posteriormente se va extendiendo. Secundarias: Son las que se asocian a otra patología ocular, siendo la más frecuente la uveitis anterior crónica. Asociadas a síndromes: Sd de Down, Sd de Distrofia Miotonica, Sd de Werner, etc. Etiologia de las Cataratas Congenitas: Las cataratas congénitas son las que están presentes en el momento del nacimiento o en los primeros meses de la vida. Existen múltiples etiologías, casi siempre asociadas a otras alteraciones sistémicas. La principal causa de ellas es la Rubeola, pero tambien pueden ser causadas por
- 2. Toxoplasmosis, Treponema Pallidum (asociada a uveítis anterior), CMV, VHS, Enf. o Sd Hereditarios o no, etc. CLASIFICACION: ANATOMIA FUNCIONAL Y FISIOPATOLOGIA DEL CRISTALINO: El cristalino es la segunda lente refractiva del ojo después de la cornea, con un poder de convergencia cercano a las 20 dioptrías. La forma es muy similar a una lenteja, con un diámetro ecuatorial de 10 mm y un diámetro anteroposterior de 4 mm.
- 3. En condiciones normales es completamente avascular, y su transparencia está determinada por el perfecto orden en que se disponen las fibras epitelioideas que lo conforman. El cristalino se encuentra suspendido del cuerpo ciliar por las fibras zonulares, que se insertan en forma radial en su ecuador, del mismo modo que una cama elástica se sostiene de su soporte. Se ubica entre el iris y el humor vítreo, llenando casi completamente la cámara posterior del globo ocular. Se distinguen en la morfología del cristalino una cápsula, una corteza y un núcleo. La cápsula es una membrana fina y elástica que envuelve al cristalino, y cuya indemnidad es fundamental para conservar sus funciones metabólicas y su transparencia. Como mencionamos anteriormente, en ella se inserta la zónula de Zimm. Localizadas bajo la porción anterior de la cápsula y en el ecuador del cristalino se encuentra una monocapa de células epiteliales con actividad mitótica, que por multiplicación y posterior degeneración se transformarán en las células fibrilares lenticulares, que se dispondrán durante toda la vida en capas concéntricas cada vez más compactas y densas. La corteza es blanda y transparente, y esta formada por las fibras cristalinianas originadas en el epitelio subcapsular. El espesor de esta capa disminuye progresivamente a través de los años, en la medida que el proceso de compactación de las fibras lenticulares va originando el núcleo cristaliniano más denso y opaco. El núcleo será entonces reconocible progresivamente en personas de mayor edad, y su desarrollo explica el aumento de tamaño, pérdida de elasticidad y transparencia del cristalino. Conocemos como acomodación a la característica del cristalino de aumentar su poder de convergencia para permitir el enfoque visual de objetos cercanos. Este fenómeno ocurre en forma pasiva por la contracción circunferencial del músculo ciliar, lo que relaja la tensión ecuatorial que las fibras zonulares ejercen sobre la cápsula del cristalino, permitiendo entonces un incremento del diámetro antero-posterior lenticular, lo que aumenta el poder de convergencia, miopizando al ojo. La acomodación depende de la elasticidad del cristalino, que se va perdiendo progresivamente después de los 40 años en forma fisiológica. De este modo, al contraerse el músculo ciliar el cristalino esclerótico no cambia su forma y no permite enfocar de cerca. Este proceso se conoce como presbicia. Se llama catarata a cualquier opacidad del cristalino, focal, difusa, pequeña o grande. El factor etiológico más común es la edad, explicado por el aumento progresivo de la densidad del núcleo cristaliniano por la compactación de las fibras epiteliales. Sin embargo, existen cataratas secundarias a diversas etiologías, que incluyen: noxas físicas (radiación, trauma), infecciosas (TORCH), metabólicas (diabetes, galactosemias), inflamatorias (uveitis, glaucoma agudo), y iatrogénicas (corticoides), en las cuales el factor fisiopatológico común es una alteración del metabolismo celular intracristaliniano, que origina cambios en la composición iónica, proteica e hidratación.
- 4. Ciertos cambios bioquímicos están presentes en la mayoría de las cataratas inducidas experimentalmente. Entre los más importantes están: un aumento inicial en el contenido de agua, seguido de una disminución en la medida en que la catarata madura. El contenido de potasio disminuye progresivamente, probablemente por un daño de la bomba que mantiene su gradiente, alcanzando un estado de equilibrio con el humor acuoso, mientras que con el sodio y el cloro ocurre lo contrario (entran al cristalino para igualar sus concentraciones). El consumo de oxígeno disminuye y la concentración de glutatión y ácido ascórbico se reducen hasta casi desaparecer. Por último, la cantidad de proteínas disminuye, particularmente la proporción de la fracción de proteínas solubles. En relación a las cataratas inducidas por diabetes, el mecanismo parece ser la metabolización del exceso de glucosa mediante la vía del sorbitol, con la consiguiente acumulación de este alcohol. Debido a la insolubilidad de esta última molécula, se produce una gradiente osmótica que produce hidratación y tumefacción de las células del cristalino, lo cual probablemente lleva a un daño de las membranas celulares alterando la homeostasis del potasio, glutatión, aminoácidos, etc. Manifestaciones Clinicas en General.: Los principales síntomas que presenta el paciente es: La Pérdida Progresiva de la Agudeza Visual (visión borrosa, nublada o difusa) Alteración en la Apreciación de los Colores Disminución de la Sensibilidad a los Contrastes Visión Deficiente en la noche o en ambientes semi-oscuros Déficit Visual o Deslumbramiento en ambientes muy iluminados (por lámparas o el sol) y a veces Halos Iridizados o Visión Doble en un Ojo. La perdida de visión que origina la catarata no depende solamente del grado de densidad de la misma sino tambien de la zona donde se localice la opacidad. Cuanto más posterior sea la opacidad, mayor será la perdida de Agudeza Visual. Asi, por ejemplo, una catarata subcapsular posterior densa origina una gran limitación visual, aunque el resto del cristalino se encuentre transparente. Las cataratas nucleares originan una miopizacion del ojo, causando incluso que pacientes que padecían presbicia previamente ahora puedan leer sin corrección óptica. El nivel de iluminación externa tambien influye en la visión de estos pacientes. Asi, una catarata nuclear tendrá peor visión con alta iluminación debido a que la gran cantidad de luz causa una contracción de la pupila haciendo que la zona por donde pasa el haz lumínico atraviese la zona de mayor densidad de la catarata. Caso contrario ocurre con las cataratas corticales, que dan peor visión con niveles bajos de iluminación (por la dilatación pupilar). Semiologia de las cataratas: Anamnesis → Es importante preguntar al paciente sobre la perdida visual, desde cuando la nota y si ha sido progresiva. La catarata nunca origina una perdida brusca de agudeza visual Examen Directo → Evaluamos las estructuras superficiales del ojo. Iluminacion Focal → La catarata nunca causa una perdida visual que llegue hasta el grado de no percibir la luz. Si en la exploracion el paciente no percibe la luz, o la percibe pero no la proyecta bien en el espacio, hay que buscar otra patologia asociada a la catarata. La catarata
- 5. nunca provoca alteracion de los reflejos pupilares. Si hubiese un defecto en el reflejo pupilar hay que buscar algun otra patologia asociada Oftalmoscopia → Evaluamos los medios refringentes del ojo y su polo posterior. Evaluar el Reflejo Rojo (indica si los medios de transparencia del ojo estan normales o alterados) Lampara de Hendidura → Realizamos una exploracion del polo anterior del ojo (Observaremos principalmente la localizacion de la catarata) Ecografia → Nos permite evaluar el polo posterior cuando existen opacidades en los medios transparentes del ojo. Biometria → Permitira conocer las dioptrias del cristalino a reemplazar TRATAMIENTO: Cirugia Intracapsular Tratamiento Quirurgico Cirugia Extracapsular Facoemulsificacion Lente Intraocular (LIO): Implantación de la lente; La lente se coloca en la capsula del cristalino de la que se acaba de aspirar la catarata.
- 6. Disolucion y Aspiracion de la catarata por Facoemulsificacion DIAGNOSTICO: