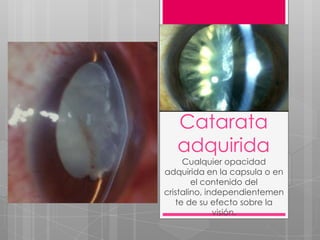
Catarata adquirida
- 1. Catarata adquirida Cualquier opacidad adquirida en la capsula o en el contenido del cristalino, independientemen te de su efecto sobre la visión.
- 2. Clasificación Relacionada con la edad Presenil Traumática Inducida por fármacos Secundaria
- 3. Relacionada con la edad Clasificación morfológica - Subcapsular - Nuclear - Cortical - En árbol de navidad Clasificaciónsegúnsu madurez - Inmadura - Madura - Hipermadura - Morgagnica
- 4. Clasificación morfológica Catarata subcapsular - Anterior: situada directamente por debajo de la cápsula del cristalino se asocia con metaplasia fibrosa del epitelio del cristalino - Posterior: situada enfrente de la cápsula posterior se manifiesta con un aspecto vacuolado, ranular o parecido a una placa
- 5. Catarata Nuclear: relacionado con la edad afecta al núcleo del cristalino. - Se asocia con miopía - Estadios iniciales tono amarillento debido al depósito de pigmento urocrómico - Avanzada núcleo aparece marrón (una catarata brunescente) tienen una consistencia dura
- 7. Catarata cortical: afectar la corteza anterior, posterior o ecuatorial. - Las opacidades empiezan como hendiduras y vacuolas entre las fibras del cristalino - La opacificación posterior da lugar a formación de típicas opacidades cuneiformes ( en forma de «rayos de bicicleta») a menudo en el cuadrante inferonasal - Tanto la catarata cortical como la subcapsular son blancas con la iluminación oblicua
- 9. Catarata en árbol de navidad: infrecuente - Se caracteriza por depósitos llamativos, policromátic os «como agujas» en la corteza profunda y el núcleo - Pueden ser solitario o asociados con otras opacidades
- 10. Clasificación según la madurez Catarata inmadura el cristalino es parcialmente opaco. Catarata madura el cristalino es completamente opaco Catarata hipermadura la pérdida de agua ha dado lugar a la contracción de la catarata y a la aparición de arrugas en la cápsula anterior Catarata morgagnica catarata hipermadura en la que la li uefacción total de la corteza ha permitido que el núcleo se hunda hacia abajo
- 13. DM - Catarata diabética clásica: rara. - La hiperglucemia cifra elevada de glucosa en el humor acuoso que difunde al interior del cristalino metabolizada por la aldosa reductasa en sorbitol se acumula en el interior del cristalino sobrehidratación osmótica secundaria del contenido del cristalino. - Grado leve afecta índice de refracción del cristalino. - Se producen vacuolas líquidas corticales y posteriormente se desarrollan opacidades francas. - La catarata diabética clásica está formada por opacidades corticales “copos de nieve” en el diabético joven. - Esta catarata puede resolverse espontáneamente o madurar en algunos días.
- 14. - Catarata relacionada con la edad: se produce de forma más precoz en la DM. Las opacidades nucleares son frecuentes y tienden a progresar rápidamente. - Presbicia prematura : debido a la flexibilidad reducida del cristalino. Además de catarata, puede afectar el índice de refracción del cristalino y amplitud de acomodación.
- 15. Distrofia miotónica En la tercera década de la vida opacidades irisdecentes corticales finas e inocuas evolucionan a una catarata subcapsular posterior estrellada incapacitante hacia la quinta década de la vida. En ocasiones la catarata puede preceder a la distrofia miocrónica
- 17. Dermatitis atópica 2ª y 4ª década de la vida Opacidades suelen ser bilaterales y pueden madurar rápidamente. - a. Es característica una placa subcapsular anterior densa en «escudo» que arruga la cápsula anterior - b. También pueden existir opacidades subcapsulares posteriores que se parecen a una catarata complicada
- 19. Traumática Causa mas frecuente de catarata unilateral en jóvenes (traumatismo) - Lesión penetrante directa del cristalino - Concusión «impronta» del pigmento del iris sobre la cápsula anterior del cristalino (anillo de Vossius), así como opacidades corticales notables con forma de flor (catarata en roseta) - El shock eléctrico y los rayos son causas raras. - Radiaciones ionizantes de tumores oculares. - La radiación infrarroja intensa puede causar exfoliación o deslaminación de la cápsula anterior del cristalino la parte superficial de una cápsula engrosada se desprende de la capa más profunda y se extiende al interior de la cámara anterior.
- 21. Inducida por fármacos Corticoides Clorpromazina Busulfano Amiodarona Oro Aropurinol
- 22. Corticoides Sistémicos o tópicos son cataralogénicos. Opacidades primero subcapsulares posteriores luego subcapsular anterior. Pacientes que reciben menos de 10 mg de prednisona (o equivalente) o tratados durante menos de 4 años no se afectan . Niños pueden ser más susceptibles a los efectos cataralogénicos de los corticoides sistémicos.
- 23. Clorpromazina Depósito de gránulos finos amariIlo-grisáceos, estrellados e inocuos en la cápsula anterior del cristalino dentro del área pupilar También pueden existir depositos granulares difusos en el endotelio corneal y la estroma profunda. Relacionados con la dosis y suelen ser irreversibles. A dosis muy altas (> 2.400 mg al día) este fármaco puede producir retinotoxicidad
- 24. Otros medicamentos Busulfano tto leucemia mieloide crónica opacidades del cristalino ocasionalmente. La amiodarona tto arritmias cardíacas depósitos subcapsulares anteriores en el cristalino sin consecuencias visuales en alrededor del 50% de los pacientes que recíben dosis moderadas o altas. También puede aparecer queratopatía en remolino
- 25. Oro tto artritis reumatoide durante 3 años o más depósitos capsulares anteriores en el cristalino que son inocuos. Alopurinol tto hiperuricemia y gota crónica aumenta el riesgo de formación de catarata en pacientes ancianos si la dosis acumulada supera los 400 gr o la duración de la administración es mayor a 3 años.
- 26. Secundaria Uveítis anterior crónica Glaucoma de ángulo cerrado congestivo agudo Miopía alta Distrofias hereditarias de fondo de ojo
- 27. Uveítis anterior crónica Causa más frecuente de catarata secundaria. Hallazgo más precoz brillo policromático en el polo posterior del cristalino cuya progresión puede detenerse si se controla la uveítis. Si la inflamación persiste aparecen opacidades subcapsulares anteriores y posteriores y puede evolucionar a la madurez
- 29. Glaucoma de ángulo cerrado congestivo agudo Se asocia con la formación de glaukomfleckten (pequeñas opacidades subcapsulares o capsulares blanco-grisáceas y anteriores en la zona pupilar) Corresponden a infartos focales en el epitelio del cristalino y son patognomónicos de un glaucoma de ángulo cerrado congestivo agudo
- 30. Miopatía alta (patológica) Opacidades subcapsulares posteriores del cristalino, desarrollo precoz de esclerosis nuclear . La miopía simple no se asocia con la formación de catarata. Distrofias hereditarias del fondo de ojo Como retinitis pigmentaria, amaurosis congénita de Leber, atrofia gyrata y síndrome de Wagner; asocian con opacidades subcapsulares posteriores del cristalino
- 32. Tratamiento de catarata INDICACIONES DE LA CIRUGIA: Mejorar la A.V Medicas: catarata afecta de forma adversa a la salud del ojo Cosméticas: Catarata madura en un ojo ciego (rara). CIRUGIA DE LA CATARATA: Técnica Extracapsular. Facoemulsificación.
- 33. Lentes intraoculares Aspectos básicos Los diseños son numerosos y siguen evolucionando. Las lentes pueden ser rígidas o plegables . - Una LIO rígida requiere una incisión mayor que el diámetro de la óptica, habitualmente de 5-6.6 mm, para su inserción, hechas de polimetilmetacrilato (PMMA) y son de una sola pieza para favorecer una máxima estabilidad y fijación.
- 34. Una LlO plegable puede doblarse con unas pinzas o cargarse en un sistema de inyección/administración e insertarse a través de una incisión mucho más pequeña, general mente de 2.5-3 mm, hechas de varios materiales a. Siliconas b. Acrílicas c. Hidrogel d. Colámero
- 35. Extracción extracapsular Requiere una incisión límbica grande (8-10mm). Se extrae el núcleo del cristalino y se aspira el material cortical. Se deja la capsula posterior intacta. Se inserta el L.I.O.
- 38. Facoemulsión Se requiere una incisión menor (escleral en túnel) Capsulorrexis continua. Hidrodisección para movilizar el núcleo, luego se rota.
- 39. Se introduce el facoemulsificador que mediante un sistema de ultrasonidos consigue emulsificar el núcleo. Se crea un surco y se fragmenta con ayuda de Facoshop.
- 40. Cada cuadrante del núcleo se fragmenta se emulsifica y se aspira. Se aspiran los restos de la corteza Se inserta el L.I.O
- 42. Complicaciones operatorias - Rotura cápsula posterior - Pérdida posterior de fragmentos de cristalino - Luxación posterior de la lente intraocular - Hemorragia supracoroidea - Endoftalmitis postoperatoria aguda - Enfdoftalmitis postoperatoria crónica tardía - Opacificacion capsular postoperatoria - Opacificacion capsular anterior - otras
- 43. Rotura de la cápsula posterior Potencialmente grave puede acompañarse por pérdida de vítreo, migración posterior de material del cristalino y raramente hemorragia expulsiva. Las complicaciones a largo plazo de la pérdida de vítreo desviación de la pupila, uveítis, contacto vítreo, síndrome de la mecha vítrea, glaucoma secundario , luxación posterior de la LIO, desprendimiento de relina y edema macular cistoide crónico. l. Signos • Profundización repentina de la cámara anterior y dilatación pupilar momentánea. • El núcleo se cae y no se dirigirá hacia el extremo de la cánula. • Se puede aspirar vítreo en el interior de la cánula. • Se puede ver directamente el desgarro de la cápsula o el vítreo.
- 44. Pérdida posterior de fragmentos del cristalino La migración de los fragmentos del material del cristalino a la cavidad vítrea después de la rotura de la cápsula posterior complicación rara pero puede ser grave porque puede dar lugar a glaucoma, uveítis crónica desprendimiento de retina y edema macular cistoide crónico.
- 45. Luxación posterior de la lente intraocular La luxación de una LlO en la cavidad vítrea refleja una implantación inadecuada y es rara, aunque grave. Si se deja la LlO puede dar lugar a hemorragia vítrea, desprendimiento de retina, uveítis y edema macular cistoide crónico. El tratamiento recolocación o cambio de la LIO.
- 46. Hemorragia supracoroidea Es un gran sangrado en el espacio supraaracnoideo que puede dar lugar a la expulsión del contenido intraocular (hemorragia expulsiva) o la yuxtaposición de las superficies retinianas. Es una complicación temible pero rara y mucho menos frecuente en la facoemulsificación. La fuente del sangrado es una rotura de la arteria ciliar posterior larga o corta. Factores de riesgo son la edad avanzada, el glaucoma, el aumento del eje axial, la enfermedad cardiovascular y la pérdida vítrea.
- 47. 1. Signos (en orden cronológico) • Hinchazón progresiva de la cámara anterior, presión intraocular aumentada y prolapso del iris. • Extrusión del vítreo, pérdida del reflejo rojo y aparición de un abultamiento oscuro por detrás de la pupila. • En casos muy graves todo el contenido intraocular puede ser expulsado a través de la incisión.
- 48. Endoftalmitis posoperatoria aguda La endoftalmitis aguda es una complicación potencialmente devastadora Los agentes causales: estafilococos coagulasa negativos (s. epidermidis), otros microorganismos grampositivos (s. aureus) y microorganismos gramnegativos (pseudomonas, proteus sp.).
- 49. Signos clínicos La gravedad de la endoftalmitis refleja la virulencia del microorganismo causal. 3 tipos: - Endoftalmitis extremadamente grave - Endoftalmitis moderadamente grave - Endoftalmitis leve
- 50. La endoftalmitis extremadamente grave se caracteriza por dolor, pérdida visual marcada, edema palpebral, quemosis, inyección conjuntival secreción purulenta, infiltrados corneales y un gran hipopión
- 51. La endoftalmitis moderadamente grave se caracteriza por exudado fibrinoso en la cámara anterior, un hipopión más pequeño, vitritis, ausencia del reflejo rojo e incapacidad para visualizar el fondo de ojo mediante el oftalmoscopio indirecto
- 52. La endoftalmitis leve puede asociarse sólo con dolor ligero, hipopión ausente o muy pequeño, y conservación de cierto grado de reflejo rojo, con capacidad para visualizar algunos detalles del fondo de ojo mediante el oftalmoscopio indirecto.
- 53. Diagnóstico diferencial Uveítis anterior grave, reacción tóxica a líquido irritante Tratamiento Muestras de vítreo para dx, vitectomía, ATB que cubran la mayoría de los microorganismos gramnegativos y grampositivos, como amikacina o ceftazidima, y los cocos coagulasa negativos y coagulasa positivos como vancomicina
- 54. Endoftalmitis postoperatoria crónica tardía La endoftalmitis indolente crónica tardía tiene lugar cuando un microorganismo de baja virulencia queda atrapado en la bolsa capsular. Tiene un inicio que oscila entre 4 semanas y años tras la intervención y típicamente sigue: una extraccion de catarata s in problemas con una LIO. La infección es causada en la mayoría de los casos por S. epidermidis, actinomyces israelii y corynebaterium
- 55. PRESENTACION: deterioro visual leve y progresivo que se puede asociar con opacidades con o sin dolor. Signos: • Uveítis anterior poco intensa que puede tener precipitados corneales en grasa de carnero
- 56. • infección por p. acnes una placa blanca creciente en la cápsula posterior del cristalino. Evolución clínica La inflamación responde inicialmente bien a los corticoides tópicos, pero recidiva después de interrumpir el tratamiento y entonces se hace refractaria. Tratamiento Es difícil porque los microorganismos secuestrados están aislados de las defensas del huésped y de los antibióticos. l . Corticoides tópicos y perioculares respuesta transitoria 2. Las inyecciones intravítreas de vancomicina (1 mg en 0, I ml) sola o combinada 3. En ocasiones se puede necesitar la retirada de la LIO, la corteza restante y toda la bolsa capsular. Posteriormente se puede plantear la implantación de una LIO secundaria.
- 58. Opacificación capsula posterior (OCP) visualmente significativa complicación tardía más frecuente de la cirugía de la catarata no complicada. Reduce la agudeza visual afecta la sensibilidad al contraste, causar dificultades con los deslumbrumientos o dar lugar a diplopía monocular.
- 59. l. Signos clínicos Perlas de Elsching (células vacuoladas, celulas de Wedl) son causadas por la proliferación y la migración del epitelio ecuatorial residual del cristalino sobre la cápsula posterior. Proporcionan un aspecto vacuolado a la cápsula posterior
- 60. Fibrosis capsular se debe a metaplasia fibrosa de las células epiteliales, es menos frecuente y suele aparecer antes que las perlas de Elschnig.
- 61. 2. El tratamiento consiste en la creación de una abertura en la cápsula posterior con láser YAG
- 62. Complicaciones Daño de la LIO si está mal enfocado el láser, edema macular cistoide, subluxación o luxación de la LIO posterior, endoftalmitis crónica
- 63. Opacificación capsular anterior (OCA) fibrosis capsular anterior u opacificación subcapsular anterior menos frecuente pero sucede antes que la OCP. Una fibrosis grave puede dar lugar a contracción capsular anterior y constricción de la capsulorrexis (capsulofimosis)
- 64. Otras complicaciones postoperatorias Edema corneal El edema corneal suele ser transitorio y a menudo está causado por el traumatismo intraoperatorio sobre el epitelio por contacto con la materia del cristalino, los instrumentos o la LIO Prolapso del iris El prolapso del iris es extremadamente raro tras una cirugía de pequeña incisión
- 65. Malposición de la lente intraocular La malposición de una LIO es infrecuente, pero cuando ocurre puede asociarse con problemas ópticos y estructurales. Las alteraciones visuales molestas son deslumbramiento, halos y diplopía monocular si el borde de la LIO se desplaza dentro de la pupila
- 66. Desprendimiento de retina Es poco frecuente, pero los factores de riesgos son: 1. Preoperatorios • La degeneración reticular o los desgarros retinianos • Miopía elevada. 2. Operatorios • Disrupción de la cápsula posterior. • La pérdida vítrea.
- 67. Edema macular cistoide Se produce habitualmente después de la cirugía complicada que supone la rotura de la cápsula posterior y el prolapso del vítreo, a veces con incarceración en la incisión, aunque se puede producir tras una cirugía sin problemas. Suele presentarse a los 2 o 6 meses tras la cirugía.
- 68. Luxación y sub- luxación del critalino El cristalino (Cr) está sujeto por las llamadas fibras zonulares que lo mantienen en su posición anatómica normal (justo en el centro y detrás de la pupila).
- 69. Subluxación: el cristalino queda en su posición natural pero un poco "suelto" (pierde alguna fibra zonular y queda "colgando" ligeramente), es un desplazamiento parcial. Se puede observar la conocida luna afáquica. Las fibras zonulares se rompen parcialmente. Luxación: el cristalino pierde completamente su posición anatómica normal, desplazamiento completo, moviéndose hacia detrás (cámara vítrea) o hacia adelante (cámara anterior) o verticalmente (queda en medio de la pupila). Las fibras zonulares se rompen completamente.
- 71. Motivo de consulta •Alteraciones visuales: miopía (por aumento de curvatura), astigmatismo, diplopía, afaquia. Exploración clínica •Aumento de la profundidad de la cámara anterior, iridodonesis, visualización del reborde cristaliniano o del cristalino completo en posiciones anómalas, herniación del vítreo por la pupila.
- 72. Etiología Congénita: es menos frecuente y suele ser bilateral. Se da en el síndrome de Marfan, el síndrome de Weill- Marchesani y la homocisti- nuria. Traumática: es la causa más frecuente (50 %). Es unilateral. Si se rompe más del 25 % de las fibras de la zónula, el cristalino queda inestable Espontánea: unilateral. Ocurre en la quinta o la sexta décadas de la vida. La causa más frecuente es la degenera- ción o atrofia de las fibras de la zónula
- 73. Complicaciones Queratitis con opacificación corneal en las luxaciones a la cámara anterior. Uveítis: iridociclitis irritativa y uveítis facoanafiláctica Glaucoma secundario: sobre todo debido a bloqueo pupilar por el cristalino o por vítreo, aunque las causas son muy variables. Desprendimiento de retina: es una de las peores complicaciones y, desafortunadamente, no es muy infrecuente. Requiere vitrectomía. DIAGNÓSTICO Medir la agudeza visual, examinar con lámpara de hendidura, valorar la presión intraocular (PIO) y realizar fundoscopia en caso de luxación posterior.
- 74. Tratamiento En general, puede decirse que si la visión del otro ojo es buena, o si la visión es razonablemente buena en casos bilaterales, y no parece que vayan a producirse complicaciones, es mejor no intervenir. Si no hay complicaciones y no es progresivo: corrección óptica de la zona afáquica. En caso de bloqueo pupilar se puede hacer iridotomía con láser YAG. Si hay lesión corneal, uveítis secundaria, glaucoma o catarata: extracción del cristalino.
