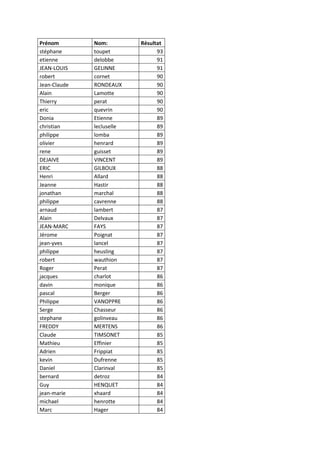
Classement général Pronodix
- 14. Didier jean-christophe Kevin Geoffrey michael Philippe Henrot Thomas Stephane severine Nicolas Sylvain Vrancken Vincent Axel Benoit benoit Benoit Bernard Dominique mourad Gauthier Geoffrey jacqui Jean-Baptiste jean-marc Jean-Marc JEAN-LUC Jean-Marie Jean-Marie jean-marc Michel Nicolas Nicolas Nicolas Augustin olivier Richard pascal Anne sdfsd Roger Simon Jacques stephanie Godart beguin Kadima Lurkin evraerts Caxton Pascal Paul Simon simon Bodart Berger Huguette Blouard Baily Struvay diskeuve Derissen Boucher Van De Voorde azdad Bodart Raison magerat Bertrand noulard Van Rossem MOSSERAY Fonteyne PIRLOT marot Dubuisson Houart Marcelle Delveaux Larue goffaux Closset dubasin Pirard ZD<QZDF Debiere Sorce Georges ducat 6 6 6 6 6 6 6 6 6 6 6 6 6 6 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5 5
- 16. vincent Jean-Paul Viviane yves dghghhg Albert alain alex André david Benoit Bernard robert Daniel Deraedt Danze fabrice Ferenc Florian FRANCK frederic Gilbert claire hugues jean marie Jean-Guy Jeremy jean-francois Isabelle Thomas Maxime JACQUES pascal Michaël Michel Noël thiry RAPHAEL Marco lemoine annette Serge Christophe Thomas Willy ledieu HENDOUX Piedanna ledocq l Godefroid remacle joyeux POUPAERT badoux Beaudart Leclercq delgeyr Loisse Didier Fabien talbot Lievens Dethy MARQUIS adans JACQUES bourdoux maillard hubot Houllez Poskin matagne Kinard Hachez Louage HUET mertens BERNARD PUT Jacques raphael NADALIN Rossi samuel dubois Vancopenolle Van den Poel wilhelmi Schmitz 4 4 4 4 4 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3 3