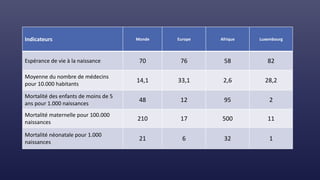
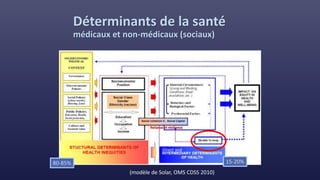
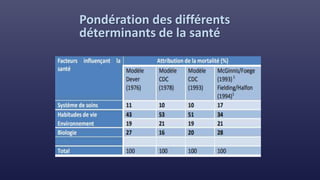
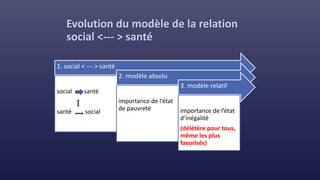
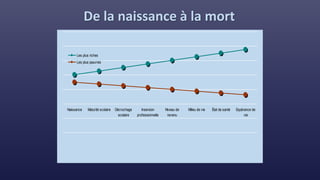
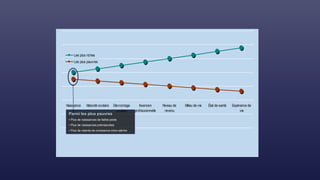
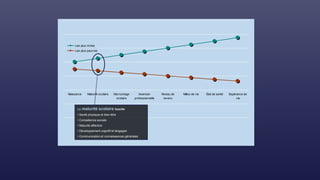
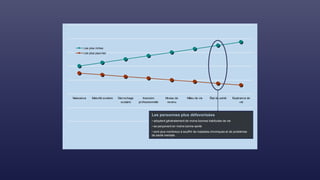
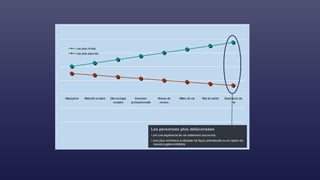
Le document traite des indicateurs de la santé mondiale et des inégalités en matière de santé, soulignant l'importance de la couverture santé universelle. Il aborde les déterminants sociaux et médicaux de la santé, mettant en lumière les écarts systématiques et évitables entre les groupes de population. Enfin, il examine les mécanismes expliquant ces inégalités et discute des approches socio-économiques pour améliorer l'accès aux soins pour les populations défavorisées.










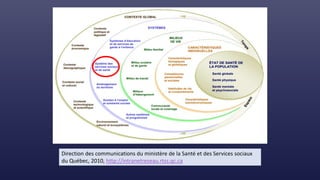





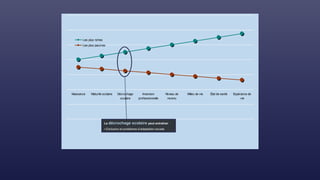
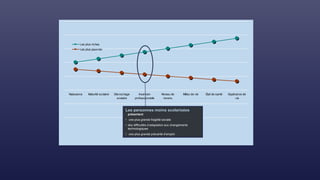
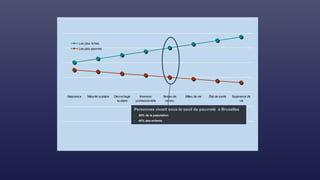
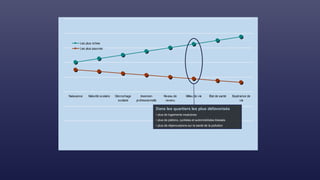






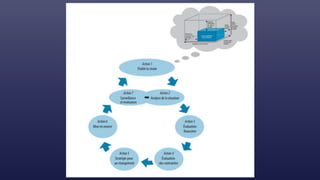
![Cadre conceptuel du système de
santé proposé par l’OMS (2007)
Éléments constitutifs du système
PRESTATION DE SERVICES DE SANTÉ
PERSONNEL DE SANTÉ
SYSTÈME D’INFORMATION
SANITAIRE
VACCINS, TECHNOLOGIES ET
PRODUITS MEDICAUX
SYSTEME DE FINANCEMENT DE LA
SANTÉ
DIRECTION ET GOUVERNANCE
AMÉLIORATION DE LA SANTÉ
[niveau et équité]
RÉACTIVITÉ
PROTECTION CONTRE LES RISQUES
SOCIAUX ET FINANCIERS
EFFICACITÉ RENFORCÉE
ACCÈS
COUVERTURE
QUALITÉ
SÉCURITÉ
Objectifs d’ensemble / résultats](https://image.slidesharecdn.com/couverturesantuniverselle-230208144025-c9cc2878/85/Couverture-sante-universelle-pptx-36-320.jpg)