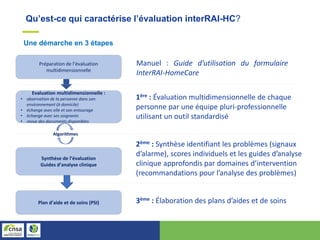
Ce document présente un support de formation pour les pilotes MAIA concernant l'outil d'évaluation multidimensionnelle INTERRAI-HC, destiné à faciliter la gestion des patients à domicile. Il décrit les objectifs, la structure et le fonctionnement de cet outil, ainsi que les phases de sensibilisation et de formation pour les gestionnaires de cas. En s'appuyant sur des sources diversifiées, l'évaluation vise à comprendre le fonctionnement global de chaque patient afin d'informer les décisions de soins et d'améliorer l'équité des traitements.


![3
Ressources pour aller plus loin
• Vous pouvez également consulter les ressources du site
FranceRAI sur la démarche RAI :
http://www.francerai.fr/
• Ainsi que le site internet de la CNSA :
https://www.cnsa.fr/
• Egalement, le manuel InterRAI HC à commander par internet :
[HC French] Soins à domicile (SAD) interRAI : manuel de
l’utilisateur et formulaire d’évaluation, 9.4](https://image.slidesharecdn.com/oemdsupportformationpilote0-230227110417-a41e734d/85/oemd_support_formation_pilote_0-pptx-3-320.jpg)




























































































































































































![Stratégie pour améliorer les performances des AVQ
Entretenez vous avec avec la personne, sa famille et les soignants pour identifier les événements récents qui ont pu
précipiter le déclin.
• quand le problème est survenu, notez s’il s’en est suivi déclin. Si oui, une amélioration peut être attendue après
résolution du problème aigu. Lorsque la question des AVQ n’est pas prise en compte la survenue d’un déclin
fonctionnel est à craindre.
• quand cela est possible, le recours à un médecin est recommandé en l’informant des changements cliniques perçus
et du déclin fonctionnel qui en résulte.
Recommandations
Mettez en œuvre un programme de suivi pour :
- informer la famille et les soignants de la nécessité de surveiller l’apparition de ces problèmes : confusion -
pneumonie - chute - fracture du col du fémur.
- informer la famille et les soignants de la nécessité de détecter les poussées des problèmes de santé chroniques
notamment les problèmes auxquels on peut remédier : cataracte coxarthrose…
- contrôler l’usage de médicaments inappropriés (nouvelles prescriptions, prises irrégulières).
- rechercher un déclin des performances des AVQ ou une chute des niveaux d’activité après une hospitalisation
récente.
Si des symptômes d’état confusionnel aigu sont présents, suivez les recommandations du GAD confusion aiguë.
Dans ce cadre, passez en revue les médicaments afin d’identifier les substances susceptibles de contribuer à l’état
confusionnel.
[Note : le GAD confusion aiguë comprend une liste de ces médicaments.]
GAD : AVQ - potentiel d’amélioration](https://image.slidesharecdn.com/oemdsupportformationpilote0-230227110417-a41e734d/85/oemd_support_formation_pilote_0-pptx-194-320.jpg)














![GAD : Douleur
Repérer les préférences de traitement. Discutez des choix de traitement avec la personne (et sa famille),
demandez-lui quelles sont ses préférences et ses attentes. Le respect de ses préférences augmente les chances
d’observance et d’atteinte des buts du traitement. Ex : il n’est pas rare, pour des personnes ayant une maladie en
phase terminale, se préparant à leur fin de vie, de préférer un certain niveau de douleur plutôt que de prendre des
doses de médicament qui diminuent leur niveau de vigilance.
Gestion de la douleur
Interventions médicamenteuses
Voyez si la personne préfère (ou devrait) être adressée à un centre ou une équipe mobile antidouleur. Le
médecin traitant doit toujours prescrire un traitement médicamenteux après avoir identifié une nouvelle douleur ou une
poussée aigue de douleur chronique. Il n’est pas admissible qu’une personne présente une douleur quotidienne au
long cours sans prescriptions médicamenteuses. Avant de commencer un nouveau médicament, identifiez et passez
en revue tous les médicaments pris (y compris ceux non prescrits par le médecin), les médications alternatives ou les
plantes médicinales. Il est également important de fixer un objectif précis d’amélioration de la douleur correspondant
au niveau de confort souhaité par la personne sur une période prédéterminée.
Le médecin n’a pas toujours la même opportunité que d’autres soignants (Ex : infirmières) ou que la famille de suivre
les résultats du traitement au quotidien. Dès lors les infirmières et les membres de la famille ont une position clé pour
interroger et observer les résultats des nouveaux médicaments. La personne elle-même et les soignants les plus
proches doivent être au courant des médicaments qui ont été mis en route et de l’intensité de leurs effets (Situation
sur l’échelle de douleur OMS – Cf : ci-dessous), dans quel délai le médicament peut être efficace et quels sont les
effets secondaires à surveiller [Voir GAD gestion des médicaments].
La thérapie médicamenteuse est le pilier de la gestion de la douleur d’origine maligne et non maligne.
Recommandations](https://image.slidesharecdn.com/oemdsupportformationpilote0-230227110417-a41e734d/85/oemd_support_formation_pilote_0-pptx-209-320.jpg)



![GAD : Douleur
Prévention des conséquences non désirées de la douleur
Une attention spéciale doit être portée aux relations entre la douleur et les capacités fonctionnelles [GAD AVQ].
Une attention spéciale doit être portée aux relations entre la douleur et une dépression. Les personnes ayant des
douleurs chroniques ont tendance à développer une dépression [GAD Humeur, spécialement l’échelle de
Dépression] et souvenez-vous que les relations entre douleur et dépression sont dans les deux sens
Outre la dépression, le succès de la gestion d’une douleur chronique requiert un traitement actif des maladies sous-
jacentes et associées.
Enfin, pour prévenir les autres conséquences négatives de la douleur reportez-vous également au GAD
Comportement et Relations sociales.
Recommandations](https://image.slidesharecdn.com/oemdsupportformationpilote0-230227110417-a41e734d/85/oemd_support_formation_pilote_0-pptx-213-320.jpg)




![Problèmes bucco-dentaires. Ex : dent cassée ou fracturée, saignements des gencives - une prothèse dentaire
descellée - lésions buccales - bouche sèche - hygiène bucco-dentaire.
- Dents cassées ou fracturée nécessitent une surveillance
- Saignement des gencives : les saignements autour des dents peuvent être dus à une inflammation de la gencive
(gingivite) - une inflammation destructrice de l’os supportant la dent - une maladie systémique - une prise de
médicaments.
Assurez vous d’une hygiène dentaire régulière.
Recours au professionnel en présence de saignements : médecin - dentiste
- Une prothèse douloureuse requiert un examen par un dentiste afin de déterminer s’elle peut être ajustée ou s’il
faut la remplacer.
- Lésions des lèvres ou de la bouche (gerçures, boutons de fièvre, ulcérations douloureuses, nouvelles
excroissances dans la bouche). De nombreuses lésions touchent les lèvres et la bouche et affectent la
mastication.
Un dentiste ou un médecin doit évaluer les lésions qui ne guérissent
pas au bout de 2 semaines
- Problèmes de goût ou d’odorat. Les adultes âgés éprouvent fréquemment des troubles du goût ou odorat. L’une
des causes les plus fréquentes est le manque d’hygiène buccale.
- Bouche sèche qui peut être causé par : multiples médicaments et maladies - une radiothérapie de la tête ou du
cou - la déshydratation.
Médicaments souvent impliqués : hypotenseurs - anxiolytiques -antidépresseurs - antipsychotiques -
anticholinergiques - antihistaminiques [GAD Adéquation des médicaments].
GAD : Dénutrition (risque élevé ou risque modéré)
Recommandations](https://image.slidesharecdn.com/oemdsupportformationpilote0-230227110417-a41e734d/85/oemd_support_formation_pilote_0-pptx-218-320.jpg)

![Problèmes cognitif et de communication.
Apport insuffisant de nourriture et perte de poids sont associés à la sévérité du trouble [GAD Communication et Perte
Cognitive].
Les mécanismes : difficultés pour mastication et déglutition - perte du plaisir de manger - comportements perturbateurs
(Ex : déambulation à la recherche de nourritures agréables)
Les stratégies d’intervention : approches comportementales pour nourrir les personnes agressives physiquement -
nutrition fragmentée
Dépression.
La dépression peut amener certaines personnes à diminuer les quantité de nourriture.
Un Score > 3 sur l’échelle de dépression suggère une possible dépression [GAD Humeur].
Médications.
Les effets secondaires des médicaments sont une cause fréquente et réversible de diminution de l’alimentation.
Plusieurs médicaments sont connus pour provoquer une variation d’appétit - du sens gustatif - de l’odorat - des
troubles gastro-intestinaux.
Les prescriptions de médicaments doivent être revues par le médecin et modifiées si nécessaire.
L’utilisation de diurétiques - anti-inflammatoires ou anti parkinsoniens nécessitent parfois des modifications de
l’alimentation [GAD médicaments].
GAD : Dénutrition (risque élevé ou risque modéré)
Recommandations](https://image.slidesharecdn.com/oemdsupportformationpilote0-230227110417-a41e734d/85/oemd_support_formation_pilote_0-pptx-220-320.jpg)







