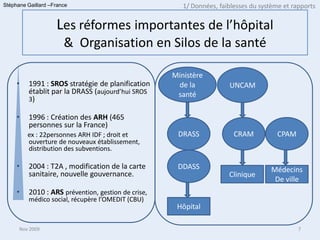
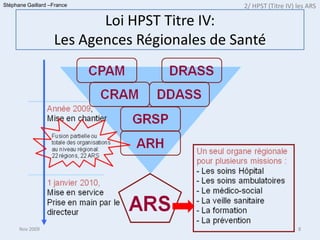
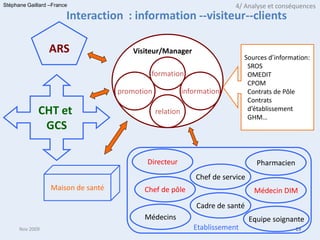
Le document aborde les faiblesses du système de santé français, notamment la croissance des dépenses sans amélioration des indicateurs de santé et la cloisonnement des soins. Il décrit la création des Agences Régionales de Santé (ARS) comme une reforme indispensable pour un pilotage unifié et responsable du système de santé. Enfin, il mentionne les réformes de l'hôpital et les structures mises en place pour améliorer la continuité des soins et l'organisation entre le secteur public et privé.