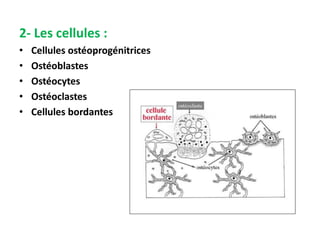
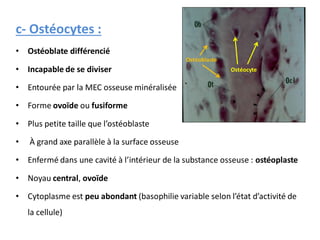
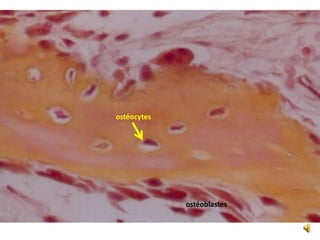
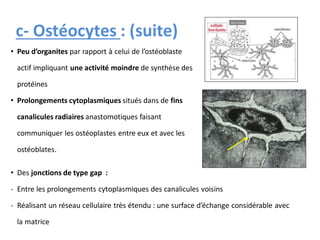
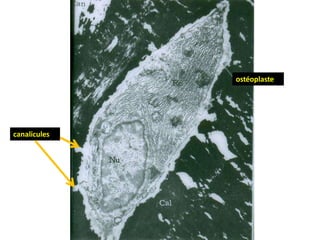
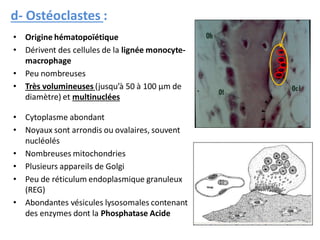
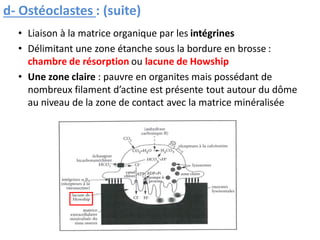
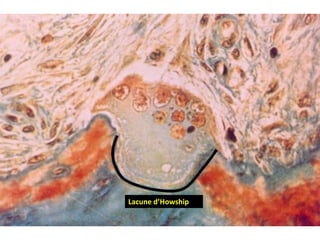
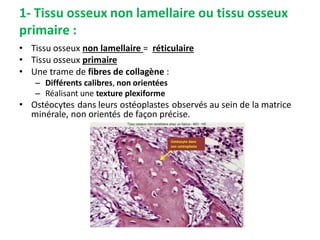
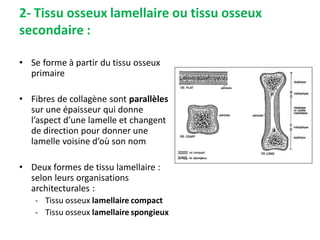
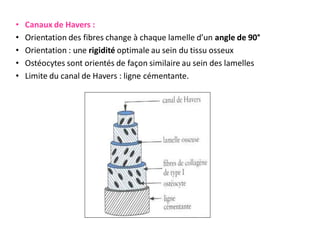
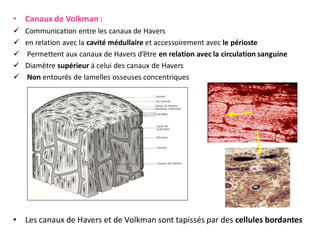
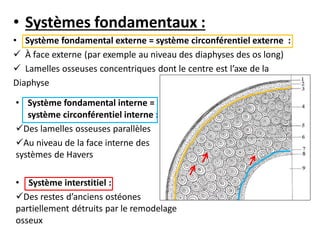
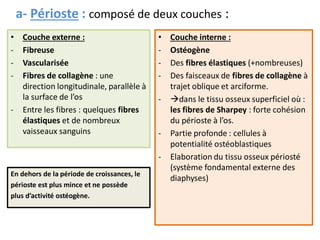
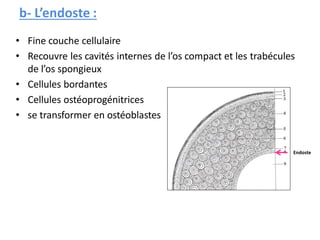
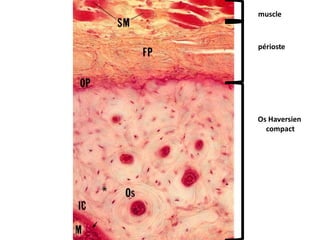
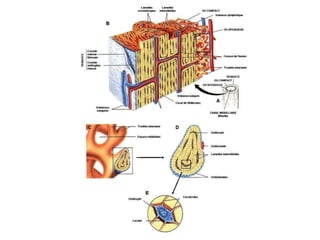
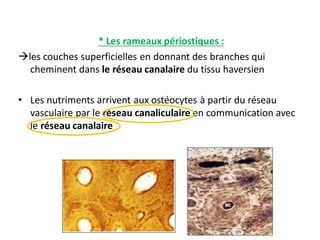
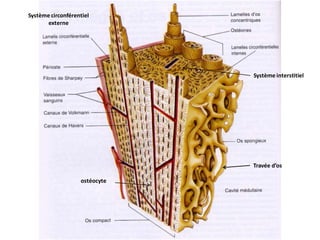
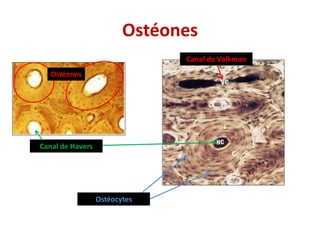
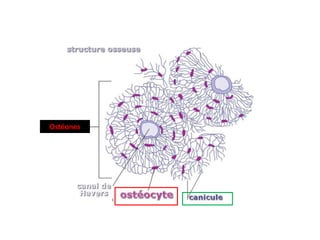
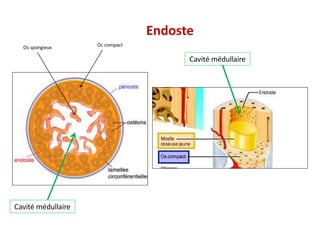
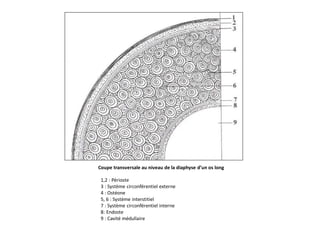
Le document traite du tissu osseux, classé comme un tissu conjonctif spécialisé, composé de cellules, de fibres et d'une matrice extracellulaire riche en sels minéraux. Il aborde la structure et la composition des différents types de tissu osseux, les cellules responsables de sa formation et sa résorption, ainsi que sa vascularisation. Les principales fonctions du tissu osseux incluent le soutien mécanique, la protection des organes et le métabolisme phosphocalcique.