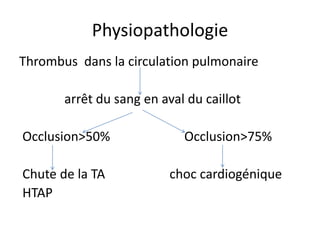
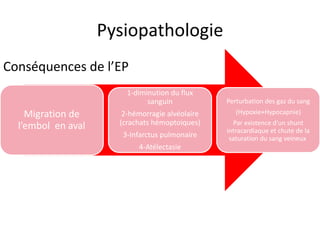
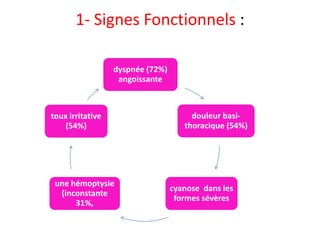
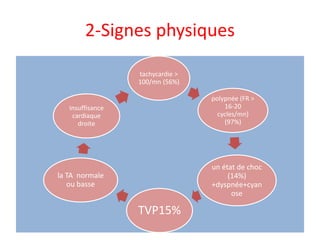
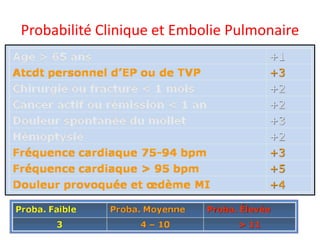
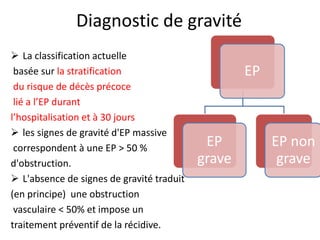
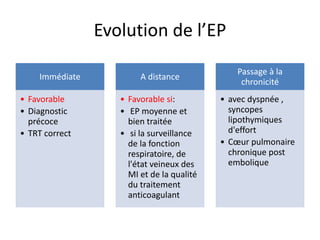
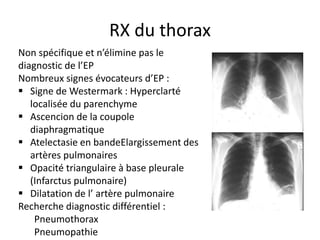
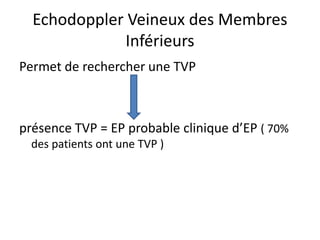
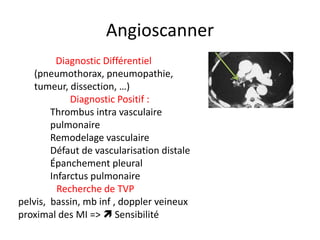
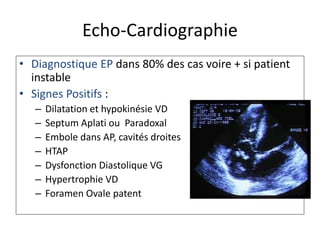
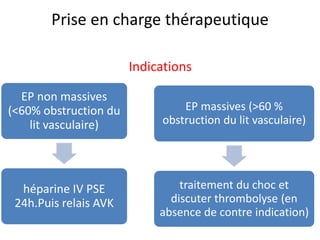
L'embolie pulmonaire est une oblitération brutale du tronc de l'artère pulmonaire, souvent due à une thrombose veineuse profonde, et est l'une des principales causes de mortalité en milieu hospitalier. Un diagnostic précoce et un traitement approprié peuvent réduire considérablement la morbidité et la mortalité liées à cette condition. Les principaux facteurs de risque incluent l'immobilisation, certaines interventions chirurgicales et des conditions médicales préexistantes.