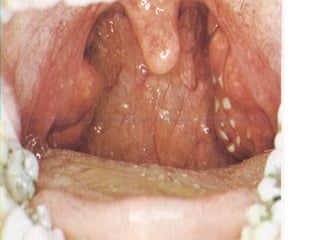
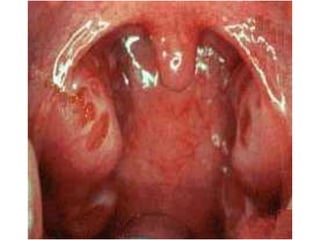
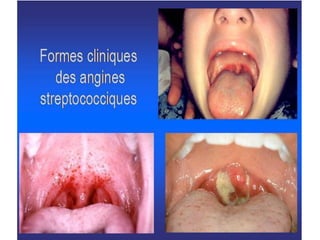
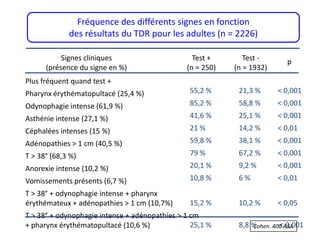
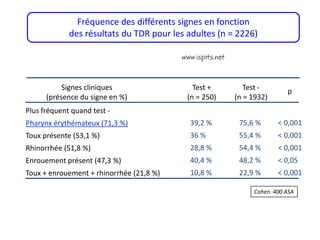
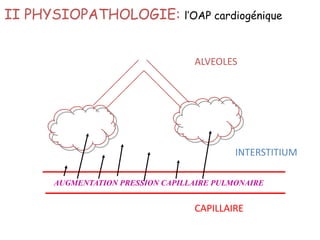
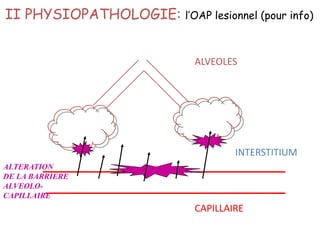
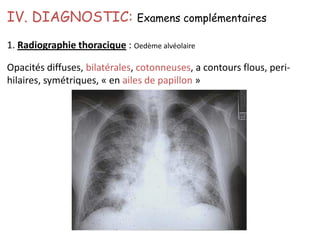
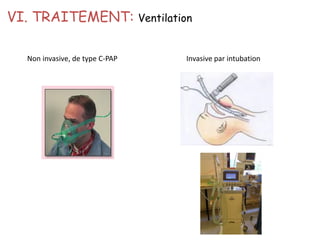
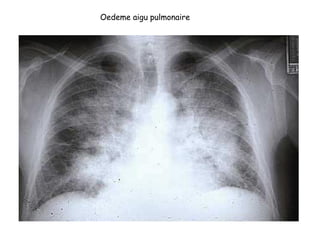
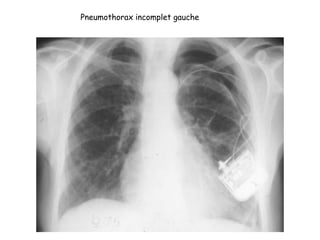
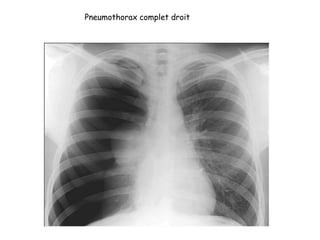
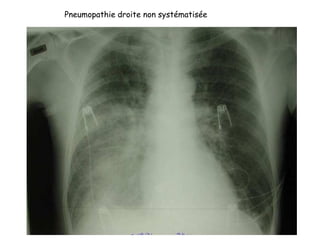
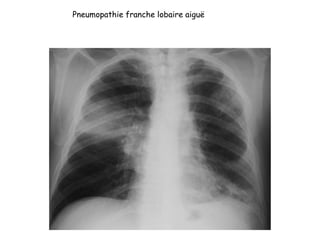
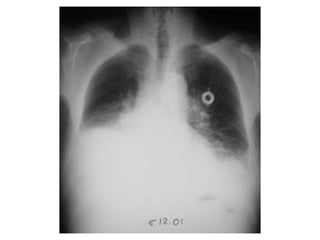
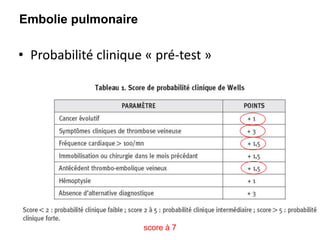
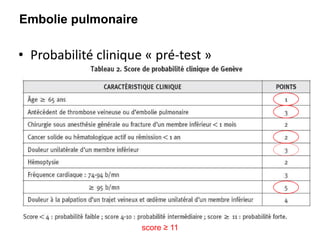
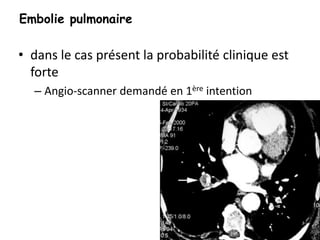
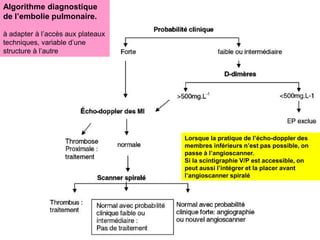
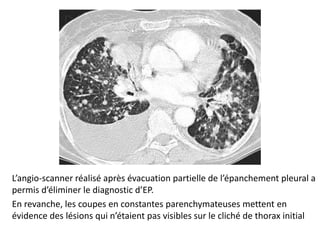
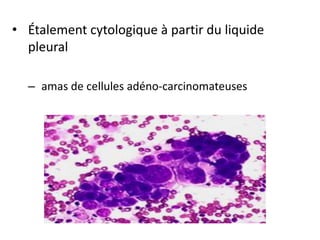
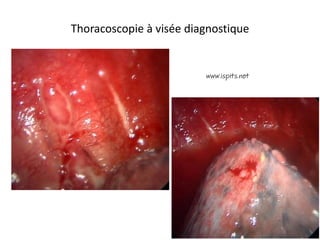
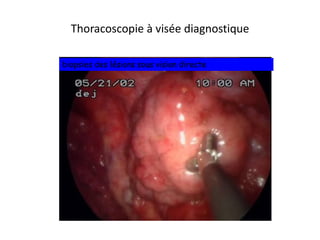
Le document traite des pathologies médicales principalement liées aux appareils digestif, respiratoire et cardiovasculaire, avec un focus sur des affections spécifiques comme la gastrite, la cholécystite et l'ulcère gastro-duodénal. Chaque affection est analysée selon sa définition, ses étiologies, ses signes cliniques, son évolution et son traitement. Des détails sur les diagnostics, les complications et les méthodes d'imagerie sont également fournis.













![Imageries
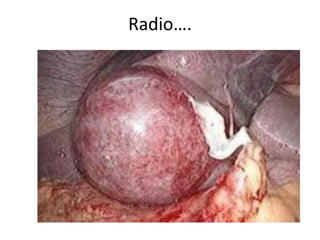
• L'échographie hépatique montre une lithiase avec un
aspect de cône d'ombre. Il existe un épaississement de
la paroi de la vésicule biliaire, qui peut prendre un
aspect feuilleté. La sonde d'échographie, passant au
niveau de la vésicule, provoque la douleur. Ces signes
sont très sensibles et spécifiques[4]. C'est l'examen fait
en première intention.
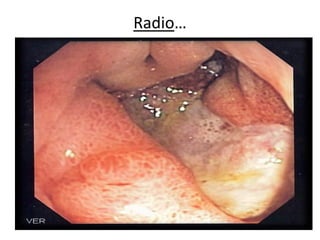
• La radiologie d'abdomen sans préparation peut
retrouver des calcifications dans l'aire vésiculaire de
manière inconstante.
• Le scanner abdominal peut montrer la lithiase et la
paroi vésiculaire épaissie. Cet examen est moins
sensible que l'échographie.
• Dans les rares cas atypiques où l'échographie ne
permet pas de trancher, une scintigraphie hépato-
biliaire peut aider à faire le diagnostic.](https://image.slidesharecdn.com/pathologie-medicale-2-230904183339-b0d8365c/85/PATHOLOGIE-MEDICALE-2-elkhalladi-pdf-15-320.jpg)