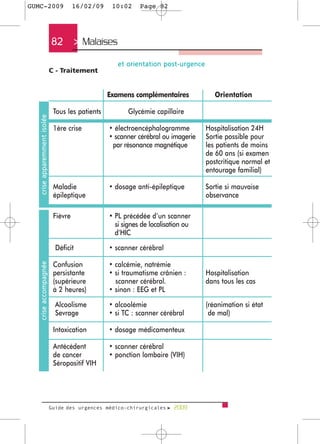
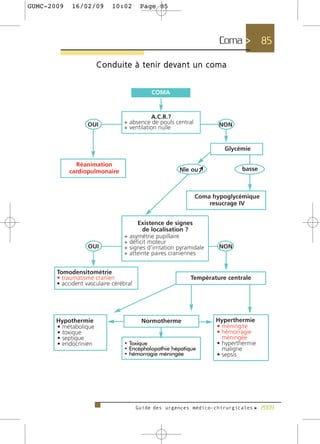
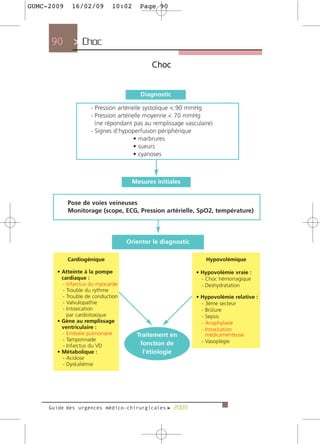
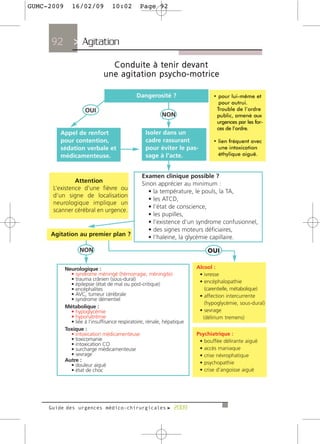
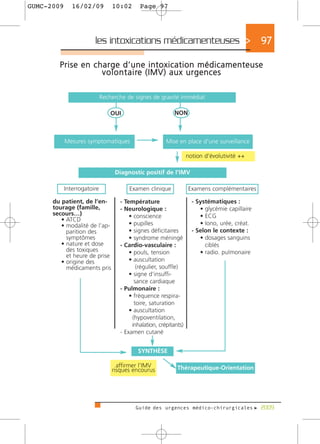
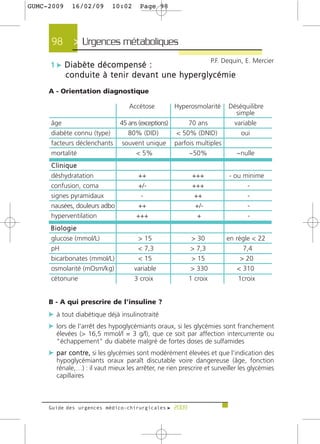
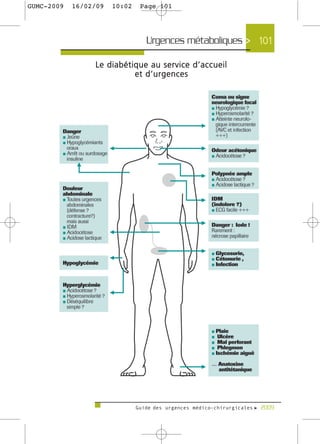
Le guide des urgences médico-chirurgicales de 2009, destiné aux étudiants et médecins, présente une synthèse des situations d'urgence rencontrées en milieu hospitalier. Il couvre une large gamme de pathologies allant des douleurs thoraciques aux syndromes neurologiques, en passant par les urgences métaboliques et traumatologiques. Rédigé par des experts, ce guide vise à fournir des informations actualisées et adaptées à la pratique médicale, tout en soulignant l'importance de la personnalisation des soins.





























![GUMC-2009 16/02/09 10:01 Page 34
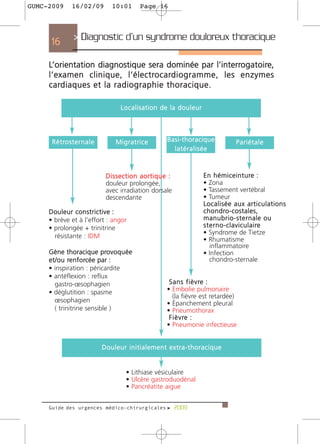
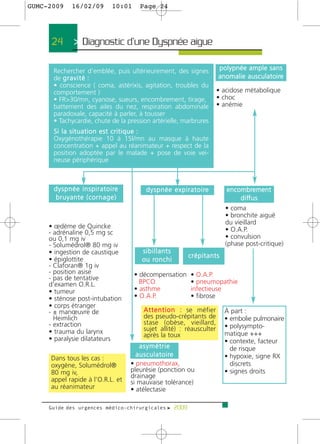
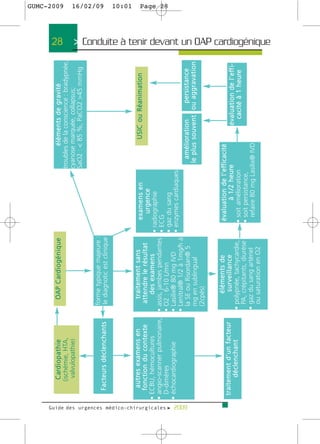
34 > Dyspnées aigues >
D - Traitement
Principes généraux
c o x y g é n o t h é r a p i e à f a i b l e d é b i t (1 L/min) pour SpO2 entre 85 et 90% sans
augmentation majeure de la capnie. Si nécessaire augmenter l'oxygénothérapie
progressivement, par 0,5 L/min, en contrôlant les GDS 20 à 30 min après un
nouveau palier
c nébulisation d'une association ß2-mimétique-atropinique [ 10 mg de terbutaline
(Bricanyl®) en dosette pour inhalation + 0,5 mg d'ipratropium (Atrovent®)
en dosette pour inhalation] à nébuliser au masque (nébuliseur pneumatique,
air 8 L/min). Durée nébulisation : 15 à 20 min. A renouveler toutes les 4 heures
c voie veineuse périphérique, hydratation (facilite l'expectoration)
c kinésithérapie respiratoire de drainage bronchique si encombrement
c traitement d'une cause déclenchante éventuelle : pneumothorax (drainage
systématique sur ce terrain mais attention au diagnostic différentiel avec une
bulle d'emphysème), affection cardiaque, sédatifs, pneumonie, exacerbation
infectieuse, dans les formes sévères bien souvent épuisement musculaire
progressif
c antibiothérapie si modification du volume et(ou) de la couleur de
l'expectoration : amoxicilline-acide clavulanique (Augmentin®) per os 1 g
x 3 ou pristinamycine (Pyostacine®) per os 1 g x 3
c en général poursuite d'un traitement par pression positive si habituel à domicile
c p a s d e s é d a t i f s , d'antitussifs, de modificateurs du mucus en l'absence de
kinésithérapie efficace, de diurétiques (sauf doute sur un OAP), d'acétazolamide
(Diamox®), d'almitrine, ou de théophylline
c dans les formes graves (d'emblée, ou par échec du traitement médical) : discuter
avec le réanimateur des possibilités de ventilation non invasive ou sur intubation
S u r v e i l l a n c e d e l ' e ff i c a c i t é d u t r a i t e m e n t
c essentiellement clinique (fréquence respiratoire+++, signes de lutte, troubles
de conscience)
c également gazométrique
Guide des urgences médico-chirurgicales f 2009](https://image.slidesharecdn.com/amis-med-comgumc2010-120521152620-phpapp01/85/Amis-med-com-gumc-2010-34-320.jpg)



























































![GUMC-2009 16/02/09 10:02 Page 106
106 > Urgences métaboliques >
c Faire les examens urgents
¼ ionogramme sanguin et urinaire, GDS, ECG, NFS, lactates, hémocultures,
ECBU, bandelette urinaire, radio de thorax
¼ hyperglycémie >15 mmol/L
¼ cétonurie
¼ trou aniotique (Na+K-Cl+CO2T) élevé (>16 mmol/L) par les corps
cétoniques
¼ pH <7,3 parfois très acide (<7), Pa CO2 souvent très basse (<10
mmHg) (hyperventilation), CO2T <15mmol/L
¼ hyponatrémie surestimée (Nacorr = Names + [(glu-5)/3] en mmol/L),
kaliémie souvent élevée par transfert (insulinopénie plus qu’acidose)
mais pool potassique constamment effondrée
¼ insuffisance rénale fonctionnelle
C - Gravité
c P ro p o s e r l e p a t i e n t a u r é a n i m a t e u r si signes de gravité ou atypies :
• choc non corrigé par un remplissage modéré
• anurie (+++)
• terrain d’insuffisance rénale chronique
• coma
• hypoxie
• infection grave et (ou) autre cause déclenchante
• pH < 7,1
D - Traitement
c R é h y d r a t a t i o n e t re m p l i s s a g e v a s c u l a i re s u r v o i e v e i n e u s e p é r i p h é r i q u e
¼ éventuellement à l’arrivée : gélatine 500 mL en 30 min si Pas < 90
mmHg
¼ H0 à H1: salé isotonique à 9‰ 1000 ml en 60 min
¼ H1 à H2 : salé isotonique à 9‰ 1000 mL en 60 min, avec du
potassium
¼ à partir d’H2 : glucosé à 5% 1000 ml en 4 h, avec NaCl 4 g et du
p o t a s s i u m à renouveler (besoins / 24h : 250 à 300 g de glucose,
pour arrêter la cétogénèse)
¼ thiamine (Bénerva®) au moins 100 mg dans le premier flacon si éthylisme
¼ boissons orales possibles dès que conscience normale et disparition
des nausées
c Insulinothérapie
¼ éventuellement à l’arrivée faire une dose de charge d’insuline : 0,1
UI / kg d’insuline ordinaire IVD
¼ perfuser au PSE à la posologie de 0 , 1 U I / k g / h soit 1 mL/10kg/h
(6 ml/h pour 60 kg)
¼ contrôler la glycémie capillaire au doigt t o u t e s l e s h e u re s
¼ doubler la posologie (= la vitesse) si la glycémie n’a pas diminué à H2
¼ quand glycémie < 15 mmol/l (2,7 g/L), s’assurer que le patient est
bien perfusé en glucosé
Guide des urgences médico-chirurgicales f 2009](https://image.slidesharecdn.com/amis-med-comgumc2010-120521152620-phpapp01/85/Amis-med-com-gumc-2010-106-320.jpg)