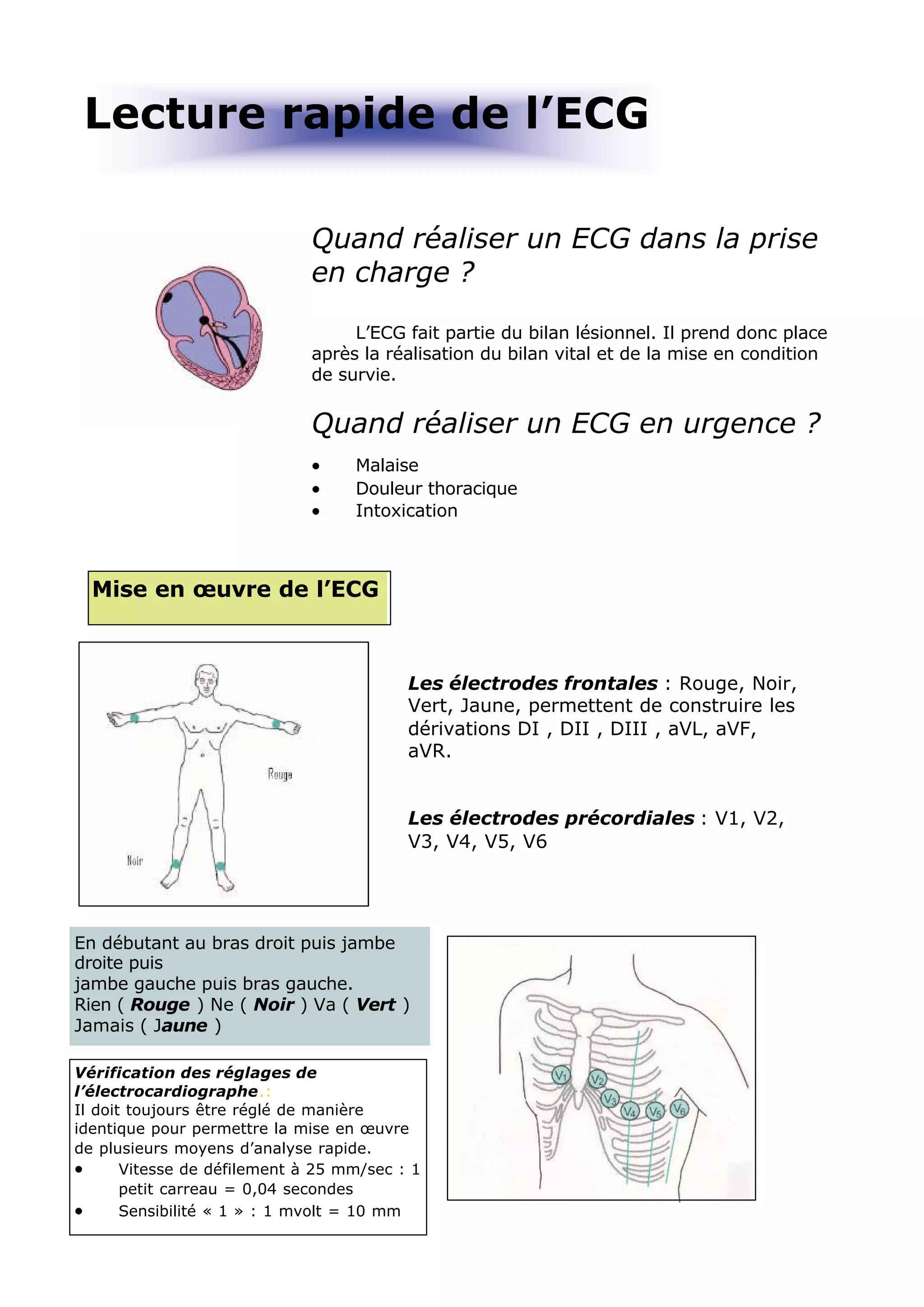
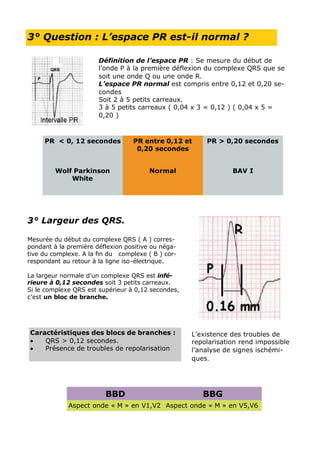
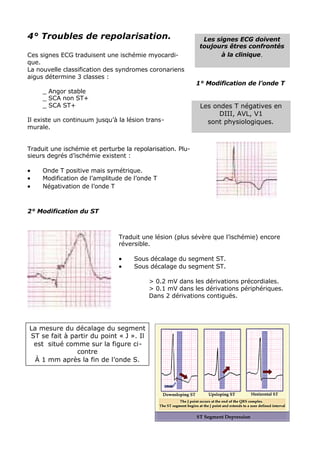
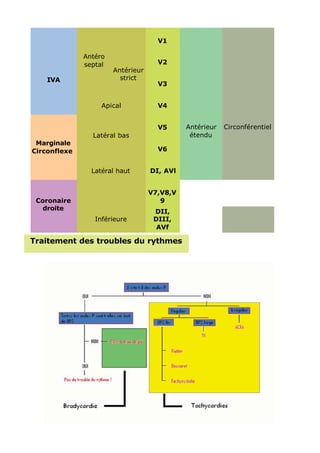
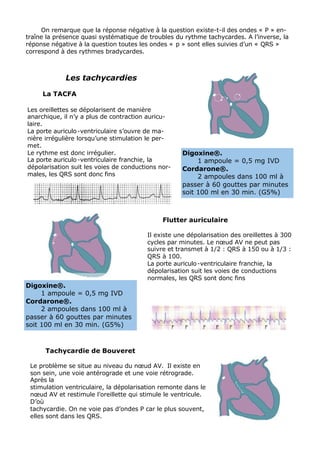
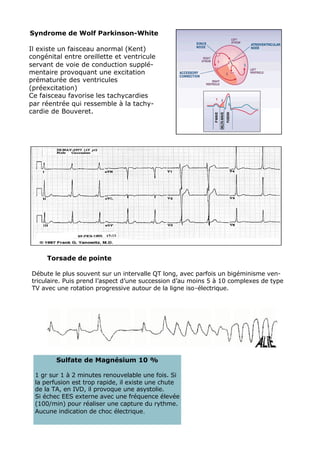
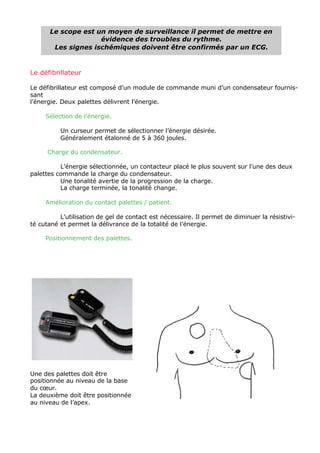
L'ECG est essentiel dans la gestion des urgences médicales et doit être réalisé après le bilan vital. L'analyse des tracés ECG repose sur des critères systématiques pour évaluer des anomalies de rythme et de conduction, ainsi que des signes d'ischémie myocardique. Les troubles électrolytiques comme l'hypokaliémie et l'hyperkaliémie peuvent également induire des modifications significatives du tracé ECG.