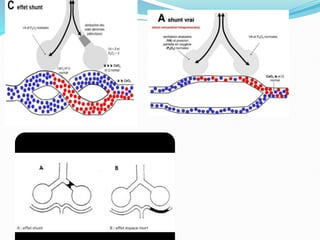
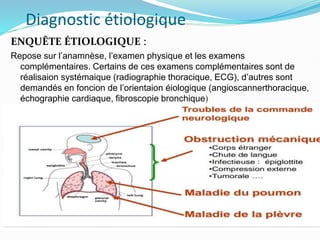
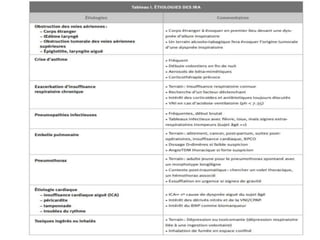
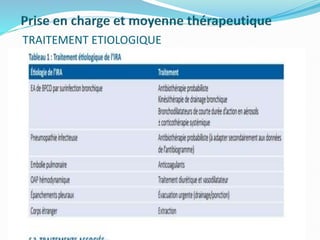
L'insuffisance respiratoire aiguë est définie comme une incapacité à maintenir une hématose normale, se manifestant par une hypoxémie et éventuellement une hypercapnie. Le diagnostic repose sur des critères cliniques et des examens tels que la gazométrie et la radiographie thoracique, tandis que le traitement comprend des mesures symptomatiques comme l'oxygénothérapie et une assistance ventilatoire si nécessaire. Une enquête étiologique est essentielle pour déterminer la cause sous-jacente et orienter la prise en charge.