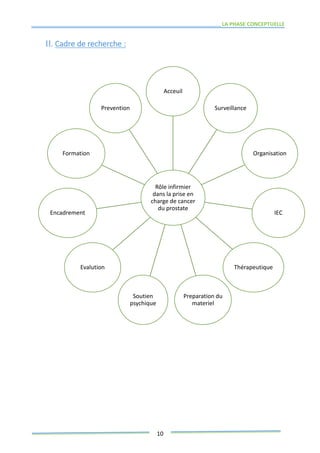
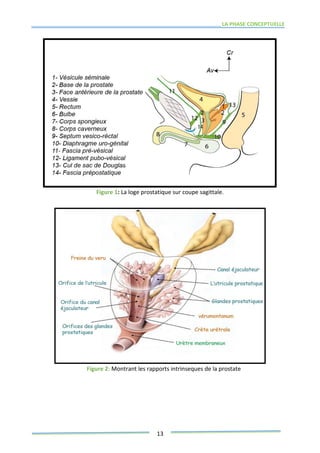
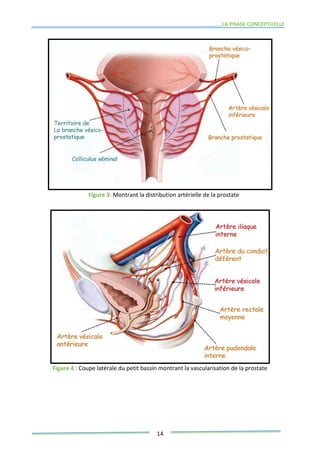
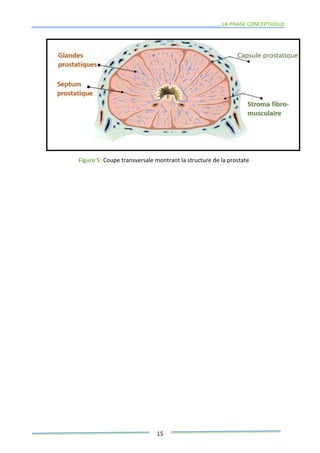
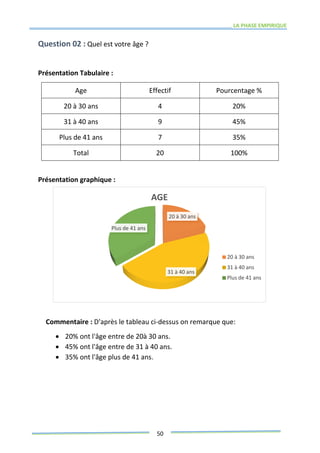
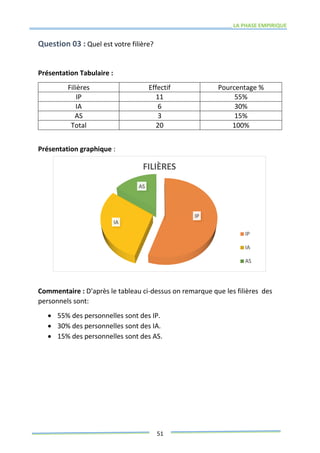
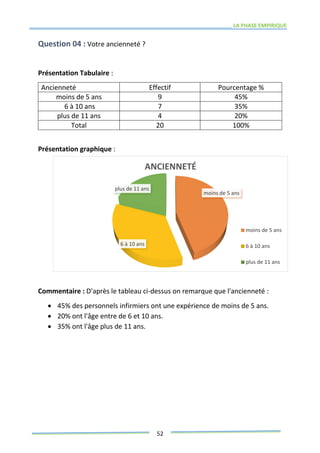
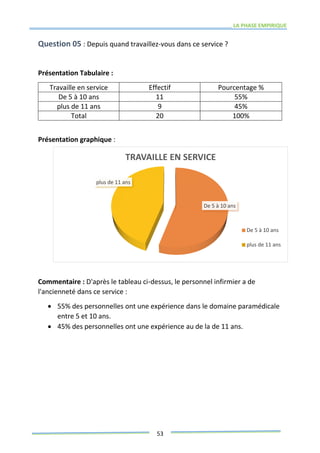
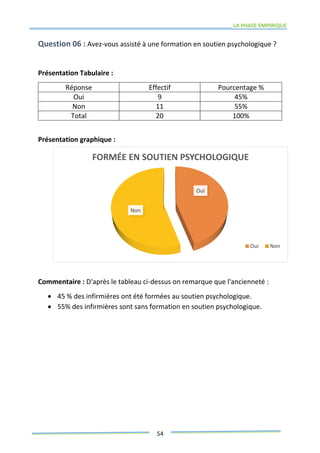
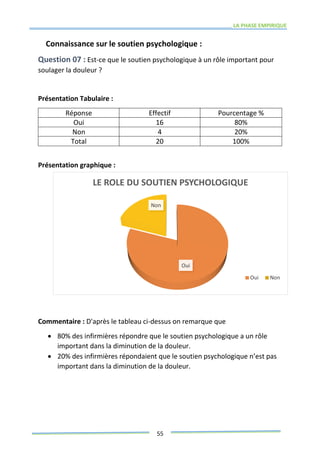
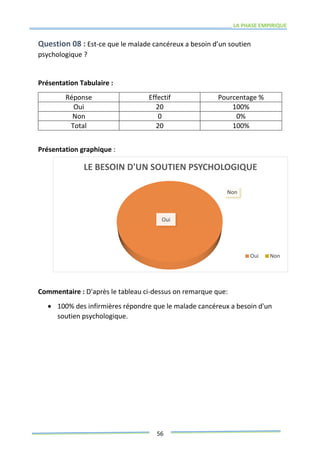
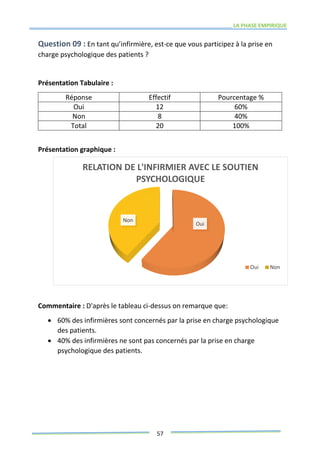
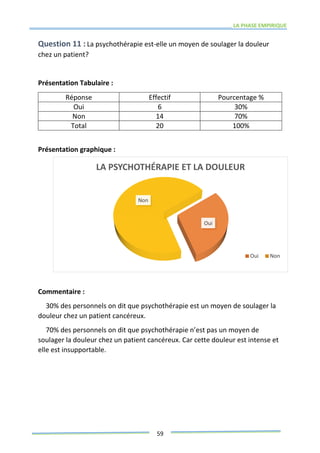
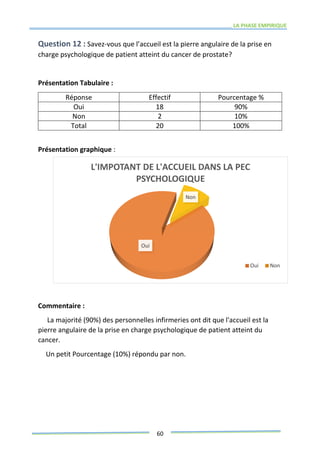
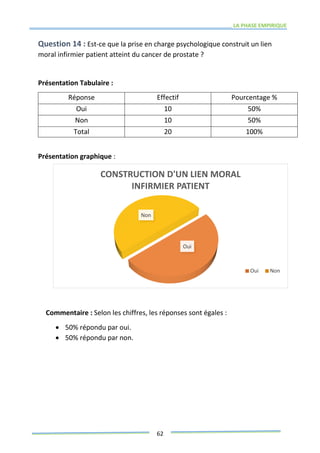
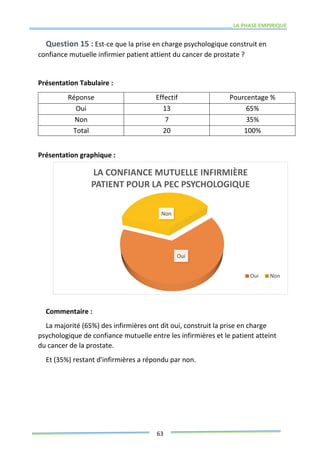
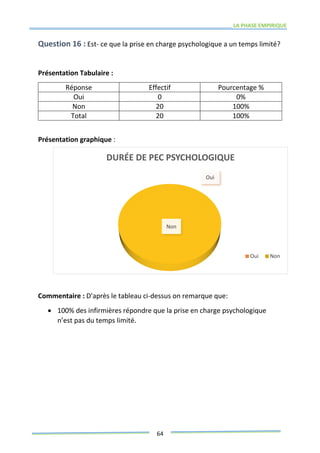
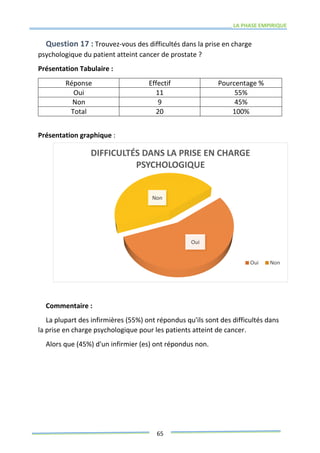
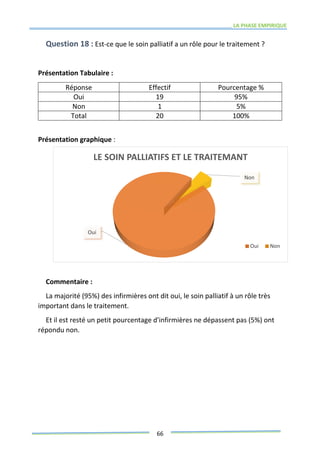
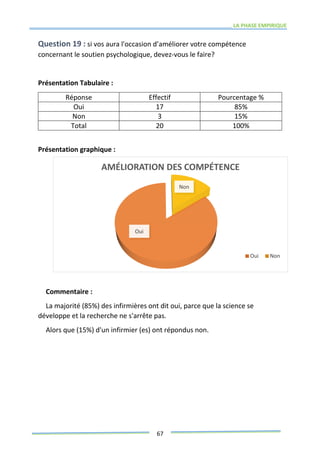
Ce mémoire explore le rôle des infirmiers dans le soutien psychologique des patients atteints de cancer de la prostate. Il examine la problématique du cancer à l'échelle mondiale et au Maroc, puis décrit les méthodes de recherche et les données recueillies sur les effets psychologiques de cette maladie. Enfin, il met en lumière l'importance des soins infirmiers dans la gestion de cette pathologie et le soutien aux patients.