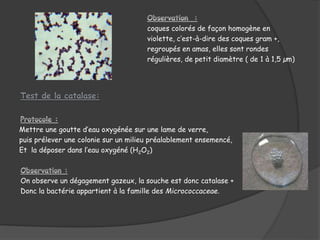
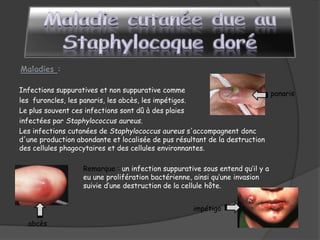
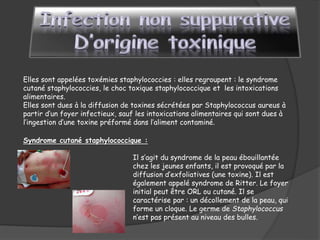
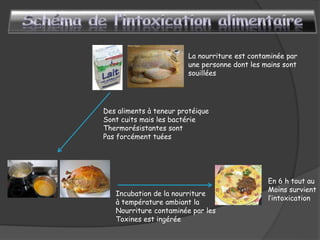
Le document traite du microorganisme Staphylococcus aureus, sa pathogénicité, et ses caractéristiques identifiables en laboratoire. Il explique les infections qu'il cause, telles que les infections suppuratives, les toxémies staphylococciques et les intoxications alimentaires, ainsi que les mesures préventives contre les infections nosocomiales. Enfin, il souligne l'importance de l'hygiène dans la prévention des infections liées à ce germe opportuniste.