Intégrer la présentation


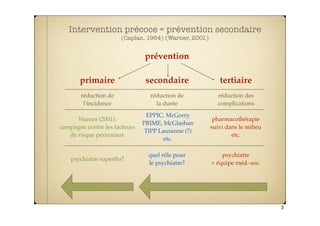




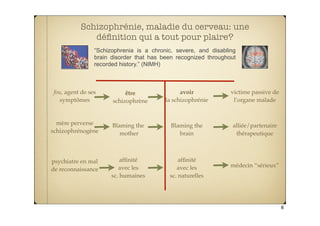
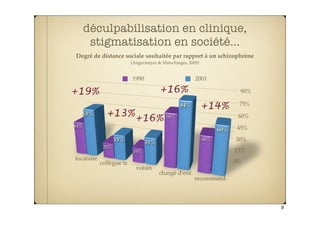


Le document examine la prévention et l'intervention précoce dans le traitement de la schizophrénie, en remettant en question la medicalisation et les biais de chronicité de la psychiatrie. Il souligne les défis théoriques et cliniques, notamment le manque de corrélations significatives entre les diagnostics et les symptômes. L'impact social du modèle biomédical et la stigmatisation associée à la schizophrénie sont également abordés, posant des questions sur l'utilisation éthique des connaissances psychopathologiques.










