Le document explore l'impact des technologies de l'information et de la communication (TIC) sur le secteur de la santé en France, en mettant en lumière les paradoxes entre l'engouement des patients pour ces outils et la réticence des professionnels de la santé à les adopter. Il aborde également les défis organisationnels et stratégiques liés à l'intégration des TIC dans les pratiques médicales et propose des recommandations pour une meilleure appropriation de ces technologies. Cette recherche vise à éclairer les enjeux sociétaux et professionnels liés à l'évolution numérique dans le domaine de la santé.






![Dans le langage courant, nous utilisons invariablement les termes « pratique » et
« utilisation ». Thevenot1, précise sur le terme « utilisation » que « nous emploierons le terme
[…] pour indiquer l’encadrement dans une action normale […], « l’utilisation relève du cadre
de l’ergonomie […]».Selon JOUËT2 « la « pratique » d’une technologie engloberait
l’ensemble des comportements, attitudes et représentations se rapportant directement à l’outil
[…] ». L’utilisation comprend donc une dimension plus fonctionnelle et technique : c’est la
confrontation entre un outil et un individu tandis que la pratique fait intervenir des
caractéristiques intrinsèques telles que les valeurs, les craintes, les stéréotypes, etc. mais aussi
l’idée d’une action plus « socialisée » c’est-à-dire intégrée dans des habitudes. Nous
retiendrons pour la recherche une définition prenant en compte les deux notions : un ensemble
d’actions routinières relatives à un outil, qui sont propres à des acteurs individuels ou collectifs.
Pour Le Marec3, l’« usage » est la résultante d’une expérimentation dans le temps de
l’outil par l’acteur : « l’individu est d’abord utilisateur d’un système. Plus il aura à utiliser ce
dernier de manière autonome, plus il devra mobiliser certaines compétences, aussi bien
techniques que cognitives. La maîtrise du dispositif technique lui donnera alors le statut
d’usagers ». Selon Breton et Proulx, l’usage est un « continuum » qui va de « l’adoption » à
« l’appropriation » qui comporte une dimension créative importante : « […] des possibilités de
détournements, de contournements, de ré-inventions ou même de participation directe des
usagers […]4». De Certeau évoquait des « bricolages », des ruses et des tactiques de l’usager
pour désigner cette créativité. Ainsi le concept d’ « usage » comprend une dimension
temporelle importante et ne constitue pas un élément figé mais « en construction ». Nous
retiendrons donc la définition suivante : une activité « personnalisée » relative à l’outil,
s’étalant dans le temps.
Le « dispositif » est investi de plusieurs significations selon les disciplines mais aussi
les domaines d’activités dans lesquels il s’intègre. Nous retrouvons toutefois une dimension
technique derrière ce concept qui selon Charlier et Peeters5 provient « principalement de
1
THEVENOT, L., « Essai sur les objets usuels. Propriétés, fonctions, usages », in Les objets dans l'action, Raison
pratique, n°4, 1993, p.85-111
2
JOUËT, J., « Usages et pratiques des nouveaux outils : aspects généraux », in Dictionnaire critique de la
communication / sous la dir. de L. SFEZ, Paris : PUF, 1993, p. 371- 376
3
LE MAREC, J., L’usage et ses modèles : quelques réflexions méthodologiques. Spirales [en ligne], 1er Oct.
2001, n°28, p 105-122.
4
BRETON, P., PROULX, S., L’explosion de la communication à l’aube du XXIè siècle. Paris : La Découverte,
2002, p.256
5
CHARLIER, P., PEETERS, H., « Contributions à une théorie du dispositif » in Le dispositif. Entre usage et
concept. /sous la dir. de JACQUINOT-CELAUNAY, G. et MONNOYER, L., Hermès, n° 25, Paris : CNRS, 1999
7](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-7-320.jpg)
![champs à vocation technique ». Demaizière1, concernant les dispositifs de formation, les définit
comme « un ensemble de moyens matériels et humains, correspondant à une forme de
socialisation particulière […] ». La définition se complexifie pour certains auteurs qui le
considèrent comme un élément médiateur de processus sociaux (Foucault) ou comme « lieu
social d’interaction et de coopération 2», porteur d’intentionnalité (Peraya), d’autres y voient
une autre façon de considérer le rapport à la technique (Jacquinot-Delaunay). Dans le cadre de
l’étude, nous utiliserons une définition plus restreinte à savoir un système technique structuré
répondant à des objectifs déterminés et intégré dans un environnement humain et non-humain.
Une problématique issue du terrain
Le contexte général de notre étude est celui de la santé publique en France, représentée
par les établissements hospitaliers publics (CHU, CHUR, HL, Centre de soins, CSSR…).
Toutefois, nous faisons également référence aux politiques européennes qui influencent
l’activité hospitalière publique française. Le contexte technologique que nous étudions est
également limité au pays.
En France, la santé est de façon générale, un secteur critique constamment en crise : il
manque d’infrastructures, de ressources humaines et fait face des restrictions budgétaires
importantes. Sa survie réside aujourd’hui dans sa compétitivité, l’offre de service qu’il propose
car la santé est considérée, depuis quelques années, comme un marché à part entière dont
certaines maladies sont plus « rentables » que d’autres. C’est dans un contexte d’inégalité et de
cloisonnement entre des centres hospitaliers ruraux, éparpillés, faisant face à un manque de
ressources matérielles et humaines et des hôpitaux d’envergure bénéficiant de spécialistes de
haut niveau qui se disent engorgés, que le gouvernement et l’Europe tentent de mettre en place
des directives de fusion, de communautarisation, et quelques fois de suppression pour optimiser
le secteur. C’est également en réponse à ces difficultés que l’Europe « milite » pour l’utilisation
des technologies, pouvant pallier aux pertes financières liées aux coûts de prise en charge des
malades dans les secteurs ruraux, à la « désertification » médicale dans certaines régions, au
manque de personnel médical qui s’accroit tous les ans, à la surcharge de travail des
spécialistes mal répartis sur le territoire, etc.
1
DEMAIZIERE, F., « Le dispositif, un incontournable du moment » [en ligne]. Alsic, Vol. 11, n° 2, 2008
2
PERAYA, D., « Internet, un nouveau dispositif de médiation des savoirs et des comportements ? », TECFA,
Université de Genève.
8](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-8-320.jpg)
![La plupart des responsables dirigeant considèrent la télémédecine1 et l’ « e-santé 2»
comme l’avenir du secteur hospitalier. Un phénomène d’engouement important s’est constitué
autour de ces concepts et de la nécessaire restructuration du secteur de la santé : des directives
ministérielles, des projets d’informatisation d’envergure, la naissance d’entreprises vouées au
développement de produits numériques pour la santé, des programmes de financement dédiés,
etc.
Un autre phénomène tout aussi fréquent, est la distorsion que nous observons entre cet
environnement dynamique, enthousiaste et le terrain. En effet, nous constatons que les
médecins et spécialistes restent relativement peu réceptifs à ce bouleversement. En effet, les
concepts de « télémédecine » et de « e-santé » sont peu compris car ils regroupent une diversité
d’applications. Ainsi, les personnes perçoivent difficilement les potentialités de ce type de
médecine et y voient davantage un surplus d’activité qu’une facilitation de leur travail
quotidien. De plus, les individus dénoncent une structure hospitalière rigide et complexe, des
médecins très attachés à leur prérogatives et à leurs habitudes, pour lesquels les propositions de
ce type constituent une menace et donc se développeront très difficilement.
À l’inverse, nous constatons que les patients ont davantage recours à des applications et
matériels technologiques de gestion de leur santé (suivi du diabète, télésurveillance à domicile,
consultation à distance, appareil de diagnostic, etc.) tandis que les médecins, en dehors de leur
activité professionnelle, sont relativement familiers aux dernières innovations technologiques
Cette utilisation personnelle et privée des technologies tend actuellement à se standardiser
auprès de l’ensemble des patients mais s’étend de plus en plus au sein des structures médico-
sociales de type maison de retraite médicalisées, centres de soins, etc. Les perspectives
d’expansion sont telles que les entreprises ciblent de plus en plus le patient et non plus le milieu
hospitalier. Cependant, l’utilisation de ces technologies de façon personnalisée demeure
intimement lié aux pratiques médicales du professionnel, car les médecins et spécialistes
continuent à jouer un rôle crucial dans la prise en charge de la santé et s’articulent d’ailleurs
avec le système technologique utilisé par le patient ou celui qu’ils utilisent personnellement.
1
« […] forme de pratique médicale à distance utilisant les technologies de l'information et de la communication. »
in article L. 6316-1, compte rendu du débat au sénat le 3 juin 2009. Disponible sur
http://www.senat.fr/seances/s200906/s20090603/s20090603017.html
2
Selon la Commission Européenne : « eHealth means Information and Communication Technologies tools and
services for health » in http://ec.europa.eu/information_society/activities/health/whatis_ehealth/index_en.htm.
STRIBEL, D. la traduit comme « l’application des technologies de l’information et de la communication (TIC) à
l’ensemble des activités en rapport avec la santé » in SILBER, D. « L’e-santé est-elle source d’économie ? », Les
Tribune de la santé, 2005, n°9, p.75.
9](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-9-320.jpg)











![les personnes âgées, etc. La prise en charge des soins est par exemple, de 100% pour les
Affectations de Longue Durée1 (ALD), l’Allocation Personnalisée à l’Autonomie (APA) pour
les personnes âgées peut s’élever jusqu’à 1189 euros mensuels selon leur niveau de handicap
(déterminé par une grille spécifique : AGGIR2). Un système de soins basé sur la solidarité et le
partage des dépenses fait face à un secteur de la santé de haut niveau qui coûte cher (3 171
euros par habitant en 20073). La prise en charge « universelle » des soins constituent une
problématique majeure en France car elles représentent 96,4% (2003) des dépenses de santé et
accusent un déficit d’environ 11,4 milliards d’euros4 en 2010. La réforme en 2004 de
l’Assurance Maladie met fin à la liberté de chaque citoyen de consulter le spécialiste de son
choix et de bénéficier d’un nombre illimité de consultations et ainsi limite les dépenses de soins
grâce à la mise en place d’un « parcours de soin » déterminé et d’un ticket modérateur
obligatoire à payer. Mais le « trou » budgétaire persiste encore.
Ainsi le premier paradoxe que nous relevons réside dans le fait que la santé est, de façon
générale, un domaine coûteux puisqu’il est de haut niveau, qu’il nécessite une expertise
certaine, des infrastructures importantes, une équipe scientifique onéreuse, etc. mais il coexiste
avec une vision sociale, héritée d’une lutte ouvrière pour l’égalité et l’équité, qui privilégie
l’accès « universel » aux soins. Ce « dilemme » coûte excessivement cher au gouvernement qui
obéit toutefois aux principes qui régissent son système, à savoir l’égalité et la lutte contre
l’exclusion. Nous notons donc un secteur avec une technicité et une expertise coûteuses qui
doit être accessible à la majorité des personnes non seulement en termes de prix mais aussi de
connaissances. La commission européenne énonçait5 en 2004 : « l’augmentation du niveau
d’exigence des citoyens, qui veulent bénéficier des meilleurs soins possibles et, en même temps,
voir diminuer les inégalités en matière d’accès à des soins de santé de qualité ». La
technologie est présentée à la fois comme le moyen de réduire ce décalage mais constitue aussi
le principal élément responsable de ces coûts : en effet, la qualité du plateau technique justifie
souvent les tarifications mais aussi le « prestige » de l’hôpital. Un paradoxe poussé à l’extrême
car pour réaliser les économies, les établissements doivent « rentabiliser » ces outils en les
1
Les ALD concernent les pathologies nécessitant une prise en charge en continu (voire à vie) du patient (maladie
d’Alzheimer, cancer, etc.). Elles peuvent être assurées en hôpital ou au domicile avec une coordination de l’équipe
médicale.
2
La grille Autonomie Gérontologique Groupe Iso-Ressources détermine des niveaux de handicap appelé GIR (1 à
6) permettant de déterminer l’aide financière attribué à l’individu. L’aide est variable selon les ressources de la
personne, qui est redevable d’une cotisation.
3
http://www.insee.fr/fr/themes/tableau.asp?reg_id=98&ref_id=CMPTEF06312
4
http://www.latribune.fr/actualites/economie/france/20100928trib000553546/securite-sociale-un-deficit-de-214-
milliards-d-euros-attendu-en-2011.html
5
JOCTEUR MONROZIER, X., Analyses TIC et santé.[en ligne]
21](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-21-320.jpg)

![citoyens, du moins pour le secteur public. En 20091, il y a 174 spécialistes et 165
omnipraticiens pour 100 000 habitants, les perspectives2 sur le nombre de médecins tendent à la
baisse jusqu’en 2025 avant de se stabiliser en 2030, la plus importante baisse concernera les
spécialités médicales qui passeront de 54 453 (2015) à 50 595. La densité3 de médecin sera
également fortement réduite entre 2005 et 2025 atteignant les 283 médecins pour 100 000
habitants. L’État doit faire face à deux impératifs : une évolution de santé des citoyens qui
nécessite davantage de prise en charge (vieillissement de la population) et à la fois un système
de prise en charge inefficace. Devant l’impossibilité qu’elle fasse recette (surtout sur le
principe), la mission de santé doit faire des économies.
Ainsi ce deuxième paradoxe réside dans le fait que la santé est représentée comme un
domaine « vital », basé sur la solidarité et l’altruisme sur lequel il semble inconcevable de
« faire des économies » mais aussi de « faire recette ». Un domaine sacralisé par sa nature
même qui pourtant est l’un des plus stigmatisé dans son fonctionnement : constamment
réformé, « gouffre » budgétaire important, stigmatisé par les professionnels de santé et les
citoyens pour ses conditions de « vie ». Les valeurs autour de l’hôpital service-public :
l’accessibilité, l’accueil, la solidarité mais aussi autour de la santé : « bien-être physique,
mental et social 4» se situent à l’opposé d’un système organisationnel coûteux, en crise et jugé
« éloigné » de ces préoccupations. Les TIC sont encore une fois présentées comme un élément
régulateur pouvant solutionner la pénibilité au travail, le manque de personnel, l’engorgement
des urgences, le stress, etc. Cependant elles ont un coût et nécessite un investissement, elles
rentrent ainsi dans une autre logique économique mais surtout elles sont souvent mal perçues
par les acteurs, qui considèrent que l’ajout de technique ne répond pas aux véritables
problèmes.
2.3. Une dynamique de réforme permanente face à une organisation
rigide
Nous constatons que la loi HPST ainsi que les structures administratives garantes de son
application se trouvent dans un contexte d’innovation, de changement fort initié par le
gouvernement, créant ainsi une certaine dynamique dans le secteur de la santé : colloques,
salons, etc. Certains établissements ont déjà présenté publiquement de nouveaux projets dans le
1
http://www.insee.fr/fr/themes/tableau.asp?reg_id=0&ref_id=NATTEF06102
2
http://www.insee.fr/fr/themes/tableau.asp?reg_id=0&ref_id=NATTEF06104
3
DRESS. La démographie médicale à l’horizon 2025 : une actualisation des projections au niveau national [en
ligne] in Études et Résultats, n° 352, nov. 2004
4
Définition de l’OMS
23](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-23-320.jpg)


![de la santé la présente comme une « voie » inévitable vers laquelle se tourner, une sorte de
moyen efficace dans un contexte de « crise » et de difficulté car le message essentiel est
d’abord la réforme de la santé. Ainsi, l’enthousiasme existant porte moins sur l’introduction de
technologie que sur l’idée de réforme complète de la santé. Nous assistons davantage à un
discours d’escorte porteur d’un nouveau cadre de travail que d’une révolution par l’innovation,
du moins au niveau des responsables politiques. Ces-derniers proposent des mesures
législatives ce qui connote davantage l’idée de normes et de standards et le discours est
essentiellement porté par des institutions (le Ministère, les ARS, etc). Cependant, nous relevons
le paradoxe cité par Cuban qui consiste à retrouver du côté des acteurs de terrain un
engouement moins important voire même des critiques dans notre cas. Le « désenchantement »
n’est pas lié aux technologies proprement dites mais à l’ensemble des mesures prises. Certaines
modalités de la réforme, dont le recours aux TIC, sont difficilement acceptées par les acteurs
du terrain qui estiment que d’autres mesures seraient plus adaptées.
Un paradoxe important est à souligner au niveau des idéologies véhiculées par ces
discours d’escorte. La réforme de la santé prône la collaboration, le partage mais aussi et
surtout la rationalisation de l’hôpital en exploitant, entre autres, les TIC. Ces idéologies existent
au travers des directives, des actions et des lois décidées. Mais nous constatons un
environnement médical cloisonné où une relation de compétition est omniprésente. En effet, les
discours des dirigeants prônent aussi la compétitivité de chaque centre hospitalier qui doivent
optimiser le rendement et les dépenses (T2A, PMSI, SROS,etc.) au risque de voir son budget
réduit. Notons également l’existence d’une sorte de « culture» identitaire entretenue par les
médecins, qui cloisonne les différents statuts : « les médecins ne parlent qu’aux médecins 1», la
mésentente entre infirmier et médecin, la légitimation du statut d’aide-soignant, etc. Les
différences entre les spécificités des formations mais aussi l’organisation en bureaucratie
professionnelle de l’hôpital contribuent également à nourrir ce clivage : les médecins ont peu
de visibilité sur l’aspect économique, les directeurs n’ont pas souvent de connaissances
médicales, forte spécialisation horizontale et séparation entre professionnels et non
professionnels (i.e médecins / administratifs / patients). Dans un tel contexte, les acteurs
perçoivent difficilement la possibilité d’inter-communiquer. Nous remarquons l’existence
d’alliance et de coopération2 entre les spécialistes qui demeurent, cependant, souvent
indépendants des autres.
1
Extrait d’un entretien avec une responsable d’association TIC et santé
2
MOATTY, F., GHEORGHIU, M., Les conditions du travail en équipe.[en ligne]
26](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-26-320.jpg)



![déployer un SI patient commun et ultra-complet prenant en charge toutes les informations
médicales et administrative du malade. Le CHU de Toulouse lance en mai 2010 un système
d’admission en ligne pour une consultation ou une hospitalisation afin de faciliter les
démarches des patients (projet « e-hop »). Elle est disponible via Internet.
Les projets autour du DMP (Dossier Médical Patient) sont les plus souvent mentionnés
dans les hôpitaux, mais malgré l’adhésion générale : 25 pays sur 32 selon le rapport eHealth
European Research Area1 en 2007 et 85%2 du grand public et des médecins européens sont
« très favorables », sa mise en place effective est encore inexistante. À l’origine, une
proposition de restructuration du système d’informations au sein des établissements afin
d’améliorer la coordination des soins, l’outil servira dans l’échange entre les spécialistes, les
disciplines ou les établissements. Cependant, il existe déjà une multitude de dossier informatisé
(Dossier Patient d’Etablissement3) concernant le patient dans les hôpitaux, l’Organisation
Internationale de Normalisation distingue par ailleurs trois types : le dossier partagé, le dossier
non-partagé et le dossier pour des soins coordonnés. Les projets de dossier patient sont donc
spécifiques à chaque hôpital ou chaque région, réalisés par différents prestataires et doivent être
compatibles avec le DMP, unique et national, qui sera défini par l’ASIP. Les projets
technologiques actuels portent donc sur l’interopérabilité, la normalisation et la standardisation,
l’hébergement de données, la sécurisation et la confidentialité. Mais les établissements de santé
(934) participent uniquement à des expérimentations (juin à décembre 2006) de compatibilité
ou de rajout de fonctionnalités avec les dossiers informatisés qu’ils possèdent déjà puisque
l’essentiel de ce travail est mené par l’ASIP et les industriels. L’agence a publié depuis le
lancement du DMP des cahiers des charges (dont le plus récent est le DMP-Comptabilité en
novembre 2010) à destination des entreprises. La réalisation du premier prototype de DMP a
été attribuée en 2009 aux groupes ATOS Origin et LA POSTE.
3.2 La télémédecine
Déjà mentionnée dans la version de la loi HPST de 2009, la notion est officiellement
abordée en 2010 par l’article R. 6316-1 (décret no 2010-1229 du 19 octobre 2010). Définie
comme : « les actes médicaux, réalisés à distance, au moyen d’un dispositif utilisant les
1
http://www.iris-europe.eu/spip.php?article3481
2
http://www.ipsos.fr/CanalIpsos/articles/2336.asp
3
Terme utilisé par la Mission d’Appui à l’Investissement National Hospitalier pour qualifier les dossiers
informatisés existant dans les établissements.
4
Mission d’Appui à l’Investissement National Hospitalier (MAINH). Le DMP à l’usage. Entre expérimentation et
généralisation. [en ligne]. Le cahier de la MAINH, juin 2007
30](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-30-320.jpg)
![technologies de l’information et de la communication1 », la télémédecine regroupe quatre
volets : la téléconsultation, la télé-expertise, la télésurveillance et la téléassistance médicale.
La téléconsultation consiste à « permettre à un professionnel médical de donner une
consultation à distance à un patient. ». La télé-expertise vise à « permettre à un professionnel
médical de solliciter à distance l’avis d’un ou de plusieurs professionnels médicaux ». La
télésurveillance permet « à un professionnel médical d’interpréter à distance les données
nécessaires au suivi médical d’un patient et, le cas échéant, de prendre des décisions relatives
à la prise en charge de ce patient. ». La téléassistance médicale consiste à « permettre à un
professionnel médical d’assister à distance un autre professionnel de santé au cours de la
réalisation d’un acte ». La pratique de la télémédecine doit faire l’objet d’un contrat déterminé
(avec l’ARS, dans le cadre d’un programme national ou dans le cadre d’un programme de
l’établissement) et sera financé par un système de dotation budgétaire nationale au sein de
l’Assurance Maladie (art. L162-22-13 et L 221-1-1) avec une tarification de l’acte arrêtée par
un représentant de l’Etat (art. L 314.1 et 314.2).
Un engouement important existe actuellement autour des projets technologiques de
télémédecine et principalement sur la télésurveillance et la téléassistance médicale. Celui-ci est
engendré par les perspectives alarmistes de l’évolution de l’état de santé de la population
(vieillissement, allongement de la durée de vie et augmentation des maladies chroniques) et en
arrière-plan les coûts importants que cela générerait2. Les discours actuels s’accordent sur la
nécessité de développer ces activités puisque la France compterait 20,1%3 de plus de 65 ans en
2020, c’est-à-dire 2 personnes sur 10. Les ARS (Agences Régionales de Santé) sont chargées
de proposer un « plan télémédecine » durant l’année 2011, la Direction Générale de l’Offre de
Soins (DGOS) prépare un « plan triennal de déploiement national de la télémédecine 4» à cette
même période tandis qu’un appel à projet de l’ASIP pour financer les expérimentations (60
millions d’euros) a été lancé en octobre 2010 (« Télémédecine 1 »).
Cependant, même si le cadre juridique n’est précisé qu’en 2010, de nombreuses
expérimentations ont déjà été effectuées par les établissements. Celles-ci sont très diversifiées
car il existe une offre disparate. Au niveau des dispositifs existant, s’appuyant sur des
1
JO n° 245 du 21 octobre 2010
2
Le discours présidentiel du 16 novembre 2010 met l’accent sur la dépendance et notamment sur un système de
prise en charge optimisé.
3
ROBERT –BOBEE., I., Projection de population pour la France métropolitaine à l’horizon 2050. Insee [en
ligne]
4
Le DGOS prépare un plan national de déploiement de la télémédecine. Disponible sur
http://www.ticsante.com/show.php?page=story&id=801&story=801
31](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-31-320.jpg)
![technologies très différentes (informatiques, électronique, cinétique, mécanique, etc.), parfois
combinées et ne correspondant pas exactement aux définitions du décret. Au niveau du public
concerné : à la fois les établissements de santé, mais aussi les particuliers. De plus, les
initiatives sont spécifiques à chaque établissement, voire à chaque chef de service hospitalier.
Encore une fois, il est difficile de dresser un panorama complet des projets, toutefois, nous
avons pu identifier une tendance générale qui porte sur le suivi des pathologies chroniques
comme l’insuffisance cardiaque, le diabète ou les maladies cardio-vasculaires, chez les
personnes âgées et qui évolue de plus en plus vers la prise en charge à domicile ou par le
patient lui-même. En effet, en 2009, 60%1 des personnes âgées vivent à domicile. Les
établissements de santé soit, élaborent un projet global, cherchent un financement et des
partenaires industriels et scientifiques (cas de Télégéria en 2006) soit ils sont abordés
directement par des entreprises qui leur proposent un dispositif : cas de Diabeo (Voluntis),
Gluconet (Altivis), IntelHealthGuide (IBM),etc.
Les projets de télésurveillance sont en fort développement étant donné les maladies
chroniques et l’augmentation des personnes âgées. Cette pratique peut faire intervenir la
vidéoconférence et certaine fois la téléconsultation ou de téléassistance (Télégéria permet par
exemple des actes de kinésithérapie à distance). Toutefois, peu d’hôpitaux français investissent
dans un équipement « lourd » (moniteur, réseau informatique, etc.)
Si les médecins exploitent davantage les dispositifs de télésurveillance, c’est aussi du au
fait que les particuliers sont de plus en plus équipés de technologies diverses (appareil de prise
de sang, appareil de suivi du taux de glycémie, capteurs corporel, etc.) qui ont pour objectif
final de suivre leur état de santé et d’en informer le spécialiste. Il s’agit d’un autre secteur qui
se développe considérablement en France. Il concerne essentiellement les centres
pluridisciplinaires ou médico-sociaux de types Etablissement Hospitalier pour Personnes Agées
Dépendantes (EPHAD), maison de retraite médicalisée, Centre de Soins de Suite et de
Réadaptation (CSSR) mais surtout les particuliers à domicile. Il existe actuellement une
multitude de dispositifs de télésurveillance pour l’habitat et l’individu, ceux relevant de la
domotique : l’éclairage antichute, les distributeurs de pilule, les capteurs antichute, les capteurs
de mesure de la qualité de l’air, etc. ; les appareils de santé portatifs : boitier de prise de
glycémie, ECG, le collier ou bracelet alarme, les vêtements communicants pour les appels
d’urgence, le matelas de prévention des escarres, etc. ; et les applications logicielles spécifiques
1
Rapport Rosso-Debord, Assemblée Nationale, juin 2010. [en ligne]
32](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-32-320.jpg)
![(disponibles sur les téléphones portables, les ordinateurs, etc.): rappel de prise de médicament,
avec indications de régime alimentaire, communiquant avec les boitiers médicaux pour envoyer
les données auprès du spécialiste, etc.
La téléconsultation vient récemment d’être présentée par les politiques comme la
pratique médicale de demain : « Les premières téléconsultations auront lieu au début 2011 »
affirmait Roselyne Bachelot, Ministre de la Santé et des Sports. Elle est très rare en France
(l’Hopital Européen Pompidou a expérimenté un projet) quasiment nulle en Europe (6% en
2008) et suscite encore une certaine méfiance de la part des professionnels. De nombreux
médecins sont réticents vis-à-vis de cette pratique car pour eux « ça ne remplacera absolument
pas la consultation » car « ce système ne permet aucun diagnostic1 ». En effet, la consultation
telle que réalisée dans les cabinets médicaux suppose nécessairement une phase d’examen
clinique avant de permettre le diagnostic.
3.3 L’information médicale.
Sans faire l’objet d’un projet à part entière, ce champ fait partie de la politique globale
de la loi HPST et du plan « Hôpital 2012 ». En effet, ces directives incitent à améliorer le
partage et la circulation de l’information entre les différents acteurs de la santé
(patients/personnels de santé/administration). Neelie Kroes2, vice-présidente de la CE et
Commissaire responsable de l’Agenda numérique pour l’Europe, propose un système de santé
basé sur « l’information et les patients » qui devrait « canaliser cet enthousiasme pour
l’information » ainsi les « citoyens peuvent mieux contrôler leur santé ».
Afin de comprendre l’état des projets actuels, il est important de souligner la distinction
établie par H. Romeyer3 entre « l’information médicale » et « l’information de santé ». Cet
auteur affirme qu’avec Internet et le contexte de rationalisation de la santé, les discours et
les informations ont dépassé le cadre médical, les « instances de production et de diffusion » se
sont multipliées et l’offre informationnelle est actuellement disparate. Romeyer distingue ainsi
« l’information médicale », « […] produite par les des spécialistes et répondant aux critères et
au fonctionnement de l’information publique scientifique » et « l’information de santé » : « une
nouvelle catégorie d’information, à destination du grand public, diffusée sur Internet. » qui
« voit sa production échapper aussi bien au secteur médical qu’à l’État ».
1
Extrait en ligne entretien du dr. Claude LEICHER, président du syndicat des médecins généralistes (MG France)
Disponible sur http://www.portailtelesante.org/article.php?sid=5605&thold=0
2
CATEL. Le défi de la télémédecine en Europe.[en ligne] Les Dossiers Européens. N°20. Juillet 2010
3
ROMEYER, H. TIC et santé : entre information médicale et information de santé.[en ligne]. TIC&Société, Vol 2,
n°1, 2008
33](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-33-320.jpg)
![Nous assistons depuis longtemps à la diffusion massive d’information de la part des
institutions publiques, qui selon Romeyer, « s’inscrit dans une stratégie d’ouverture de
l’administration aux citoyens » mais aussi d’une « réorganisation de l’administration »
(Ollivier-Yaniv, in Olivesi, 2006 : 100). Dans le domaine de la santé, l’information
professionnelle est extrêmement réglementée (codage des actes médicaux, SROS, PMSI, CPS,
etc.) tandis que l’information grand-public reste peu encadrée. Romeyer énonce que par son
caractère historiquement public, la santé et par conséquent l’information sur celle-ci, doit être
publique et ainsi répondre à deux critères : s’inscrire dans les « modalités de fonctionnement
des politiques publiques » et « répondre aux critères […] d’évaluation et de diffusion de la
communauté scientifique avant de s’adresser au grand public ». Cet impératif est
complètement bousculé par un « mouvement complexe de publicisation » ainsi la « production
d’information de santé n’est plus l’apanage du secteur médical, ni du secteur public (État),
comme cela était le cas traditionnellement. ».
En 2008, Romeyer soulignait déjà la diversité des producteurs d’informations dont de
plus en plus les patients, les associations mais aussi les industriels (pharmacie, opérateur de
télécommunication, assureurs, entreprises de développement web, etc.). L’auteur parlait de
« mouvement de privatisation ». Ce type de projet continue largement actuellement avec un
pouvoir de plus en plus décisif des associations de malades dans les politiques publiques.
L’auteur aborde aussi un phénomène qui se développe de plus en plus : l’information issue des
opérateurs privés et industriels. Si auparavant il s’agissait essentiellement de diffusion de
connaissances complémentaires ou relatives à leur secteur d’activité, aujourd’hui de plus en
plus d’entreprise investissent Internet pour fournir une information de type médical : prise de
données de santé en ligne, consultation de ses données de santé, enrichir son dossier patient,
etc. La plupart des entreprises lancées dans les TIC et santé, développent des plateformes sur
Internet permettant non seulement d’utiliser leurs dispositifs médicaux mais aussi de gérer les
informations qui en sont issues. L’information de santé, telle que définie par Romeyer, est donc
aujourd’hui un secteur en plein développement.
L’auteur estime que l’information médicale traditionnelle est «un modèle […] mis en
difficulté » car il est « contourné » par les autres formes de pratiques informationnelles. Il est
vrai qu’aujourd’hui l’information scientifique médicale reste cloisonnée aux établissements de
santé et peu accessible au grand-public. Le « contournement » de la sphère médicale à travers
le recours à des informations de santé issues de forums, de blogs d’association, etc. est
également une réalité. Toutefois, nous constatons une participation plus importante de l’État
34](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-34-320.jpg)

![II. Une redéfinition des pratiques médicales par les pratiques
privées numériques
A. Les pratiques numériques individuelles en santé
Nous avons pu observer différents projets technologiques actuellement en cours dans le
secteur de la santé. Certains d’entre eux ont pris davantage d’importance par rapport aux autres
(en termes de médiatisation, de financement, de diffusion auprès des acteurs, etc.) et constituent
en quelques sorte, la « tendance » technologique du milieu hospitalier. Toutefois, ils ne
témoignent pas nécessairement des pratiques effectives sur le terrain. Il existe souvent un
décalage entre les pratiques attendues et celles qui existent réellement au niveau de chaque
acteur.
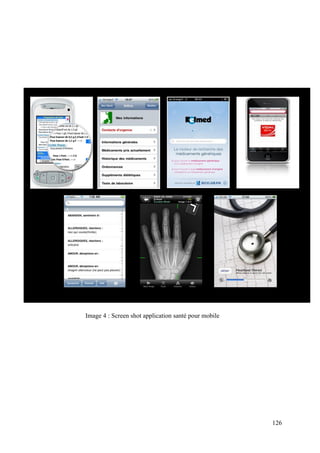
A.1. Le smartphone devient un outil de santé
L’utilisation du téléphone ou du fax est une pratique courante dans le cadre d’une
activité médicale : consultation, expertise à distance, etc. Mais grâce au développement des
supports mobiles, ces pratiques sont de plus en plus poussées et s’étendent vers le grand public.
Leur capacité de stockage, leur interopérabilité avec les autres supports et logiciels, leur
connectivité au réseau Internet, etc. ont transformé ces outils en véritable terminaux
opérationnels. La téléradiologie, c’est-à-dire la consultation et la transmission d’images
radiologiques, la visioconférence (pour expertise), la télésurveillance sont aujourd’hui des
activités supportées par les outils mobiles tels que les smartphones ou agendas électroniques.
Ainsi certains médecins utilisent les smartphones pour photographier des images radiologiques,
une plaie, saisir des données et les envoyer à un confrère immédiatement grâce à la connexion
Internet, etc. mais ce sont souvent des actions ponctuelles qui se situent hors du cadre d’une
consultation classique (dans le cas d’un patient qui appelle d’urgence par exemple, lors de la
visite d’un malade, etc.).
Dans un cadre plus réglementaire, nous constatons que les professionnels ont souvent
recours aux téléphones portables pour faire de la télésurveillance, l’appareil recevant les alertes
de suivi du patient. Mais le support permet aussi une multitude de pratiques médicales à travers
diverses applications logicielles1 de plus en plus professionnelles (disponibles majoritairement
sur l’Iphone [250 000] et les téléphones Android [30 000]) : base de données médicales,
1
http://www.medicalpocketpc.com , http://www.imedicalapps.com, http://www.applicationiphone.com
36](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-36-320.jpg)
![consultation d’imagerie médicale, aide au diagnostic, prescription assistée, gestes de secours,
gestion d’informations du patient, calcul, consultation de courbes, etc. Auparavant, ces
applications appelées aussi « widgets », contraction de « window » et « gadget », étaient
essentiellement destinés au grand-public sur des thèmes pratiques : météo, taux de change, bloc
note, info trafic routier etc. Grâce aux progrès des supports, il existe aujourd’hui des capteurs
de santé reliés par bluetooth aux téléphones permettant ainsi aux professionnels la réalisation
de certains actes ou le monitoring à distance : sonde USB1, lentille de vue2, etc.
Le smartphone devient également un véritable outil de santé3 pour le patient, il lui
permet de prendre en main sa santé en proposant des applications simplifiées mais pouvant
apporter des éléments médicaux importants : suivi du diabète, détection de chute,
géolocalisation pour les personnes en perte d’autonomie, informations de santé concernant les
voyages, gestion de sa pharmacie personnelle, etc. La plupart des applications ont une interface
web d’utilisation ou de stockage de données.
L’utilisation des terminaux mobiles pour la santé tend à se développer : avec un taux
d’équipement en téléphonie mobile de 91% (dont 21% de smartphone), une étude4 récente
révèle que 48% des individus se connectent à Internet avec leur téléphone et 13,8% ont déjà
téléchargé une application. Ce chiffre augmente à 64,7% chez les utilisateurs de smartphone.
A.2. Internet comme nouvel espace médical
Internet a largement contribué à modifier le rapport d’information entre les acteurs de la
santé puisqu’il a permis de vulgariser les données et en quelque sorte, de donner la possibilité à
l’individu de prendre en main sa santé. Actuellement, on parle de Santé 2.0 en référence à
l’évolution du rapport à Internet, devenu plus collaboratif et plus actif. Il existe actuellement
près de 9005 sites de santé certifiés par le HON (Health On the Net) et la HAS (Haute Autorité
de Santé) mais un nombre plus important de sites relatifs à la santé, gérés ou non par des
professionnels, existe également. Si une grande partie des établissements de santé disposent
d’un site Internet (statique et servant essentiellement à afficher les informations pratiques),
aujourd’hui quelques médecins disposent d’un blog ou d’un site personnel où ils discutent
directement avec les internautes. Des entreprises se sont même spécialisées dans leur
1
http://news.wustl.edu/news/Pages/13928.aspx
2
http://www.atelier.net/articles/tests-de-vue-seffectuent-mobile
3
Proxima mobile est un portail public français consacré aux applications et services gratuits sur mobiles destinés
aux usagers. www.proximamobile.fr
4
Etude AFMM réalisée par Médiamétrie au deuxième trimestre 2010. [en ligne]
5
http://www.hon.ch/HONcode/Webmasters/visitor_safeUse3_f.html
37](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-37-320.jpg)
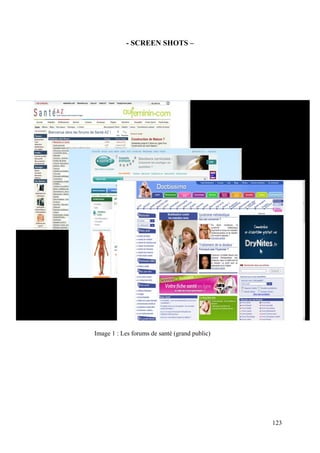
![construction (Basil Stratégie, Web-médecin.fr, Axense). Certains sites conseillent directement
des patients potentiels qui posent des questions en ligne (Docteurclic.com, Medecindirect.fr,
jeconsulteunpsy.fr, etc.), il existe même des « permanences » de docteurs. Parallèlement à cela
il existe des sites plus généralistes1 qui regroupent divers professionnels et traitent de
différentes thématiques dans le volet santé. Ces derniers connaissent un succès important de la
part des internautes et certains atteignent un niveau d’expertise important : Doctissimo.fr
(groupe Lagardère) est par exemple certifié par le HON code et la HAS, passeportsante.net,
esante.fr, medisite.fr, etc.
92%2 des internautes Français se connectent sur Internet quotidiennement dont 49%3
pour accéder à des informations de santé. Toutefois, en tête de liste4 des sites web santé les plus
consulté par les individus se trouvent les plateformes tenus par les médecins, les sites
spécialisés en santé ou les laboratoires pharmaceutiques et les associations de patients.
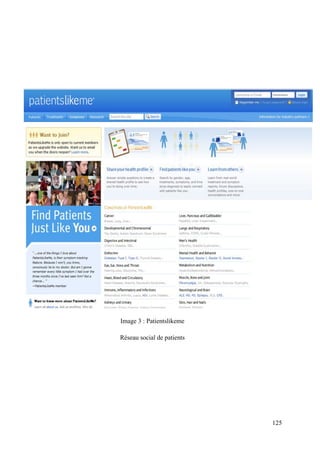
Les réseaux sociaux font également partie du concept de « Santé 2.0 ». 77% des français
sont membres d’un réseau social en 20105 et cette plateforme est utilisée pour mener des
campagnes de santé d’envergure (lutte contre le sida, le cancer) et faire intervenir les individus
(vote, relais d’information, donner son avis sur une maladie, etc.). Nous relevons également
une pratique individuelle importante des médecins sur les forums (Doctissimo) ou réseaux
sociaux spécialisés (Namesake, Twitter, etc.). Ces plateformes sont également largement
utilisées par des associations de patients. Par contre les établissements médicaux en général
investissent peu cet outil : 4%6 ont consacré un budget spécifique à cette activité.
A.3. Internet devient un autre « expert » médical
La recherche d’information de santé sur Internet devient une pratique de plus en plus
courante au niveau des patients, elle est effectuée7 à 70% en dehors d’une consultation, à 18%
après celle-ci et à 10% avant. Selon une étude8, elle sert, après les consultations, à compléter les
données (33%) et à « poser de meilleures questions » (23%) ou à mieux comprendre le
diagnostic (21%) si elle est effectuée avant. Cette pratique numérique vise à essentiellement à
obtenir davantage d’information sur une maladie, des problèmes de santé, des symptômes ou
1
Une liste non exhaustive est proposée sur http://www.sesoigner.com/sante-en-general-p1-66.html
2
Etude TNS Sofres, Octobre 2010 [en ligne]
3
Etude Médiascope (EIAA/SRI), décembre 2008 [en ligne]
4
Sondage réalisé par Substance Active pour Pharmaceutique, mars 2010. [en ligne]
5
Etude IFOP 2010 « Les réseaux sociaux en France ». [en ligne]
6
Etude groupe Régus 2010. [en ligne]
7
Idem.
8
Etude GFK 2010 « Web 2.0 : Ces français qui surfent sur la santé ». [en ligne]
38](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-38-320.jpg)
![des méthodes pratiques d’entretien de la santé. 65% des patients n’informent pas leur médecin
de leur démarche de recherche d’information lors des consultations.
Chez les professionnels de santé, une enquête IPSOS1 révèle une utilisation
professionnelle d’Internet essentiellement tournée vers la recherche d’information sur les
spécialités (74%) ou l’enrichissement du diagnostic (72%) et un faible recours aux technologies
pour communiquer et échanger avec les patients (7%) qui toutefois est envisagé à la hausse
dans les années à venir.
A.4. Des pratiques en recherche de légitimité
Que ce soit l’utilisation d’Internet ou des technologies mobiles pour gérer sa santé, ces
pratiques numériques sont encore mitigées du point de vue des professionnels de santé mais
aussi des patients.
Les pratiques d’informations sur Internet n’occultent pas la rencontre directe avec le
médecin, car de nombreux français restent attachées au statut de la source : en effet, 86%2 des
internautes français préfèrent s’informer auprès de leur médecin, 64% sur Internet ou auprès de
leurs proches, 63% auprès de leurs pharmaciens et 55% auprès des médias télévisés.
Paradoxalement, Internet n’est jugé fiable que par 17% des sondés, derrière le médecin (90%)
et le pharmacien (40%)3. Chez le médecin, malgré un taux d’accès au réseau Internet de 73%
dépassant la moyenne européenne (66%), l’exploitation de cet outil pour un usage
professionnel est encore faible. La France a peu développé les pratiques d’échanges
électroniques des données des patients puisque seulement 5% des médecins transfèrent les
données via les réseaux spécialisés auprès d’autres professionnels alors que 33% d’entre eux
reçoivent numériquement les résultats de laboratoires. La messagerie électronique ou la prise
de rendez-vous par Internet sont peu exploitées : en 2000, 52%4 des médecins libéraux
affirmaient un usage « modeste et hebdomadaire » de la messagerie tandis que 46%5 (2009) des
médecins gèrent eux-mêmes les prises de rendez-vous et ce par l’intermédiaire d’une autre
personne (secrétaire, conjoint) ou par téléphone. Les médecins justifient le faible recours aux
rendez-vous par internet par l’ « inadaptation » des patients pour gérer les rendez-vous et la
1
Etude IPSOS 2003. Perception et usage des NTIC dans la santé, en France et en Europe. [en ligne]
2
Etude IPSOS mai 2010. Internet ne remplacera pas le médecin. [en ligne]
3
Etude IPSOS avril 2010. Les conséquences de l’usage d’Internet sur les relations patients-médecins. [en ligne]
4
http://www.medcost.fr/html/chiffres_sante/informatisation/utilise_mail.htm
5
MANTEAU, T., Nouvelles technologies d’informations et de communications en soin primaire : la prise de
rendez-vous par Internet. [en ligne]Thèse pour le diplôme d’État de docteur en Médecine, Université de Lille, mai
2009.
39](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-39-320.jpg)
![dégradation des relations médecins-patients, cependant, 73% des patients sont favorables à cet
outil et 80% ont en déjà une utilisation familière. 8 patients sur 10 estiment même qu’il ne
modifierait pas leur relation avec le médecin. Pourtant, les échanges entre professionnels de
santé et avec les patients continuent à s’appuyer sur les outils « traditionnels » : téléphone, fax.
La télémédecine (exploitée par les smartphones) reste encore mal perçue par les
médecins, notamment la téléconsultation. Les principales craintes portent sur la sécurité des
données transmises via Internet, la fiabilité des diagnostics lors des téléconsultations, la
transformation de la relation médecin-patient et le mode de rémunération de cet « acte »
médical. L’ensemble des Français est également sceptique vis-à-vis de la télémédecine : 70%1
d’entre eux « ne l’envisagent pas du tout ».
B. Une nouvelle conception de la santé ?
B.1. Une autre forme de l’offre technologique en santé
L’évolution des pratiques numériques et des projets dans le domaine de la santé nous
révèle également une transformation de l’offre technologique en elle-même.
La technologie en santé peut adopter deux formes différentes : d’une part, un matériel
de pointe permettant la réalisation d’un geste technique médical et d’autre part, un outil de
communication, de gestion, de management, d’information appuyant les activités « non-
techniques » du médecin. Nous établissons un parallèle entre cette distinction et la typologie
informatique « hardware-software » que nous pouvons considérer comme des marchés
industriels distincts. Le « hardware », regrouperait les techniques, les composantes qui
serviraient au premier type de technologie. Le « software » c’est-à-dire les logiciels, les
applications, etc. seraient davantage utilisés pour le second type d’outil TIC.
Les pratiques numériques actuelles dans la santé nous démontrent que le « software » se
développe largement mais surtout qu’il est passé d’un logiciel administratif ou de gestion de
patient vers une application de plus en plus « médicale » et individualisée. En effet, nous avons
constaté que les applications servent à aider le médecin à établir un diagnostic, à réaliser des
gestes médicaux (l’Istethoscope sur Iphone permet de saisir les pulsations), à consulter les
images médicales, à simuler une opération (serious game dans l’enseignement médical). Mais
1
Sondage Viavoice pour le groupe Pasteur mutualité, 2010. [en ligne]
40](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-40-320.jpg)

![dire que les TIC participent à un « brouillage des frontières »1. Pour De Coninck, « l’usage des
TIC paraît […] accentuer une guerre des frontières […] ». Les études affirment, toutefois, que
le clivage privé / professionnel n’est pas essentiellement induit par les technologies mais se
pose dans l’évolution de la société elle-même. La séparation de la vie familiale et de la vie
professionnelle est liée aux différentes formes d’organisation de la société et de l’industrie :
industrialisation, automatisation, télétravail, mobilité, réseaux sociaux, etc. Les TIC, plus
précisément, contribuent à un « élargissement des espaces de référence » et à un
« raccourcissement des temps pertinents, temps de l’action et temps de la décision »2. Le
Douarin parle plus précisément d’un « phénomène de fragmentation des temps sociaux, c’est-à-
dire la superposition d’activité en parallèle qui relèvent d’univers différenciés »3. L’aspect
ubiquitaire de la technologie renforce le « mélange » entre les activités au travail et hors du
travail, qui s’en trouvent déversées les unes dans les autres. Mallard appuie cette idée en
soulignant le caractère « mixte » des « terminaux » qui « mélangent le privé et le
professionnel » : le téléphone portable qui permet à la fois d’appeler des proches mais aussi des
professionnels, ou le réseau social qui sert de lien avec les connaissances mais aussi de vitrine
pour les employeurs.
Dirions-nous ainsi qu’il n’y aurait plus de frontière entre la sphère privé et la sphère
professionnelle avec les TIC ? De Coninck nuance cette affirmation : selon lui, il existe une
« dissymétrie fondamentale » entre l’évolution du privé et du professionnel, car « les frontières
même atténuées restent visibles […] au moins de manière qualitative dans la tête de chaque
individu ». Il évoque les « négociations à la marge qui construisent […] des frontières des
limites à ne pas franchir » ce qui démontre une capacité d’évaluer différemment les champs
d’application de l’outil. Une conscience de la séparation nécessaire entre les deux sphères
demeure : Jouët soulève d’ailleurs la difficulté pour les individus de se voir « envahis » par les
TIC : « […] écartelement entre l’adhésion aux valeurs de l’idéologie technicienne et d’autre
part la persistance des valeurs traditionnelles de l’humanisme occidental ». Ces-dernières sont
propres aux rapports interpersonnels, aux relations sociales, familiales, humaines etc. donc plus
de l’ordre du privé par opposition à tout ce qui relèverait de relations économiques,
concurrentielles, opportunistes, etc., davantage de l’ordre du professionnel.
1
DE CONINCK, F., Présentation. in Réseaux, 1/2007, n°140 [en ligne]
2
Ibidem.
3
LE DOUARIN, L., L’usage des TIC dans l’articulation vie privée vie professionnelle : vers un nouvel équilibre ?
[en ligne] in Relations au travail, relations de travail. /sous la coord. ABALLEA, F., et LALLEMENT, M.,
Toulouse: Octares, 2007.
42](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-42-320.jpg)








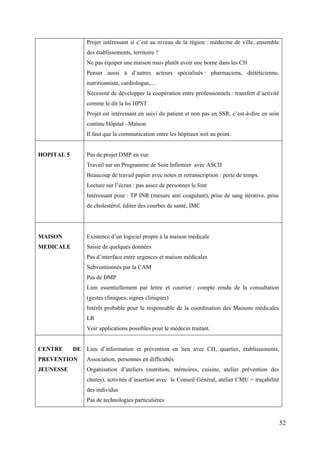




![La méthode actionniste qui a « a pour but d’analyser les relations sociales […] »1 nous
paraissait adéquate pour étudier ce phénomène. Elle permet d’avoir une vision panoramique
des forces en tension entre les acteurs grâce à deux tableaux : « Tableau des rôles et des
attentes » et « Tableau des définition de la situation ». Nous avons ainsi un aperçu des
transformations subies par l’utilisation des outils numériques et du positionnement de chaque
acteur.
Le tableau des rôles et des attentes formule pour chaque acteur considéré, sa propre
définition de son rôle mais aussi ce qu’il attend des autres. Nous avons relevé cinq (5) types
d’acteurs récurrents dans les discours :
- Le grand public c’est-à-dire les patients potentiels
- Le médecin ou le professionnel de santé
- Les associations de patients
- L’hôpital c’est-à-dire les structures de santé
- La technologie (porté par l’industriel)
1
MUCCHIELLI, A., « Actionniste (méthode) » in op.cit., p. 4-5
57](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-57-320.jpg)
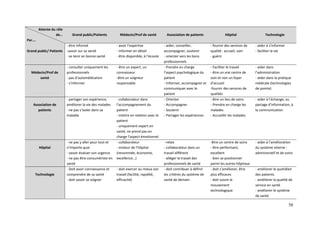

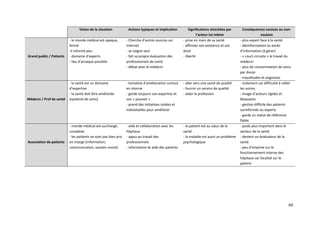
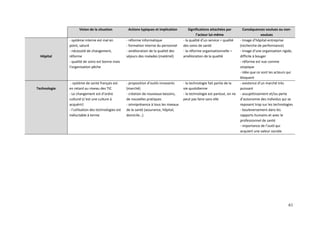


![Ici, le médecin partage le rôle de prescripteur avec Internet qui tend à donner une
« norme » au patient. Celui-ci a toujours ce rôle d’ « Enfant » demandeur, dépendant d’une
expertise mais qu’il parvient à acquérir seul grâce à la technologie. Il peut ainsi devenir
prescripteur à son tour, jouer ce rôle de « Parent » qui corrige et qui enseigne.
Ces changements dans les relations sont mal vécus par les professionnels de santé que
nous avons interrogés, qui dans certains cas, refusent catégoriquement le recours aux outils
numériques. Dans nos interviews, les applications pour mobiles et la consultation en ligne de
médecin (Docteurclic.com) sont les plus critiqués négativement. Nous avons eu la nette
impression qu’il existe une distribution des rôles et des relations qui, pour les professionnels
en tout cas, doivent impérativement être conservée entre le médecin et le patient : l’expertise
du médecin, son rôle prescripteur, son rôle décisionnel, la confiance du patient au médecin …
Le fait que l’outil technologique remette en question cet « équilibre » crée une sorte de
blocage et de méfiance vis-à-vis de ces outils.
Ces pratiques numériques d’information ou de prise en main de sa santé nous
démontrent qu’il y a véritablement une transformation des relations entre les différents acteurs
de la santé notamment les médecins et les patients. Les changements opèrent à plusieurs
niveaux. Il semble qu’Internet et les technologies abolissent les frontières existantes
auparavant entre les professionnels et les patients en donnant à ces-derniers un rôle plus
important : c’est le phénomène d’« empowerment »1. Les patients entre eux qui échangent et
créent ainsi une « intelligence collective » parallèle à celle des professionnels de santé. Nous
rejoignons l’idée de « démocratie sanitaire » déjà évoquée en 2002 par une loi relative au
droit des malades et à la qualité du système de santé. Celle-ci énonce, entre autre, le droit des
patients en qualité d’ « usager » d’avoir accès aux informations médicales et de se constituer
en partenaire des professionnels.
1
« processus qui confère aux populations le moyen d’exercer un plus grand contrôle sur leur propre santé. » in
GOUDET, B., les perspectives ouvertes de la promotion de la santé : les notions d’ « empowerment » et de
« compétences psychosociales ».[en ligne] CRAES CRIPS Aquitaine, 2005
64](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-64-320.jpg)
![III. Synthèse des analyses
On ne peut résolument pas penser la transformation des pratiques médicales sans faire
référence à l’organisation et aux relations entre les acteurs. Croire que la généralisation des
pratiques technologiques dans la santé est une question de temps et de matériel, car le principe
en lui-même est acquis ; se dire seulement que le gain potentiel dans la réalisation des tâches
médicales suffit à transformer les mentalités, c’est considérer uniquement un partie de
l’iceberg.
Il est indéniable que les outils numériques actuels peuvent contribuer à améliorer les
pratiques médicales et que « le train est en marche » : Akrich1 traite dans un article entier des
transformations et de l’impact, plutôt positif, de l’utilisation de la technologie sur la relation
médecin-patient. Denise Silber2, spécialiste en e-santé, démontre depuis plusieurs années
l’évolution de la santé grâce au numérique (aux Etats-Unis surtout) et développe les outils3
pour aider à « apprivoiser » la transformation des relations, tandis que quelques pionniers
dévoilent les nombreux résultats significatifs d’initiatives isolées. Cependant, leur intégration
dans le milieu hospitalier nécessite une véritable réflexion en amont qui se focalise non pas
sur l’outil mais sur l’organisation.
La troisième partie du mémoire, à l’issue de ces analyses, propose une autre approche
de cette transformation des pratiques médicales.
1
AKRICH, M. Internet : intrus ou médiateur dans la relation patient/médecin.[en ligne]. in Santé, société et
solidarité. 2009, vol. 8, n°2, p.87-92
2
http://www.denisesilber.com
3
http://www.denisesilber.com/silberblog/2010/12/has-2010-.html
65](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-65-320.jpg)



![I. Penser de façon systémique l’intégration du
numérique en santé
Notre étude a démontré que les pratiques des technologies dans l’hôpital sont
fortement liées aux spécificités de cet établissement.
D’abord ses activités médicales : la radiologie par exemple est très utilisatrice de TIC,
ensuite sa structure organisationnelle : les différents services qui y existent, les structures qui
sont en lien avec lui (Maison médicale, Urgences, etc.), les rôles et pouvoirs des acteurs,
interviennent aussi dans la politique technologique mise en place (plutôt axée vers
l’administration et la gestion des données). Enfin, le système de valeur des acteurs est un
élément-clé dans le développement des pratiques : les « visions du monde » des acteurs, leur
perception de la santé.
Ces éléments constituent un « tout » articulé, fonctionnant d’une certaine façon. C’est
la notion de système. Bertalanffy parle de la « totalité »1. L’approche systémique énonce
l’impossibilité de considérer de façon isolée chaque élément du système, puisqu’ils sont
« interreliés » : « ensemble d’éléments liés entre eux et formant un tout »2. A.Mucchielli
souligne que « les éléments prennent leur sens dans le contexte formé par le système […] »3.
Ainsi nous ne pouvons considérer la technologie indépendamment de la structure dans
laquelle elle s’intègre.
Les pratiques numériques privées ont facilement été acceptées dans la mesure où elles
font partie de la vie quotidienne des individus, elles ont investi les outils habituels de
communication et d’information (l’ordinateur, le téléphone, la télévision, etc.). Certaines
technologies ont rapidement conquis le monde médical parce qu’elles correspondent au
système existant et s’articulent avec celui-ci : les messageries interne, les logiciels de
facturation, d’administration, de visualisation des informations, les ordinateurs portables, les
smartphones, etc. D’autres sont encore écartées ou peu développées : les sites web, les
forums, les réseaux sociaux, les applications non médicales, etc.
1
VON BERTALANFFY, L., Théorie générale des systèmes Paris : Dunod, 1973, p. 17
2
GRAWITZ, M., Lexique des sciences sociales. Paris : Dalloz, 8è éd., 2004, p. 390
3
MUCCHIELLI, A., « Systémique (approche) » in Dictionnaire des méthodes qualitatives en sciences humaines
et sociales./ sous la dir. de MUCCHIELLI, A., Paris : Armand Colin, 2004, p. 277
69](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-69-320.jpg)


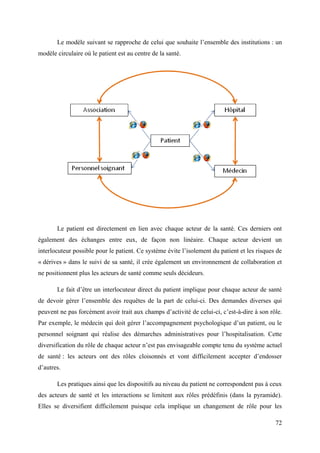





![malade et ainsi un bouleversement de ses règles organisationnelles. L’individu considéré,
dans les institutions publiques, comme l’ « administré-assujetti » est transformé en usager-
acteur : « sujet » et « référent » des pratiques médicales ; le médecin « tout-puissant » devient
le médecin à l’écoute, au service de son patient. Nous retrouvons alors ici la démarche
anthropocentrée énoncée précédemment qui place l’acteur à la base de l’innovation, que ce
soit le patient ou le professionnel de santé. Il existe bien, parallèlement à l’innovation
technologique, une innovation organisationnelle. Cadix et Pointet1 distinguent bien ces deux
notions car l’une est un « ensemble de connaissances de techniques » tandis que l’autre
« concerne toute transformation opérée au niveau des dispositifs cognitifs collectifs,
permettant à un groupe par voie d’apprentissage, d’atteindre des objectifs globaux
d’efficacité minimale. ».
Nous comprenons donc ici que le changement ne porte pas uniquement sur le choix
d’une technologie ou sur la modification des habitudes mais aussi sur modèle de
fonctionnement novateur (incluant la prise en charge des peurs, des imaginaires, etc.) qui
toutefois transparaît peu dans les discours d’escorte. Cadix soulignait d’ailleurs que « la
plupart des échecs […] vient du fait que les décideurs et le concepteurs des nouveaux
systèmes n’ont pas pris en compte des paramètres structurels et sociaux comme les cultures,
les croyances et comportement, les compétences existantes, se limitant le plus souvent à la
dimension économique […] 2».
Les communications sur la réforme de la santé sont anthropocentrées et à fort caractère
social, mettent en avant un renouveau bénéfique pour tous tandis que les communications sur
l’introduction de la technologie dans la santé reste essentiellement technocentrées, insistant
sur les bénéfices économiques et procéduraux qu’elles permettent. Il s’avère pourtant, depuis
quelques années, que le bénéfice potentiel des TIC n’est plus à démontrer mais que le débat se
situe sur la nouvelle organisation qui les accompagne. Il semble alors important d’aborder les
TIC en santé du point de vue de ce changement organisationnel qui constitue davantage la
crainte des usagers. Cadix3 parle de comprendre « le sens du changement » et d’« adhésion ».
C’est en ce sens également que nous évoquons la nécessité d’établir une stratégie
d’accompagnement et de communication lorsqu’un projet de mise en place de dispositif est
envisagé. L’accompagnement est de plusieurs ordres : technique et organisationnel.
1
CADIX, A, POINTET, J-M., Le management à l’épreuve des changements technologiques. Impacts sur la
société et les organisations. Éditions d’Organisations, Paris : 2002, p. 20
2
Idem., p. 312
3
Idem., p. 314
78](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-78-320.jpg)



![devient un acteur majeur dans le suivi personnel de la santé ; les outils du quotidien
deviennent aussi sont ceux de la santé (le téléphone, la télévision…) ; la distinction entre les
lieux de vie et les lieux de santé est remise en cause car l’on peut se soigner chez soi, suivre sa
santé à n’importe quel moment sans nécessairement être dans un centre médical ; le patient
devient aussi un « prescripteur de santé » en prenant part aux forums, tchats …
Les pratiques numériques individuelles modifient indéniablement la conception de la santé
actuelle. Elles remettent en question les rôles préétablis mais aussi la pratique elle-même.
Deux formes de pratiques de santé évoluent désormais en parallèle et en interaction : celles du
patient, chez lui, de façon individuelle, appuyées par des outils numériques et celles du
professionnel dans son établissement. Mais au-delà d’un nouveau rapport à la santé, elles
transforment en profondeur une organisation entière.
Notre observation de terrain (Partie II. Chap. I et II.) a révélé un fonctionnement
typique de l’établissement de santé public caractérisé par un cloisonnement des fonctions et
des rôles de chaque acteur mais aussi par une séparation nette entre les préoccupations du
professionnel de santé et ceux du patient. Le médecin se cantonne à un rôle d’expert médical,
de soigneur et communique entre professionnels. Il informe peu le patient et travaille de façon
« isolée » de celui-ci. Les pratiques numériques individuelles transforment alors la relation
« médecin-patient » en permettant à ce-dernier l’accès aux informations mais aussi la
possibilité de participer à sa santé, positivement ou non (débattre du diagnostic, se faire
conseiller par d’autres patients, évaluer un traitement…). Nous passons du médecin
« prescripteur », décisionnaire vers un patient « assujetti » à une relation médecin
« proposant » vers un patient « évaluateur ». Les rapports de pouvoir sont redistribués, il y a
un phénomène d’« empowerment 1» du patient.
Il y a certes une influence indéniable, des transformations visibles mais les pratiques
numériques individuelles demeurent en marge de l’hôpital car elles ne s’adaptent pas
parfaitement aux caractéristiques de cette institution. Il n’y a pas de transformation radicale
des relations mais une « redistribution » : les dispositifs numériques ne se substitueront pas au
professionnel car celui-ci reste toujours l’unique référent légitime pour les patients. C’est une
représentation fortement ancrée. De même le système de soins public est sous-tendu par une
organisation déterminée (rigide et acceptée par tous) des tâches, des activités, des rôles de
1
GOUDET, B., les perspectives ouvertes de la promotion de la santé : les notions d’ « empowerment » et de
« compétences psychosociales » [en ligne], p. 1
82](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-82-320.jpg)




![http://lesrapports.ladocumentationfrancaise.fr
Site spécialisés en santé
http://www.infirmiers.com/
http://www.hon.ch
organisme de certification officielle des sites web de santé
http://www.leem.org
LEEM : Les entreprises du Médicament
- ARTICLES EN LIGNE –
AKRICH, M. , MEADEL, C., Internet : intrus ou médiateur dans la relation patient/médecin.[en ligne]. in Santé,
société et solidarité, vol. 8, n°2, 2009. Disponible sur
http://www.persee.fr/web/revues/home/prescript/article/oss_1634-8176_2009_num_8_2_1362
DE CONINCK, F. Présentation. In Réseaux, 1/2007, n°140 [en ligne]. Disponible sur www.cairn.info/revue-
reseaux-2007-1-page-11.htm
DEMAIZIERE, F., « Le dispositif, un incontournable du moment ». in Alsic, Vol. 11, n° 2, 2008 [en ligne].
Disponible sur http://alsic.revues.org/index384.html
JOCTEUR MONROZIER, X., Analyses TIC et santé.[en ligne]. Disponible sur http://www.iris-
europe.eu/spip.php?article3481
LE MAREC, J., L’usage et ses modèles : quelques réflexions méthodologiques. [en ligne] in Spirales 1er Oct. n°28,
2001. Disponible sur : http://archivesic.ccsd.cnrs.fr/documents/archives0/00/00/01/32
MOATTY, F., GHEORGHIU, M., Les conditions du travail en équipe.[en ligne]. Document de travail, CEE
Recherche, n°43, 2005. [en ligne]. Disponible sur http://www.cee-
recherche.fr/fr/doctrav/travail_equipe_43.pdf
ROBERT-BOBEE., I., Projection de population pour la France métropolitaine à l’horizon 2050. [en ligne]. in Insee
Première N° 1089, 2006. Disponible sur http://www.insee.fr/fr/themes/document.asp?ref_id=ip1089
ROMEYER, H. TIC et santé : entre information médicale et information de santé.in TIC&Société, Vol 2, n°1, 2008.
[en ligne]. http://ticetsociete.revues.org/365
SILBER, D. « L’e-santé est-elle source d’économie ? » [en ligne], Les Tribune de la santé, 2005, n°9, p.75.
Disponible sur http://www.cairn.info/resume.php?ID_ARTICLE=SEVE_009_82
La DGOS prépare un plan national de déploiement de la télémédecine. [en ligne]. 2010. Disponible sur
http://www.ticsante.com/show.php?page=story&id=801&story=801
Les entreprises françaises restent sceptiques sur l’utilisation des réseaux sociaux [en ligne]. 2010. Disponible sur
http://wellcom.fr/presse/regus/2010/08/les-entreprises-francaises-restent-sceptiques-sur-
l%E2%80%99utilisation-des-reseaux-sociaux/
- RAPPORTS & ETUDES -
Assemblée Nationale. Rapport Rosso-Debord. (extrait), juin 2010. Disponible sur
http://www.lefigaro.fr/assets/images/dependance.jpg
87](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-87-320.jpg)
![CATEL. Le défi de la télémédecine en Europe.in Les Dossiers Européens. n°20. Juillet 2010[en ligne].Disponible
sur http://francoise-grossetete.com/IMG/pdf/DosEurop20_.pdf
DRESS. La démographie médicale à l’horizon 2025 : une actualisation des projections au niveau national [en
ligne].in Études et Résultats, n° 352, nov. 2004. Disponible sur www.sante.gouv.fr/drees/etude-resultat/er-
pdf/er352.pdf
Etude AFMM réalisée par Médiamétrie. Indicateurs clés du multimédia mobile et marketing SMS [en ligne].
2010. Disponible sur http://www.afmm.fr/Observatoire/Etude-clients/Etudes-clients-AFMM
Etude GFK. Web 2.0 : Ces français qui surfent sur la santé [extrait]. 2010. Disponible sur
http://buzzesante.wordpress.com/category/etudes/
Etude IFOP. Les réseaux sociaux en France [en ligne]. 2010. Disponible sur
http://www.ifop.com/?option=com_publication&type=poll&id=1032
Etude IPSOS. Perception et usage des NTIC dans la santé, en France et en Europe [en ligne]. 2003. Disponible sur
http://www.ispos.fr/CanalIpsos/articles/2336.asp
Etude IPSOS. Internet ne remplacera pas le médecin [en ligne]. mai 2010. Disponible sur
http://www.ipsos.fr/CanalIpsos/articles/3071.asp
Etude IPSOS. Les conséquences de l’usage d’Internet sur les relations patients-médecins[en ligne]. Avril 2010.
Disponible sur http://www.conseil-
national.medecin.fr/sites/default/files/sondage%20internet%20CNOM%202010.pdf
Etude Médiascope (EIAA/SRI). Activités réalisées davantage avec Internet [en ligne]. Décembre 2008.
Disponible sur http://www.journaldunet.com/cc/01_internautes/inter_usage_fr.shtml
Etude TNS Sofres. Part d’internautes quotidiens en France et dans le monde [en ligne]. Octobre 2010. Disponible
sur http://www.journaldunet.com/cc/01_internautes/inter_usage_fr.shtml
Inspection générale des Finances, Inspection générale des Affaires Sociales, Conseil général des Technologies
de l’Information. Mission Interministerielle de Revue de Projet sur le Dossier Médical Personnel (DMP)[en ligne].
2007. Disponible sur http://lesrapports.ladocumentationfrancaise.fr/BRP/074000713/0000.pdf
Mission d’Appui à l’Investissement National Hospitalier (MAINH). Le DMP à l’usage. Entre expérimentation et
généralisation [en ligne]. In Le cahier de la MAINH, juin 2007. Disponible sur
http://www.mainh.sante.gouv.fr/page.asp?page=382
Sondage réalisé par Substance Active pour Pharmaceutique. Le top du web santé [en ligne]. in Biopharmabuzz
mars 2010.Disponible sur http://www.scribd.com/doc/30744089/Biopharmabuzz-1-mars-2010
Sondage Viavoice pour le groupe Pasteur mutualité. L’intérêt des français pour la télémédecine [en ligne].
Novembre 2010. Disponible sur http://www.institut-viavoice.com/index.php/analyse/linteret-des-francais-
pour-la-telemedecine.html
88](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-88-320.jpg)
![NOTICE BIBLIOGRAPHIQUE
BRETON, P., PROULX, S., L’explosion de la communication à l’aube du XXIè siècle. Paris : La Découverte, 2002
BRETON, P., Le culte d’Internet, une menace pour le lien social ? Paris : La Découverte, 2000
CADIX, A, POINTET, J-M., Le management à l’épreuve des changements technologiques. Impacts sur la société et
les organisations. Éditions d’Organisations, Paris : 2002
CHARLIER, P. , PEETERS, H., « Contributions à une théorie du dispositif »[en ligne] in Le dispositif. Entre usage et
concept. /sous la dir. de JACQUINOT-DELAUNAY, G. et MONNOYER, L., Hermès, n° 25, Paris : CNRS éditions,
1999. Disponible sur
http://documents.irevues.inist.fr/bitstream/handle/2042/14969/HERMES_1999_25_15.pdf?sequence=1
CUBAN, L., The technology puzzle. Why is Greater Access not Translating Into Better Classroom Use. In
Education Week, Vol XVIII, n°43, 1999.
GOUDET, B., les perspectives ouvertes de la promotion de la santé : les notions d’ « empowerment » et de
« compétences psychosociales » [en ligne]. CRAES CRIPS Aquitaine, 2005. Disponible sur
http://www.educationsante-aquitaine.fr/pub/publications/96_bgoudet_-_empowerment.pdf
GRAWITZ, M., Lexique des sciences sociales. Paris : Dalloz, 8è éd., 2004
JOUËT, J., « Usages et pratiques des nouveaux outils : aspects généraux », in Dictionnaire critique de la
communication / sous la dir. de L. SFEZ, Paris : PUF, 1993, p. 371- 376
LE DOUARIN, L., L’usage des TIC dans l’articulation vie privée vie professionnelle : vers un nouvel équilibre ? [en
ligne] in Relations au travail, relations de travail. /sous la coord. ABALLEA, F., et LALLEMENT, M., Toulouse:
Octares, 2007. Disponible sur http://www.ramau.archi.fr/IMG/pdf/XJSTatelier5.pdf
MANTEAU, T., Nouvelles technologies d’informations et de communications en soin primaire : la prise de rendez-
vous par Internet. Thèse pour le diplôme d’État de docteur en Médecine. Université de Lille. Mai 2009.
http://forums.remede.org/informatique_et_nouvelles_technologies/sujet_54390.html
MUCCHIELLI, A., Dictionnaire des méthodes qualitatives en sciences humaines et sociales. Paris : Armand Colin,
2004
PERAYA, D., Internet, un nouveau dispositif de médiation des savoirs et des comportements ?, TECFA, Université
de Genève.[en ligne]. Disponible sur http://tecfa.unige.ch/tecfa/publicat/peraya-papers/cem_def.rtf.
SOUCHIER, E., JEANNERET, Y., Présentation. In Communication et Langages, n°128, 2001
THEVENOT, L., « Essai sur les objets usuels. Propriétés, fonctions, usages », in Les objets dans l'action, Raison
pratique, n°4, 1993, pp.85-111
VON BERTALANFFY, L., Théorie générale des systèmes Paris : Dunod, 1973
Espace Numérique de Santé PACA. Le DMP en 8 questions. [en ligne]. Disponible sur https://prod.e-
santepaca.fr/portail/professionnel-de-sante/informations/telesante/gallery_files/site/366/369.pdf
DOCUMENTS CONSULTES
CHAMBAT, P., Usages des TIC : évolution des problématiques. Technologies de l’information et société, vol.6,
n°3, 1994,
89](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-89-320.jpg)
![FLICHY, P., L’imaginaire d’Internet. Paris : La Découverte, 2001
JEANNERET, Y., Y-a t –il (vraiment) des nouvelles technologies ? Villeneuve d’Asq : Presses Universitaires du
Septentrion, 2007
MUCCHIELLI, A., La nouvelle communication. Paris : Armand Colin, 2004
MUCCHIELLI, A., (sous la dir.de) Etude des communications : le dialogue avec la technologie. Paris : Armand
Colin, 2006
O’REILLY, T. , « Hardware, Software and Infoware »[en ligne] in Open Source : Voice For the Open Source
Revolution,1999. Disponible sur http://oreilly.com/catalog/opensources/book/tim.html
PROULX, S., Interroger la métaphore d’une société de l’information : horizon et limites d’une utopie. [en ligne].
Communication et Langage, n°152, 2007. Disponible sur :
http://www.persee.fr/web/revues/home/prescript/article/colan_0336-1500_2007_num_152_1_4663
90](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-90-320.jpg)


![s’il est connu du réseau. Il y a des patients qui peuvent arriver ici à l’hôpital qui sont pas
connus du réseau donc j’ai pas d’antériorité, y’ a rien sur le réseau. Par contre si c’est un
malade connu du réseau, je vais pouvoir y rentrer. J’ai des droits d’accès, et ensuite ça se
présente…. [nous regardons l’écran du logiciel].. on va aller vite peut être parce que c’est pas
le plus intéressant… J’ai une liste de patient. Voyez, j’ai des icones là par exemple ben.. euh,
qui vont dire que y’ a que des suivis photo, ou là ,il y a eu une consultation. Hein, on a créé
des icônes. Là vous voyez que, quand c’est vert c’est que c’est validé par le médecin, c’est-à-
dire que le médecin a validé le dossier. Donc, l’infirmière à distance le sait. Quand il y a ces
petits icones rouges, par contre, c’est que l’infirmière a vu le patient, mais elle demande un
petit peu de le prendre en urgence ou le médecin dit : « attention, j’ai une petite sonnette
d’alarme, il y a quelque chose qu’il faut que tu rectifie ou que tu vérifie » Voilà.
Ça c’est une manière de voir tous les dossiers. Après s’il choisi bien sur un dossier patient, on
va avoir toutes les données du patient avec les coordonnées du référent qu’il a vu, on va avoir
les coordonnées du patient , bien sur, là où il habite etc., ses médecins et ses infirmières
référentes ; on va avoir ensuite toutes les évaluations cliniques qu’il faut complémenter. Et s’il
vient à l’hôpital, puisque moi je n’ai pas…enfin, je peux documenter ce logiciel mais il
n’existe pas sur l’hôpital, j’ai une date- période ici où je vais pouvoir remplir ce qui s’est
passé à la date de.. il a été hospitalisé de telle date à telle date, et je rentre une photo et un
compte rendu minimal. Voilà.
Quand on évalue une plaie, alors j’espère que ça ne vous heurtera pas pour le regard, donc on
va faire une évaluation de la plaie, donc elle est schématisée, vous voyez il y a des dessins qui
apparaissent, on va mettre ici une croix, donc là je modifie pas hein parce que voyez si je
veux aller loin, je vais pouvoir entrer… On va faire un descriptif de la plaie ici, tout
simplement, après c’est des trucs à cocher hein..On va rentrer tout ce qui est prévisionnel, on
va dire ce qu’on a fait comme choix de traitement local, puisque l’infirmière elle que
l’autorisation de prescrire du local pas de médicament. C’est pour ça que si elle a besoin que
le médecin parle d’antibiotique avec le médecin, elle va mettre une alerte, elle va mettre
« dis, le médecin il est en ligne, il faudrait peut être que tu contacte le docteur » parce que
c’est pas une infirmière qui va dire au médecin, mets le sous antiobiotiques, ça ne se fait pas.
Donc, il faut qu’il ya ait la validation médicale, mais en tout cas nous, sur le plan infirmier
on peut témoigner puisqu’on est prescripteur de pansement depuis 2007, donc on fait nos
prescriptions. Si on a fait un conseil par exemple, voyez sur la nutrition, l’hygiène du patient,
93](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-93-320.jpg)
![on le coche c’est-à-dire que là on a donné un message éducatif, et puis « autre intervention »,
on peut mettre là d’autres éléments.
Là c’est le côté où le médecin va valider. Il va valider ou il va mettre en urgence et il va faire
peut être un commentaire à l’infirmière. Et puis, sur ces dessins, donc vous voyez sur ces
photos, on va rentrer les photos qui vont être vues à distance, que le médecin bien sur peut
agrandir pour les voir de plus près. Il va aussi y avoir ici sur le descriptif de plaie, une
synthèse, c’est-à-dire que là bon, c’était qu’une visite, si vous voulez on va voir un autre
patient où il y a une synthèse du dossier… [ elle cherche sur l’ordinateur]
Voilà. Sur ses plaies, on fait une synthèse et vous voyez qu’il y a toute une pellicule de
photos, suivant la plaie que l’on va avoir.. Il a été hospitalisé le 25, donc normalement, il
devrait y avoir des photos là.. sauf que , vous voyez on les a pas remplies, parce que des fois
on a pas l’appareil photo avec nous… ça pas été complémenté donc euh… voilà.. voyez, on a
rentré le résumé de dossier ici… donc pour moi, c’est consultable, c’est documentable et ça va
repartir puisqu’en fait tous les référents du réseau ont le même logiciel et par internet, ils ont
la possibilité d’aller ouvrir. Bien sur pour ouvrir les dossiers il faut avoir des droits d’accès,
tout est sécurisé avec un administrateur qui gère.
Comme vous m’avez dit que l’hôpital n’ayant pas ce logiciel, donc ce sont les personnes
du réseau qui vous contactent directement ?
Alors soit en fait, comment le réseau fonctionne. Le réseau fonctionne à l’appel, c’est comme
je fonctionne moi en interne, c’est-à-dire que le réseau fonctionne à l’appel de professionnel,
pas à l’appel de malade. Donc en fait ,c’est un médecin, une infirmière qui en difficulté, pour
une prise en charge de plaie, d’accord ? donc en fait, elle voit une plaie, elle sait pas comment
faire, elle peut appeler ce numéro vert, pas un numéro vert, c’est ce call center qu’on appelle,
c’est pas un numéro vert et elle va dire « voilà, je suis en difficulté, j’ai telle plaie, ce
monsieur il est là, etc. etc ». A partir de cet enregistrement d’appel, que l’on va vérifier que le
médecin soit au courant, c’est-à-dire qu’il faut que.. c’est souvent l’infirmière qui appelle
parce que c’est elle qui fait le pansement, on lui demande en systématique et ça c’est
l’inclusion, la condition d’inclusion, est-ce que ton.. le médecin du patient, qui est quand
même le référent du patient, est d’accord pour que l’on vienne. On va pas dans des situations
conflictuelles parce qu’on s’est rendues compte que c’était pas la peine. Donc à ce moment,
elle tient au courant le médecin « oui, oui, il m’a dit de t’appeler … » Ou des fois c’est le
médecin. On va dire que 30 à 40% des appels aujourd’hui c’est des médecins qui nous
94](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-94-320.jpg)

![La quotation en fait c’est si j’ai fait une détersion, quel type de plaie j’ai vu aujourd’hui.
Donc c’est purement, ça, budgétaire et comptable. Il y a un projet pour que je puisse déposer
des photos sur le dossier qui existe du patient à ce jour, qui n’avance guère parce que vous
savez, voilà, on a ce dossier informatisé en cours sur l’hôpital qui va harmoniser les
documents et donc pour le moment on a pas de lieu pour déposer nos photos. Donc en fait
aujourd’hui les photos des patients donc je m’occupe, s’ils viennent de la ville, imaginez que
le réseau a vu un patient, qu’il rentre à l’hôpital pour un geste ou pour un examen, je vais voir
le dossier, je vais documenter la date et période. Donc je vais rentrer, vider ma photo et dire
ce qui s’est passé à l’hôpital, donc le patient quand il ressort, ma collègue du réseau, je vais
lui dire : « il est ressorti, je t’ai fait, je t’ai laissé un dossier… » donc elle va voir ce qui s’est
passé à l’hôpital, c’est comme ça qu’on s’échange. Mais les patients qui arrivent à
l’hôpital….[ le télephone sonne, elle le coupe] Les patients qui sont à l’hôpital, qui sont pas
connus du réseau moi aujourd’hui je fais une photo, pour le moment que je garde ici, puisque
je n’ai pas encore les moyens techniques de les déposer dans le dossier informatisé du patient
qui est à l’étude mais qui n’existe pas.
D’accord, donc dans un sens ça passe, mais arrivé ici non.
Voilà . Après, si le patient arrive. Vous arrivez ici, vous ne connaissez pas du tout le réseau,
vous avez une plaie. Cette plaie est complexe, elle est compliquée, vous sortez. Le médecin
de l’hôpital peut dire : « écoute, pour éviter qu’il ne revienne à la consultation, j’aimerai que
le réseau Ville-Hôpital suive ce patient au domicile pour me donner de ses nouvelles et pour
voir comment va sa plaie ». Donc à partir de là, moi, mon rôle est d’appeler l’infirmière et le
médecin libéral, et lui dire « voilà, ton patient va sortir avec une plaie, elle est un peu
compliquée, je t’explique… voilà pourquoi on a fait ça et ça et si tu es d’accord, quelqu’un
dans 15 jours viendra au domicile pour refaire l’évaluation avec toi et pour que le dossier soit
consultable de l’hôpital, ça évitera qu’il vienne en consultation à l’hôpital ». La plupart des
gens disent oui au départ, mais c’est vrai qu’ils ne demandent pas l’appui du réseau, des fois
c’est plus compliqué pour eux d’avoir quelqu’un qui arrive et qui vient les voir travailler,
c’est des fois dans le vécu difficile. Mais si ça se passe bien, après les choses s’enclenchent.
Mais ils sont pas demandeurs, ils le sentent un peu comme un …une surveillance
hospitalière, m’enfin, c’est un peu des mentalités ça … c’est.. mais dans le contact si tout se
passe bien après les choses se passent bien. Mais l’essentiel des dossiers suivis sont des gens
de la ville ou de l’extérieur à l’hôpital, sur ce logiciel. Et pour vous donner une idée, c’est
1300 patients suivis par an. C’est ça, à peu près. C’est un petit peu plus clair, pour vous ?
96](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-96-320.jpg)
![Oui oui… d’accord. Donc vos formations, vous faites partie des formateurs…qui les
dispense ?
L’essentiel des formations de nos experts, donc ils ont obligatoirement un diplôme
universitaire plaies et cicatrisations de la faculté de médecine de Montpellier ou d’ailleurs
hein ! c’est un diplôme universitaire, c’est le minimum que les médecins avaient exigé, donc
qui est quand même un enseignement assez complet. Ensuite quand ils deviennent experts
pour le réseau, ils signent une charte avec nous, qui dit qu’ils ne vont pas détourner la
clientèle des patients hein, c’est pas pour prendre le patient qui a une plaie à leurs collègues,
c’est aller aider leur collègue pour qu’ils acceptent la mission et ils signent comme quoi ils
seront présents au moins à 3 formations sur 4 dans l’année dispensées ici à l’hôpital. Ces
formations sont organisées.. alors des fois on le fait ici, des fois on les fait à l’extérieur dans
un hôtel, enfin bon au restaurant, peu importe le lieu.. sont dispensées par des experts
hospitaliers et par les experts du réseau. Le médecin expert du réseau peut bien sur intervenir.
Ces formations se déroulent la plupart du temps, je dis la plupart du temps parce que parfois
ça a été sur des demi-journées en fonction des plannings, c’est une journée par trimestre en
gros, donc ça fait 4 par an où on va à la fois redonner des enseignements si nécessaire, les
nouveautés qui existent, informer, et parfois on fait des auto évaluations c’est-à-dire que l’on
va projeter des cas cliniques à nos experts, et on va leur faire un jeu de QCM avec un système
« powervote », c’est-à-dire qu’ils sont les petits boitiers. On pose des questions, ils vont tous
voter. On a les numéros des boitiers et donc on a les notes de chacun de nos experts à la fin de
la séance. Donc ils s’auto-évaluent parce que nous on commente les réponses. S’ils ont une
mauvaise note par exemple sur un suivi d’une plaie diabétique ben après individuellement on
les revoit et on leur dit « bon… c’est pas bon là ce que t’as fait, il faudrait que tu rebuche,
qu’est ce que tu n’as pas compris ? » Donc c’est une formation continue un petit peu
obligatoire mais évaluatrice un petit peu de leurs compétences. Après il y a la réunion aussi
« retour d’expériences » , il faut qu’ils nous racontent comment ils vivent les choses etc etc.
Mais c’est pas… C’est une formation à l’heure actuelle, je dis bien à l’heure actuelle,
présentielle c’est-à-dire ils viennent ici et on échange. Ça c’est comme ça se passe
aujourd’hui. Comme on veut que ça se passe demain [ rires] il y a plusieurs choses… là on est
financé pour ça depuis 3 ans par la région, par l’AR…, à l’époque c’était l’ARH , l’Agence
Régionale d’Hospitalisation et l’URCAM, les caisses d’assurances maladie. Aujourd’hui vous
savez, enfin je sais pas, tout à fusionné, c’est l’Agence Régionale de Santé. Donc cette partie
de fonctionnement de cette association est financée aujourd’hui par l’ARS, sauf qu’on arrive à
3 ans de fonctionnement avec bilan, qui est certes positif dans les résultats mais qui est
97](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-97-320.jpg)
![relativement négative dans l’épuisement des équipes. Parce que les demandes ont été
explosives et on a sous estimé les demandes qu’il y aurait sur la région. On a travaillé 3 ans
sur Montpellier et ses environs, ça a bien marché, ils nous ont dit exportez à la région. On est
parti à fond dans la région, on a sous estimé la tâche, la lourdeur de la tâche. Donc en fin de
ces 3 ans, un bilan positif qualitatif, mais sur le plan d’épuisement des équipes, un peu
négatif. Donc on est en renégociation de renouvellement de nos budgets d’ARS. Et c’est là
que l’ARS nous a dit : « ben vous savez messieurs dames, vous faites de la télémédecine sans
le savoir »… depuis donc.. depuis la nuit des temps on fonctionne avec des photos qui
circulent par internet, ça était au début, circulé sur nos messageries perso puis aujourd’hui
c’est sécurisé avec ce logiciel là. Euh… il y a des projets, la loi est sortie sur la télémédecine,
oui, à l’automne, « il vous faut déposer un dossier de financement pour être aidé, pour rentrer
dans une expérimentation plus suivi par le ministère etc. » Donc aujourd’hui on est en attente
de renouvellement de l’ARS, qui nous finance. On est en attente d’un financement de
l’ASIP, voilà qu’on a déposé et l’ARS nous a aussi dirigé vers le FEDER qui sont des fonds
européens voilà.
Donc on est dans une situation pas de crise, mais un peu nerveuse parce que ça fait 3 mois
qu’ils nous disent qu’ils vont nous répondre, qu’ils vont nous dire l’argent qu’ils vont nous
donner mais à ce jour on ne sait rien. Donc on fonctionne, ça fait 3 mois, sur du bénévolat de
bonne volonté avec un petit frein et avec beaucoup de questions. Qu’est ce qu’on a demandé à
tous ces gens ? On a demandé de développé donc la télémédecine. Il faut savoir que pour nos
patients, en moyenne par exemple, nos experts allaient voir le patient quand on était appelés,
faisaient une évaluation, [ le -téléphone sonne à nouveau, e lle éteint] et puis pour qu’il y ait
un suivi, c’est- à-dire c’est pas qu’une consultation à un moment donné, on retourne voir s’il
sait faire, si les nouvelles vont bien, vous avez vu des fois il y a 6 visites parce que ça le
justifiera etc. En moyenne, c’est 3 visites que faisaient l’expert. L’ARS nous payait jamais
les frais de déplacement, donc voilà, c’était comme ça. Alors ce que l’on veut aujourd’hui
c’est développer la télémédecine, que peut être on aille faire une visite en présentiel mais les
autres visites on voudrait les faire en télé- médecine vraie, c’est-à-dire à distance, être au lit
du patient et d’avoir direct l’expert ce qui éviterait les frais de déplacement de la personne et
qui ferait faire quand même des économies. Alors pas à l’ARS puisqu’il les paye pas, mais au
moins à l’assoc’ et puis les économies ciblées c’est que le patient ne vienne pas à l’hôpital en
consultation, qu’il ait l’expertise, oui, par l’intérmediaire d’un expert mais qui du coup suivra.
Ça c’est diminuer un peu le temps de visite pour le faciliter. Deuxième objectif c’est d’arriver
à voir le patient en Lozère. On a 25 experts sur la région, on en a pas en Lozère. Alors le
98](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-98-320.jpg)


![notre idées, ils font quelque part une filière de soins, c’est-à-dire, on ne peut plus choisir sa
propre infirmière si on est malade, on va prendre l’infirmière qui est formée, forcément. Nous
on n’est pas la dedans, le malade garde son infirmière. C’est une infirmière experte qui
sillonne la région , notre équipe d’infirmières expertes, qui ira quand même au lit du patient
parce qu’il y a cette notion de formation de l’autre. Mais le patient garde son infirmière, donc
son infirmière là, référente de base si vous voulez, si on équipait toutes les infirmières du
Languedoc Roussillon… ça représente une somme ! tandis qu’on va équiper nous, on a 20 à
22 experts, on part sur une base de 30 experts. Ce qui veut dire que ça réduit un petit peu les
coûts, ces 30 experts seront équipés et c’est eux qui vont jouer la télé consultation avec nos
équipes expertes médicales à distance. Mais il faudra que nos hôpitaux aient des
établissements de santé qui vont rentrer aussi dans la … dans le projet, soient aussi équipés et
formés. Donc il est clair que le projet ASIP là, est très détenteur de tout ce budget matériel
quoi. Nous on a les hommes, on a la volonté, on a une certaine expérience, la Basse
Normandie démarre et je trouve que c’est très intéressant d’échanger avec les autres, parce
qu’ on va pouvoir échanger durant ces 3 ans… Qu’est ce que l’on aura si on a rien, je ne sais
pas ce qu’on fera.. [rire] on continuera au minima, on se pose beaucoup de question parce
qu’on est un peu épuisés, là mais voilà, c’est… c’est un peut le coté humain de la chose je
crois.
Donc si je comprends bien l’hôpital par contre, accepte de faire les formations ici, de
faire intervenir des experts, mais pas de…
Alors voilà. Moi je suis, je suis mandatée par ma direction de soins, donc moi si vous voulez
au niveau de l’hôpital je suis en transversale, ce qui est en transversal c’est-à-dire j’appartiens
pas à un service. J’appartiens à la direction des soins, j’ai pas de .. la hiérarchie directe c’est le
directeur des soins de l’hôpital, si vous voulez hein. Donc je suis détachée pour intervenir
partout, sur tous les cas… et il est validé que je travaille à 20 % de mon temps avec le réseau
Ville-Hôpital Plaie Cicatrisations. Pour un développement des compétences et pour une
ouverture vers l’extérieur. Mais vous voyez que je suis moins équipée en matériel presque que
mes collègues de la ville. Bon, ça c’est… mais il est clair que si on part en télémédecine sur
le plan… si on est financé je pense, le réseau s’il est financé comme il a un pied à l’hôpital,
que c’est moitié ville, moitié hôpital euh… je pense que… informatiquement… la direction
informatique de l’hôpital va plus rentrer dans notre… mais là aussi ça va dépendre si on est
financé si on ne l’est pas, on aura du poids pour pouvoir aller revendiquer à notre direction
d’avoir les mêmes outils, de les faire entrer… tout va se déclencher ! on est vraiment à un
101](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-101-320.jpg)


![ont repéré, elles nous ont repéré, elles ont repéré mes collègues expertes de la ville, elles ont
repéré la coordinatrice, elles envoient beaucoup plus de photos, mais jamais sur le site et
toujours sur nos messageries perso. [rires]. Donc on a beaucoup de photos, alors sur… moi je
n’ai pas d’I Phone mais mes collègues de la ville, du réseau sont inondées de photos qui
arrivent donc par les téléphones. Donc là ce qu’on peut dire c’est que depuis ces 3 dernières
années, beaucoup de situations nous sont adressées directement sur … alors c’est pas sécurisé,
c’est pour ça qu’il faudrait quelque chose de bien construit… qui nous arrivent sur nos e-mail
personnel. Ma messagerie à l’hôpital qui est pas…saute tout les matins parce que j’ai des
photos envoyées à droite à gauche qui arrivent et voilà… donc la photo commence à circuler,
et ça on a vu un changement entre les années 2000 et 2010, dix ans après… donc la fille dit
oui, c’est rare encore qu’elle dise non.
Dans les établissements de santé, les maisons de retraite, ils ont pas d’appareil photo, donc…
euh, voilà, c’est un problème mais l’infirmière libérale arrive beaucoup plus à lancer une
photo. Alors on les populations qui changent, moi à l’hôpital j’ai que des jeunes hein… donc
les jeunes, les moyens informatiques, elles arrivent à manipuler. L’infirmière un peu plus âgée
« pfiou… qu’est-ce que tu me demande là ? Comment je fais pour l’envoyer ? » On est en
dermato ici, moi je… par connaissance, par le fait que le médecin m’ait trouvé ce petit
bureau, parce qu’on savait pas où me mettre dans l’hôpital, bon passons… j’ai réalisé la
semaine dernière, enfin il y a une dizaine de jours, les infirmières de dermatologie qui sont
des jeunes, qui arrivent parce que ça bouge beaucoup, ne savaient pas faire les photos en
dermato. Pourtant moi avant, je me rappelle, quand on travaillait en dermato, la première
chose qu’on avait, on avait pas les numériques, je parle d’y a un moment, les filles, y ‘en avait
une qui venait et qui faisait toutes les photos parce que les dermato s’en servaient. Donc là,
on a fait une formation il y a 10 jours pour les infirmières dermato qui commencent à faire
des photos, pour le suivi de leur patient. Donc les choses se font hein… et l’appareil photo
numérique, c’est le médecin qui l’a payé parce que l’hôpital avant qu’on ait un appareil photo
numérique, ça prend du temps. Et le médecin leur a payé un appareil photo numérique donc
voilà, on va commencer comme ça. Mais, euh.. à la ville, ça marche plus qu’à l’hôpital et
plus qu’en établissement. Plus facilement on va dire.
Et au niveau du logiciel, ça a été plus ou moins facile aussi ?
Le logiciel a été bon, par nos experts de suite, ça a été leur outil, on l’a fait évolué donc ils
vont… Voilà.
104](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-104-320.jpg)
![Vous avez contribué à la construction des rubriques ?
Des rubriques, voilà. On les fait évoluer, on est parti d’un dossier papier qu’on a fait évolué.
Et c’est le même informaticien qui nous suit depuis le début hein du coup, et qui a même du
coup commercialisé le logiciel hein… avec des mises à jours etc. etc. Donc… alors d’autres,
d’autres ont acheté maintenant ce logiciel. Qui a même été validé, il a été aussi enrichi par
l’intermédiaire de la Société Française de Plaie et Cicatrisation, qui est une société « savante »
on dit ça, entre guillemets… Euh…pour entendre les désirata des uns et des autres et pour
améliorer le logiciel. A partir de là, l’informaticien a créé, c’est Infynis, c’est la société,c’est
Iamanis, et c’est Infynis le dossier Infynis. Voilà, mais qui du coup, voilà….
Donc si j’ai bien compris, les infirmières référentes peuvent aussi avoir accès à ce logiciel
pour compléter ?
Elles peuvent acheter le logiciel si elles veulent hein, l’infirmière lambda. Mais aujourd’hui
c’est tous nos experts qui l’ont et qui sont formés puisqu’ils rentrent toutes les données la
dessus.
Donc, elles, elles vont dire ce qu’il y a changer…
Voilà, voilà. Eventuellement. Quand vous avez vu, quand il y a une petite photo. C’est
intéressant d’ailleurs parce que ça peut vous donner déjà une idée… [ elle rallume
l’ordinateur] quand y a une petite photo, c'est-à-dire que l’infirmière libérale au pied du
patient, on est allé la voir, on lui a expliqué des choses, et on lui a dit « il faut que tu nous
donne,euh.. », « tu pourras nous faire passer une photo ? ». On se déplacera pas. Donc vous
voyez, quand il y a un appareil photo [icône], c’est que… il y a un suivi, et que l’infirmière
nous a envoyé une photo. Là on se déplace plus. Donc euh, ça donne une petite idée…
appareil photo, appareil photo…donc ça arrive alors qu’avant on avait du mal.
Mais souvent, elles préfèrent vous retransmettre les choses mais pas qu’elles le fassent
Voilà ! elles n’ont pas acheté le logiciel qui a un coût pour elles et la plupart du temps, elles
envoient la photo sur encore des messageries trop perso quoi. C’est pour ça qu’on veut
développer aussi, que les choses soient sécurisées, sur les plateformes. Donc nous on reçoit la
photo sur notre messagerie personnelle et on va la documenter ici.
Après vous faites le lien avec l’expert, et elles ne reçoivent que les consignes…
105](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-105-320.jpg)
![Voilà. Voila. Au moins, ça… il y a quelque chose de coordonné, qui est plus ou moins
artisanal entre guillemets puisqu’encore trop souvent sur nos messageries personnelles.
Donc le manque de personnel dont vous me parlez c’est surtout pour les expertes
C’est surtout pour les expertes et coordonner tout ça, parce que finalement on s’est rendu
compte, quand on nous a propulsé de Montpellier, où on avait créé depuis, bon parce que
l’association existait quand même depuis 10 ans, en réseau et informel de gens qui se
connaissaient qui nous appelaient, qui faisaient… on est passé sur quelque chose de régional
où forcément on a des acteurs dans la région, partout, enfin, sauf un peu la Lozère qui est
dépourvue, euh… on a les acteurs qui ont monté leur Pôle de Référence, un petit peu par
département, on a des équipes. Mais euh… les choses ne s’imposent pas comme quand on se
connait depuis 5, 10 ans et qu’on travaille avec les choses pour que les gens changent de …
oui, de manière de faire, on a sous estimé ça… C’est pas si simple.
Et bien, je vous remercie de cet entretien très riche, très instructif et du temps que vous
m’avez consacré. Je vous tiendrai bien sur au courant de la suite de l’étude.
ENTRETIEN (COMMENTAIRES PROVOQUES) DE 3 INFIRMIERES MAISON
MEDICALE - MONTPELLIER
Image 1 : Forums santé.
Qu’en pensez-vous ?
I1, 2, 3 : Oui, oui, on connait…
I1 : Moi je, j’accorde pas de credit mais ça m’est arrive de les consulter
I2 : Moi celui-là je le trouve pas mal [doctissimo]
I1 : Moi j’accorde pas de crédit c’est tout.
I2 : Franchement, ils donnent pas de fausse… c’est assez exact
I3 : Alors oui, moi je vais sur e-santé et sur doctissimo, mais effectivement en ayant toujours
un recul, en me posant toujours la question de la qualité de l’information
I2 : Ouais ouais, on prend pas ça pour argent comptant voila.
106](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-106-320.jpg)

![I3 : moi j’orienterai jamais un étudiant la dessus…
I2 : jamais ! jamais ! moi non plus
I3 : parce que on sait pas qui est en face. La médecine, ya une partie clinique qui est très
importante (I2 : voilà. Voilà.) Et la partie clinique, on peut pas la faire à distance (I2 : voilà).
I2 : La clinique, c’est ce que d’ailleurs qu’on un peu oublié les nouveaux médecins par
rapport aux anciens où il y avait pas cette batterie d’echographie, d’examens, d’IRM tout ça,
ils avaient beaucoup plus de feeling et finalement par rapport à ça, il y a une critique à faire.
La clinique, c’est la chose la plus importante. Parce que la médecine c’est pas quelque chose
de classique, il y a toujours… moi je l’ai vu dans mon expérience professionnelle que bon…
on décrit… le cas de… grossesse extra-utérine que j’ai eu, c’était pas comme on le décrit
classiquement dans les livres, la douleur en coup de poignard dans le ventre, non pas du tout,
et on a des exemples tous les jours où une crise… hein.. une douleur apendiculaire, elle peut
pas être à droite…
I3 : ça peut pas se substituer à une consultation médicale. Et puis est- ce que c’est vraiment un
médecin qu’il y a au bout ? C’est la question qu’on se pose.
I1 : Alors moi, je .. 1, je connais pas du tout ce site par contre j’ai la notion qu’on va aller
vers une médecine assistée par ordinateur par contre, jusqu’à des… même,
internationalement pour telle pathologie, on va faire ça… ça j’ai l’impression on va faire ça,
donc, faut qu’on se prépare à ça...(I3 : oui mais la télémédecine…)
I2, I3 : oui mais là c’est différent
I3 : la télémédecine, c’est pas ça
I1 : oui mais bon, ça revient quand même.. tu as un médecin en face, c’est toi…
I3 : il est pas en face ! Il est au bout du clavier.
I1 : ouais, mais ça va être un premisse de ça ouais… moi je n’y vais pas et effectivement
j’enverrai pas
I2 : est-ce que le patient sera capable de dire « ben j’ai mal au ventre », le ventre chez le
patient ça va de là à la tête [elle montre le tronc]. Comprenez il y a des gens qui ont pas de…
108](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-108-320.jpg)



![I1 : ou est ce que vous en êtes, comment vous supportez le dernier traitement, la dernière
investigation…
I3 : mais ce ne sont pas des rencontres humaines…
Non, c’est uniquement virtuel, après plus tard peut être…
I3 : il peut y avoir autre chose
I2 : comme les sites de rencontres sur Internet, ça fonctionne de la même façon. Si tu as un
cancer du colon, tu peux retrouver un homme qui a le cancer du colon [rires]
I3 : nous quand on, oriente les étudiants, enfin dans certains cas très particulier où il y a une
nécessité, euh…. On travaille avec des associations, mais avec des vrais gens en chair et en os
I2 : et qu’on connait en principe, pas n’importe quelle association non plus hein !
I3 : voilà, on aime bien le côté euh… justement la société étant ce qu’elle est, on aime bien le
côté contact, relation euh…
I1 : ouais, mais vous pouvez… on suppose que… ça si ça viendra je pense que ça aura du
succès parce que les gens, ils se… délectent non c’est pas le mot, c’est un jugement…C’est…
ils sont beaucoup… à …I2 : c’est qu’il sont enfermés dans leur maladie… I1 : voilà… non,
ça peut être une aide effectivement mais ça peut être pervers cette affaire hein ! enfin de
ressasser un peu sa pathologie les uns les autres… là si ça part d’un bon sentiment d’échanger,
et puis de ne pas se sentir seul dans sa pathologie, il y a des maladies rares pour cela j’imagine
que ça doit être bien, etc. vous voyez…
I3 : oui et pour des gens qui feront pas la démarche d’aller voir autrui
I1 : oui, mais après voilà ouais, après moi honnêtement, là vous m’interrogez en tant que
professionnel de santé, effectivement je le conseillerai pas et si éventuellement on est tous des
malades potentiels je n’irai pas. Voilà.
I2 : moi pareil, franchement je le conseillerai pas. Autant les associations, on travaille avec,
on travaille avec des associations diabétiques, enfin des trucs… on est assez ouvert, même
très ouvert aux associations mais ça euh… je le conseillerai pas.
Image 4 : screen shot des applications de santé sur mobile
I2 : ils vont loin.
112](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-112-320.jpg)
![I1 : Donc ça peut rappeler à un diabétique qu’il faut qu’il prenne son comprimé, qu’il fasse un
test d’insuline…Ah oui, j’ai mon dextro est atteint, je peux prendre tant d’unité, je…
Oui, ça vous donne les indications alimentaires
Ah carrément, ça peut faire un protocole ! mais carrément ça remplace le toubib cette affaire !
Ça alerte en fait, quand il faut le faire : se piquer, ou…
I3 : et donc s’il est en panne, il peut plus se soigner ! [blanc puis rire] je fais exprès !
Disons que à la fois, ça peut être des outils qui, à la fois, ça peut être intéressant mais qui à la
fois ne vont pas, enfin, je parle que du Diabeo hein !, dans le sens de l’éducation du patient
quand même. Parce qu’on a eu quand même des générations de patients, enfin c’est quand
même écrit hein ! de tant à tant tu fais ça, les gens après un peu agé, ou en difficulté sont pris
en charge par des infirmiers libéraux donc en plus ! euh, à la fois ça peut être intéressant,
quelqu’un qui est perdu au fin fond de la campagne et qui sait pas ce qu’il faut faire mais s’il
a pas été éduqué, si son téléphone est en panne, comment fait il ?...Ça doit pas se substituer à
l’éducation.
I1 : oui, oui, c’est sur.
I2 : mais ça vient après l’éducation.
I1 : oui ! ça peut être un outil voilà…
I3 : ça peut être un outil.
I1 : ça peut être intéressant même pour le…voyez pour les médicaments, ça peut nous aider…
I2 : Mais là j’ai pas bien compris là [elle montre le lecteur de radiologie]. Lire une radio, …
I1 : Par exemple t’as fait, t’as fait une radio, ils interprètent… imaginons t’as pas
l’interprétation, tu es tombée, tu t’es cassé ton doigt de pied…
En fait, ça vous permet de lire votre radio sans passer par les laboratoires
I3 : par exemple au réseau, quand ils font les visites à domicile, Plaie et cicatrisation, quand
ils ont un problème, il y a des choses… ils prennent avec les téléphones etc. et ils peuvent
travailler directement avec le médecin qui est à distance, en télémédecine. Ça c’est des choses
113](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-113-320.jpg)




![C’est pas très compliqué en plus. – Après c’est eux qui font vivre, c’est la communauté -
c’est l’avantage du web, on fait travailler les autres. C’est le principe de l’apiculteur, vous
savez ça. Vous avez pas lu ce livre ?Non. ah il faut le lire, c’est un livre d’un économiste qui
s’appelle.. . j’ai oublié.. Les abeilles, je sais pas quoi, c’est le principe : faire travailler les
autres. Le web c’est ça.
Là donc, vous serez plutôt favorable
Oui moi je trouve… on est sur… exactement sur les associations de malades qui auraient des
sites. Sauf que du coup là il y a un site qui regroupe finalement voilà… ils vont se retrouver
concurrencés par… en concurrence avec les associations de malades, ce sont les associations
de malades qui ne sont pas contentes…
Sur ce point, on m’a dit que ça a tendance à enlever le coté relationnel, humain des
associations de malades même si globalement tout le monde est assez d’accord sur le
principe
IMAGE 4 : SCREEN SHOT APPLICATION SANTE POUR MOBILE
Je connais bien l’application VIDAL puisque je connais Vincent, qui s’en occupe. Donc oui,
c’est une évolution classique de son site web, dire simplement avec une application Iphone de
son… avec 2 versions, une publique et une professionnelle il me semble, donc … alors moi je
suis pas, personnellement je suis assez peu smartphone parce que je… je suis très ordinateur,
je sais pas si c’est une question de génération. Euh, je trouve que smartphone c’est un outil
quand même très réducteur pour plein de chose, que ce soit pour écrire pour voir pour
échanger, voilà, ça doit être une question de génération parce que je vois que mes enfants le
font plus facilement que moi.
Euh, on est là à mon avis quand même dans des versions.. à part des choses extrêmement
portables, qui nécessitent une portabilité, en effet, l’évolution contrôle glycémique, ça me
semble en effet, intéressant. C’est-à-dire que si, ce qui n’existe pas encore, si il y a une sonde
qui permet de se connecter directement sur un ordinateur etc… là actuellement, ils les
saisissent c’est ça ?
Les glycémies ?…
Les bandelettes - Oui – parce que je crois qu’il y a des gens … vous savez comment on fait
des tests de glycémie ?[ je lui montre le geste de la piqure au doigt] Oui voila. Donc le petit
118](https://image.slidesharecdn.com/memoiresandrinerapiera2011-120430033840-phpapp02/85/E-sante-et-pratiques-TIC-en-France-118-320.jpg)