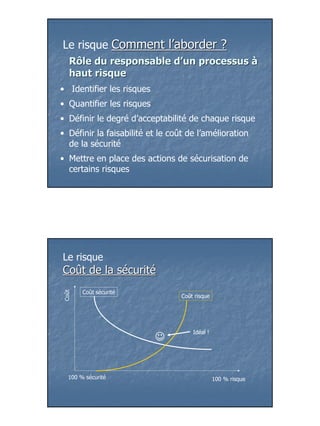
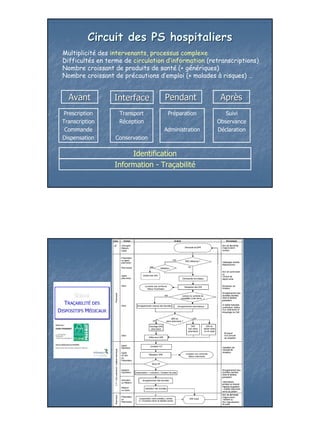
Le document aborde la gestion des risques et des non-conformités dans le circuit des produits de santé, en soulignant l'importance d'analyser et de quantifier les risques liés aux erreurs médicamenteuses. Il présente des méthodes comme l'AMDEC et le HACCP pour évaluer et maîtriser les risques tout en mettant en évidence la complexité du circuit de soins et les défis de communication entre les intervenants. Enfin, il insiste sur la nécessité de former le personnel et d'informatiser le circuit pour réduire les erreurs et améliorer la sécurité des patients.