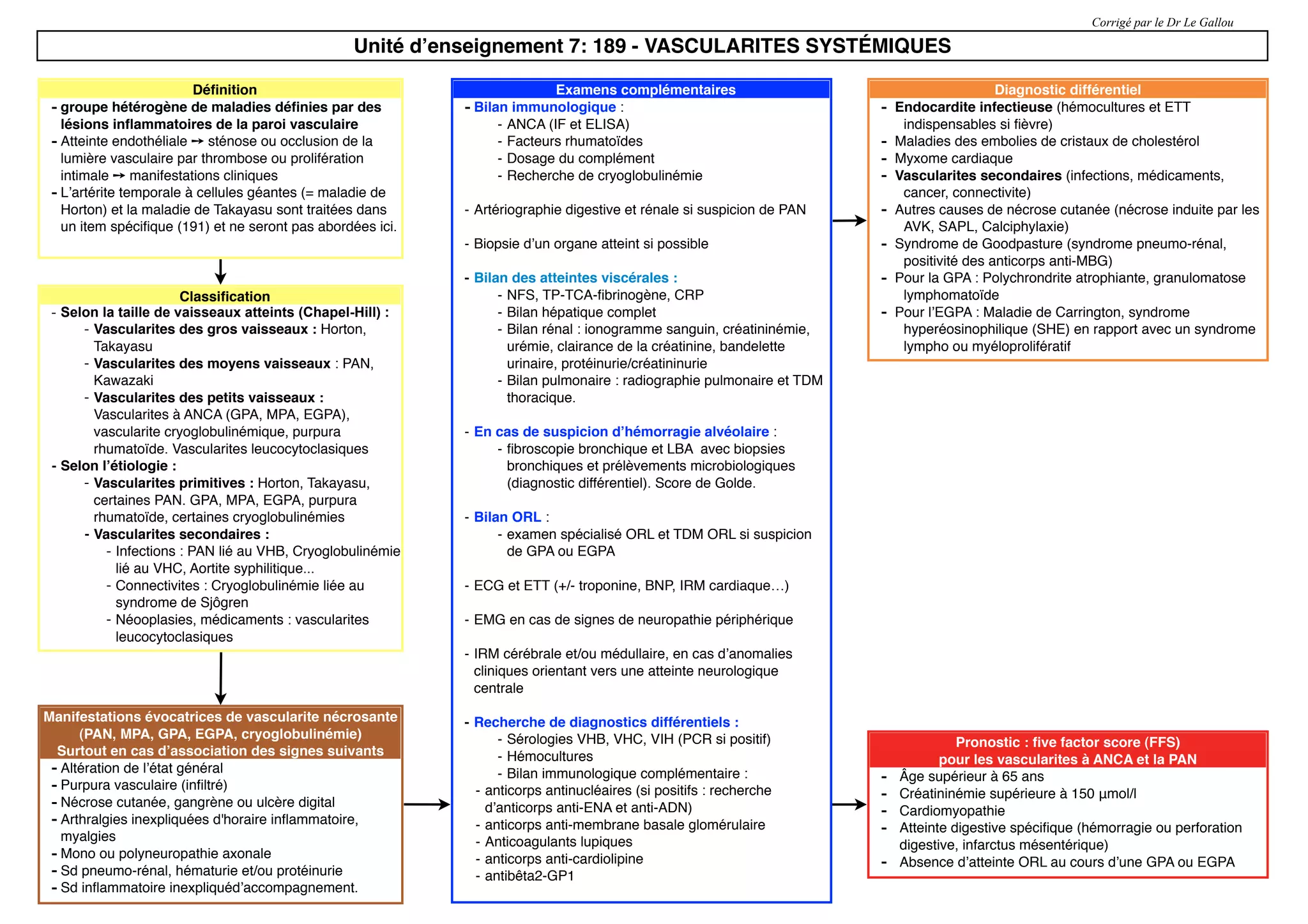
Le document traite des vascularites systémiques, décrivant leurs manifestations cliniques, examens complémentaires, classification et traitements. Il aborde spécifiquement des types de vascularites tels que le granulomatose éosinophilique avec polyangéite (EGPA), la granulomatose avec polyangéite (GPA), et la polyangéite microscopique (MPA). Le pronostic est discuté en relation avec le score de cinq facteurs, et le document fournit également des informations sur les vascularites cryoglobulinémiques et le purpura rhumatoïde.