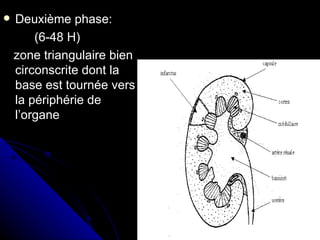
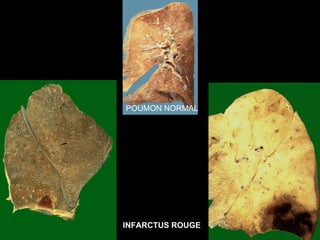
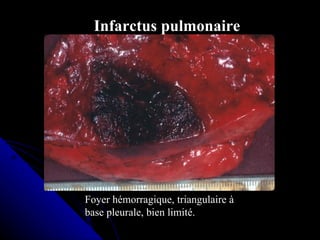
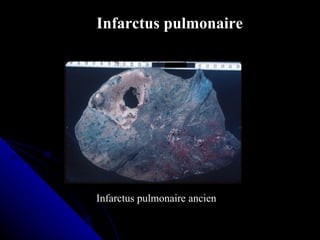
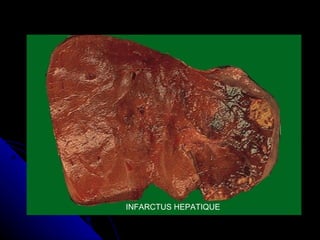
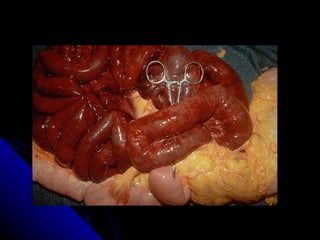
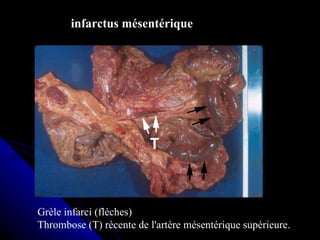
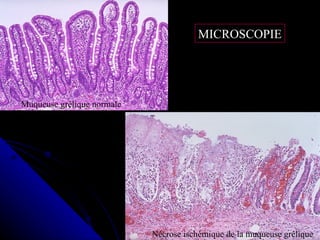
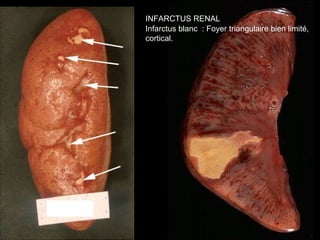
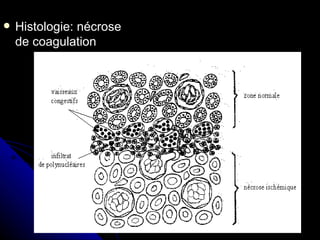
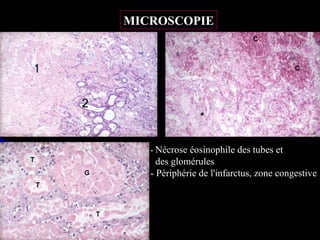
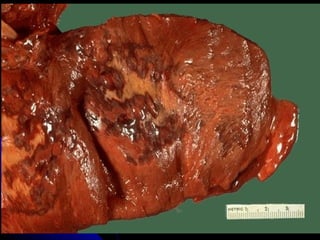
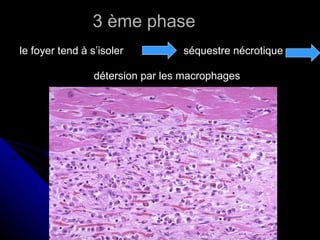
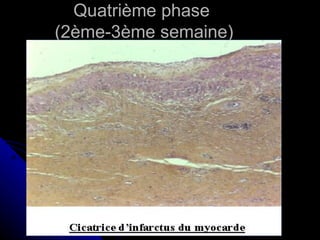
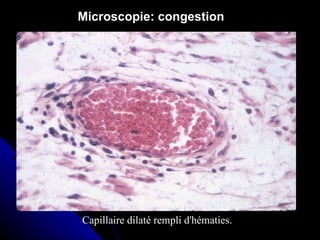
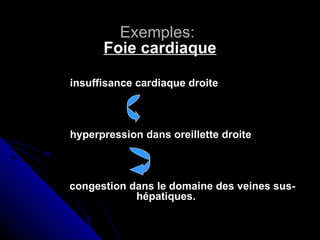
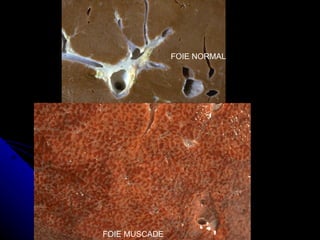
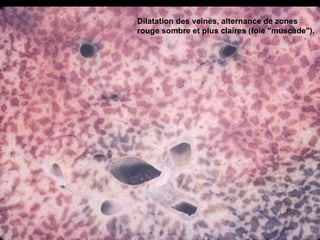
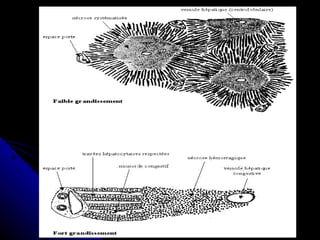
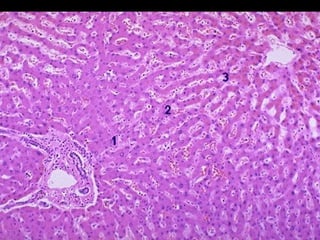
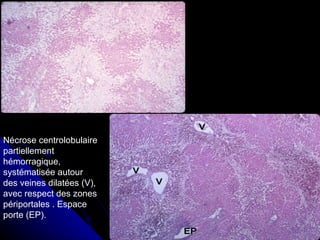
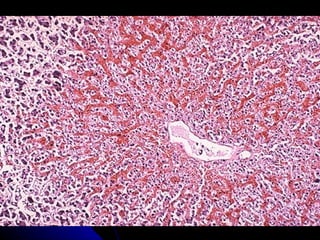
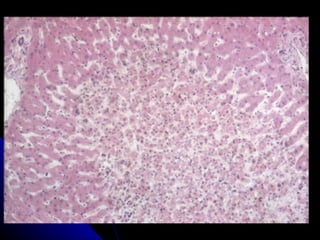
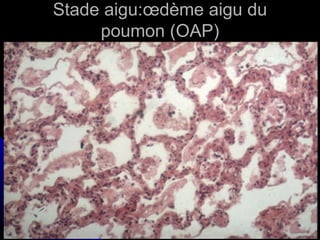
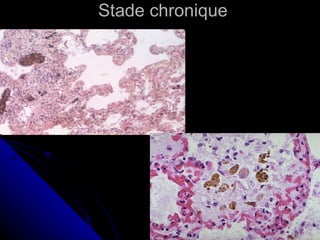
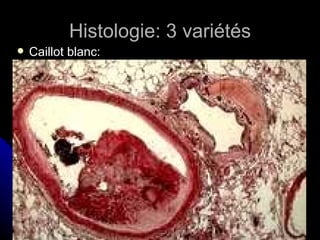
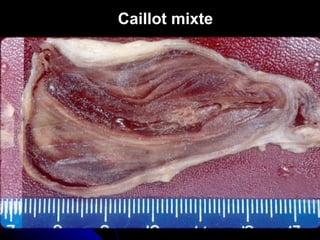
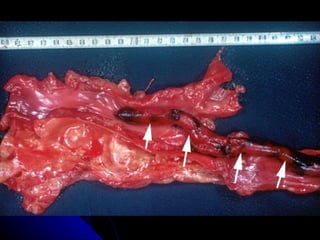
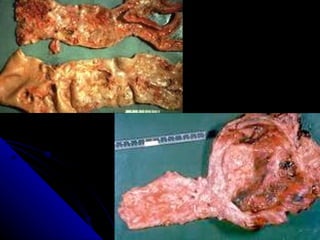
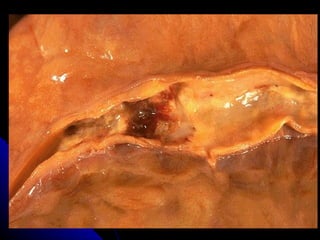
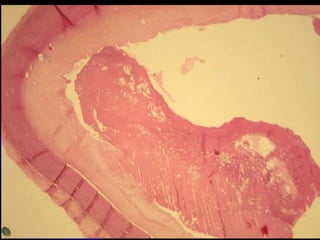
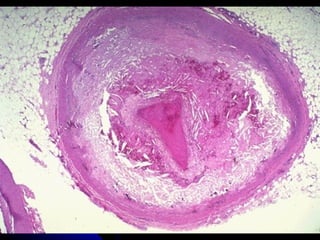
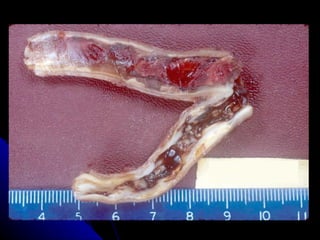
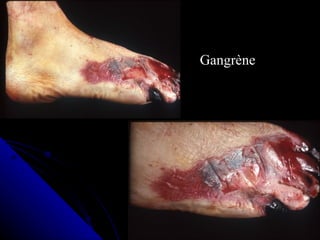
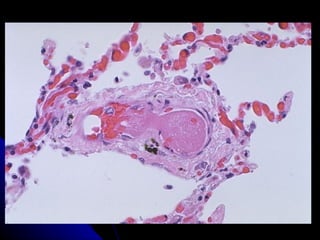
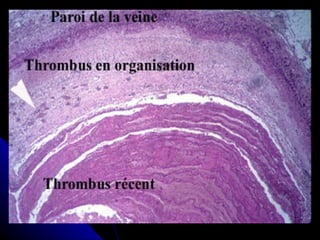
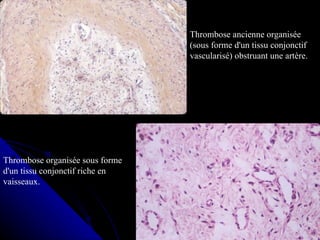
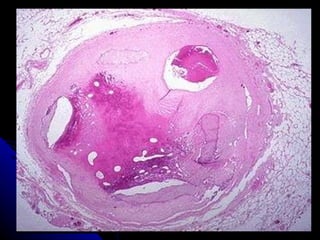
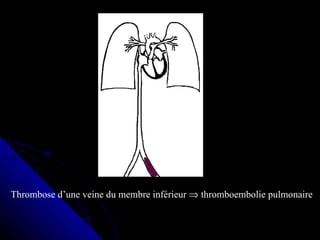
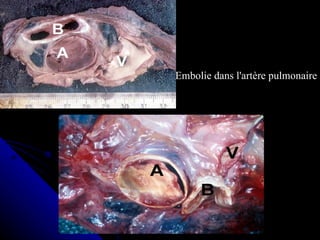
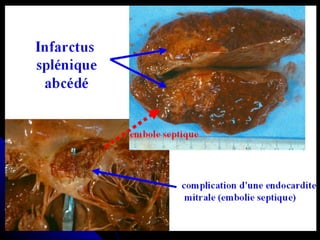
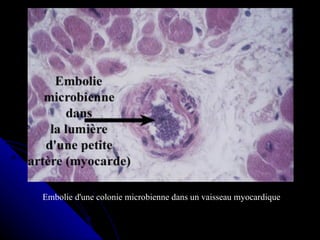
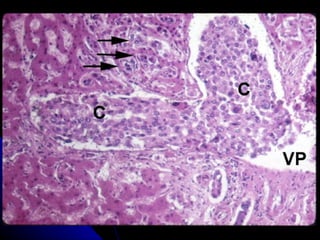
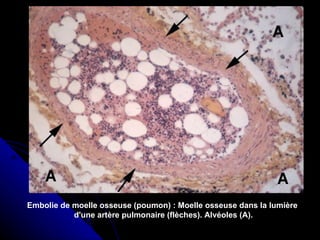
Le document traite des mécanismes d'agression sur les organes, incluant l'hypoxie, l'ischémie, les infarctus et les chocs circulatoires, ainsi que leurs conséquences sur les tissus. Il y a une explication détaillée des types d'hypoxie, des causes de l'ischémie, ainsi que des phases évolutives des lésions cellulaires et tissulaires. Enfin, il aborde les processus de thrombose et d'embolie, y compris les types d'embols et leurs effets sur la circulation sanguine.