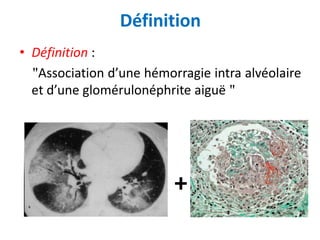
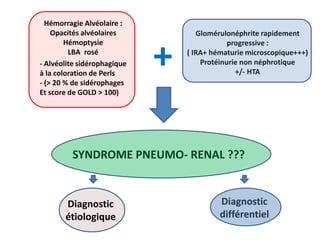
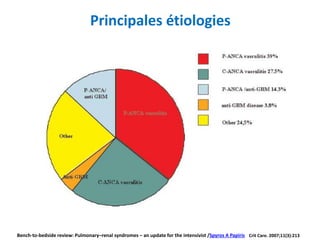
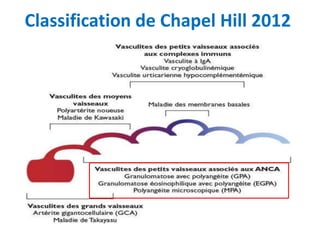
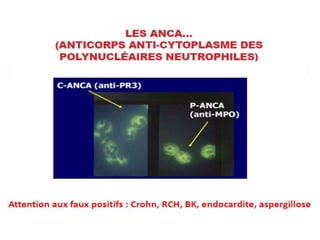
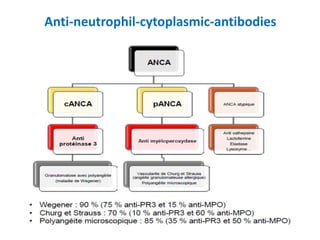
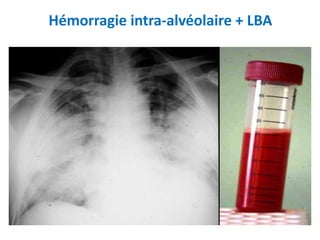
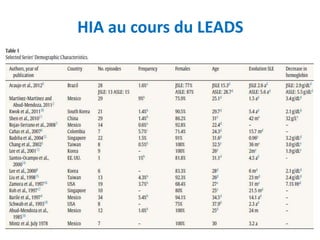
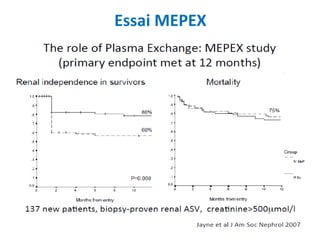
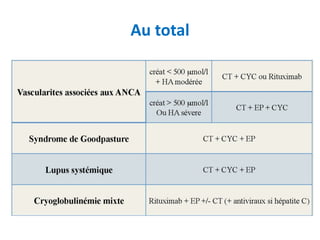
Le document traite du syndrome pneumo-rénal, une urgence diagnostique et thérapeutique, défini comme l'association d'une hémorragie intra-alvéolaire et d'une glomérulonéphrite aiguë. Il aborde les difficultés diagnostiques, les étiologies principales, ainsi que les critères diagnostiques et les options de traitement pour les vascularites associé aux syndromes pulmonaire-rénal. Le document souligne l'importance d'une intervention rapide pour réduire la mortalité liée à ce syndrome.