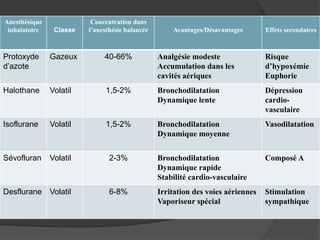
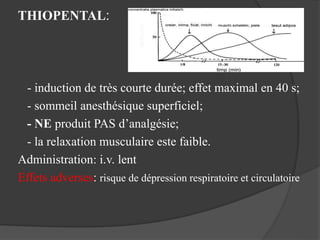
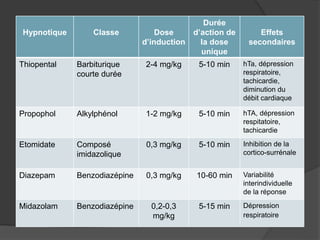
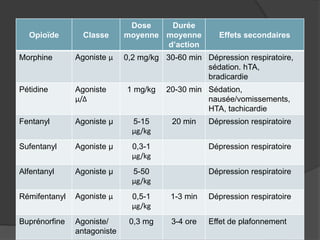
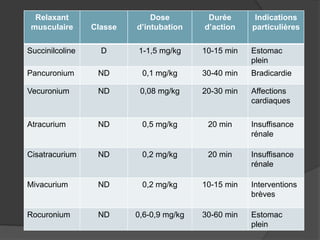
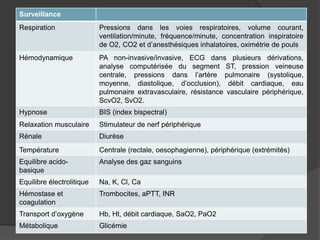
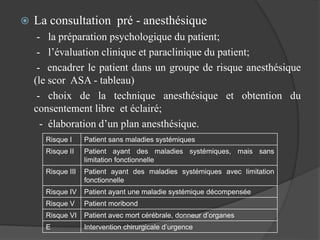
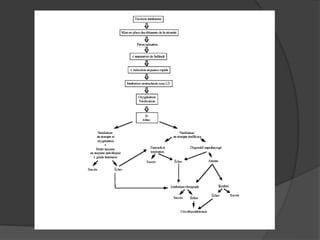
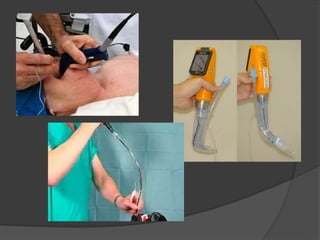
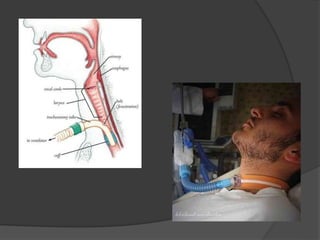
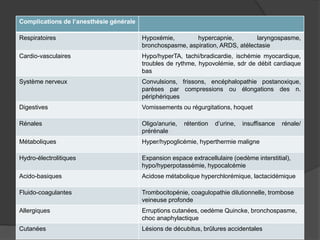
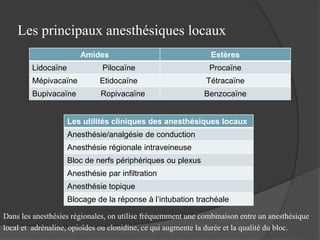
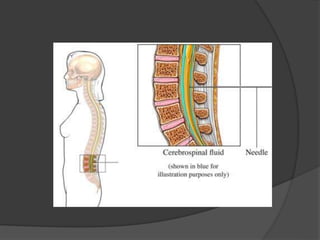
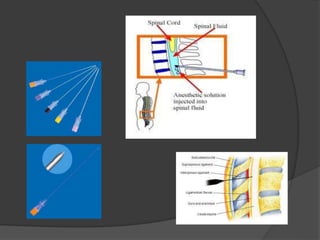
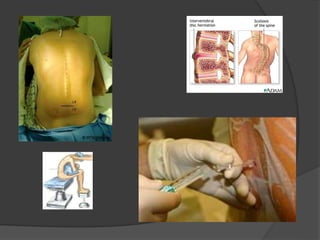
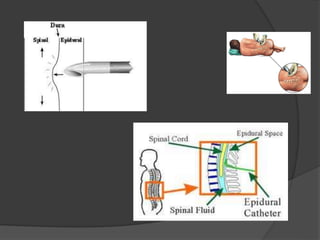
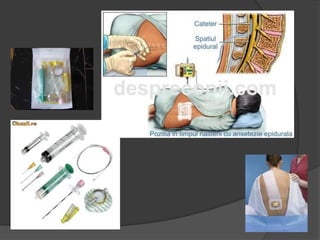
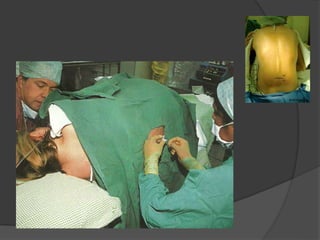
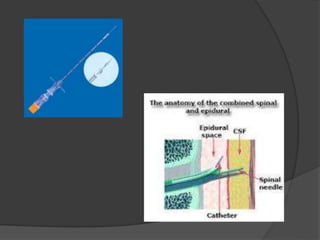
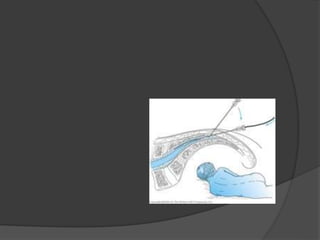
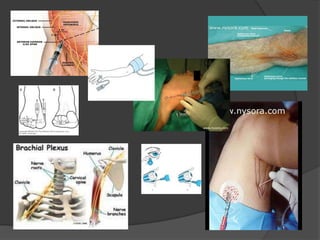
Le document traite de l'anesthésie générale, des techniques d'anesthésie loco-régionales et des principes d'assistance anesthésique. Il aborde les indications et les contre-indications des différentes méthodes, ainsi que les drogues utilisées et leur classification. Enfin, il décrit les phases de l'anesthésie générale et les complications potentielles associées.