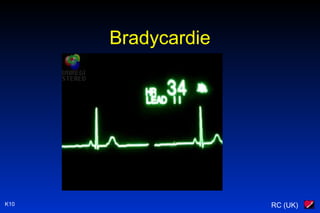
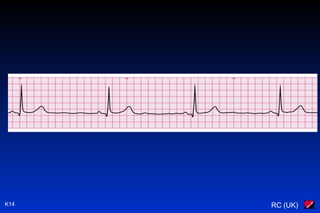
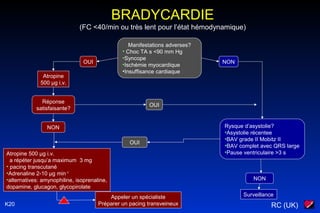
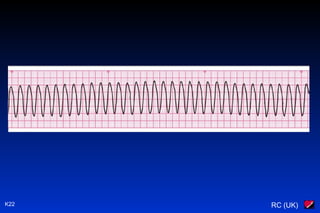
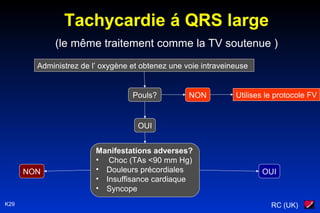
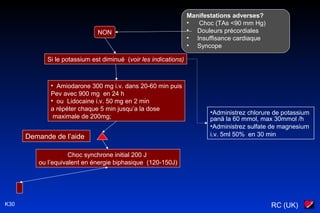
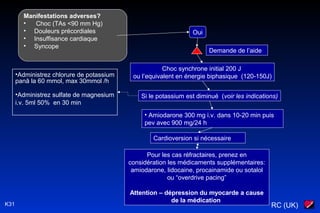
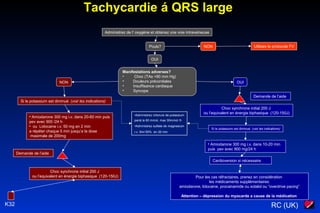
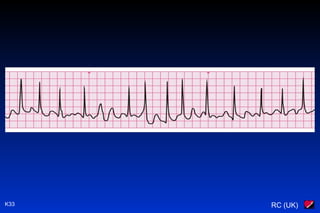
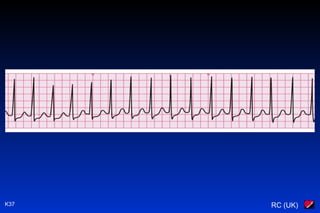
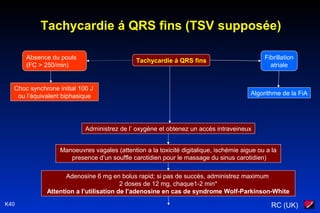
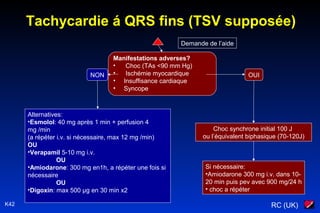
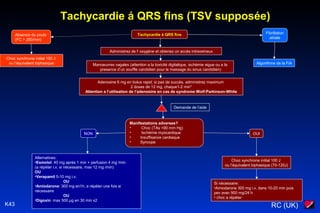
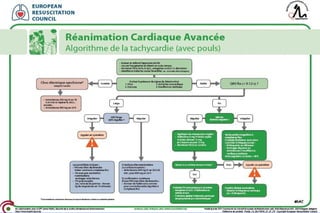
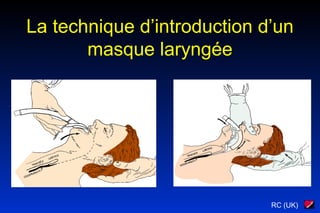
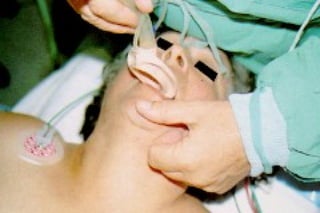
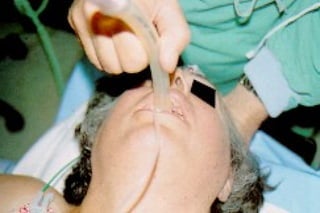
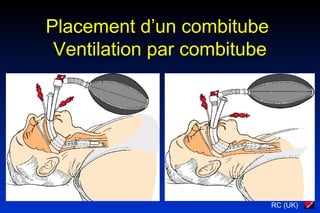
Le document traite des arythmies cardiaques et de leur gestion clinique lors des situations d'urgence, en se concentrant sur les arythmies qui peuvent survenir avant ou après un arrêt cardio-respiratoire. Les principes de traitement incluent l'évaluation de la stabilité hémodynamique, l'administration d'oxygène, le monitorage, et l'utilisation de divers médicaments et procédures comme la cardioversion et le pacing. Il présente des algorithmes pour le traitement des bradycardies et tachycardies, avec un accent sur les manifestations adverses et les interventions nécessaires.