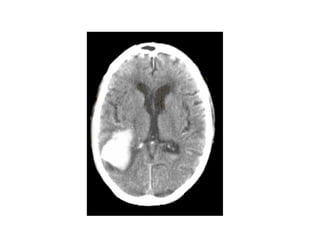
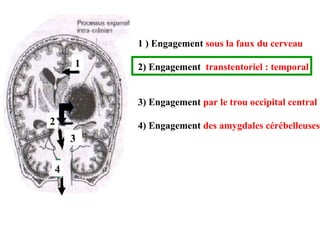
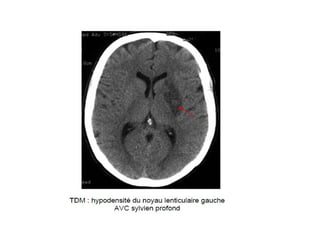
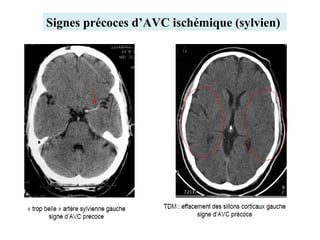
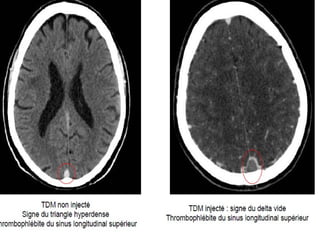
Le document traite de la gestion des accidents vasculaires cérébraux (AVC), en abordant différents cas cliniques et les protocoles de traitement associés. Il souligne l'importance de la surveillance de la pression artérielle, de la gestion des complications telles que l'hypertension intracrânienne, et des traitements comme la thrombolyse et l'héparinothérapie. Enfin, le document met en avant les examens complémentaires nécessaires pour diagnostiquer et traiter efficacement ces urgences neurologiques.