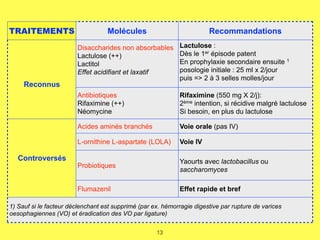
L'encéphalopathie hépatique (EH) est une complication grave due à l'insuffisance hépatique et/ou à des shunts porto-caves, provoquant une hyper-ammoniémie et des dysfonctions neuronales. Le diagnostic repose sur des tests psychométriques et neurophysiologiques, avec un pronostic sévère associé à une mortalité élevée dans les cas avancés. Le traitement vise à réduire l'absorption de l'ammoniac, utilisant des disaccharides non absorbables comme le lactulose et des antibiotiques comme la rifaximine.