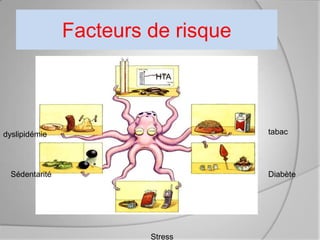
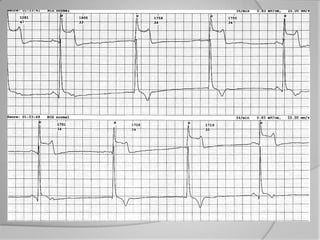
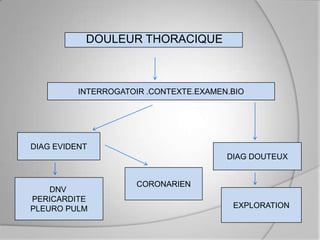
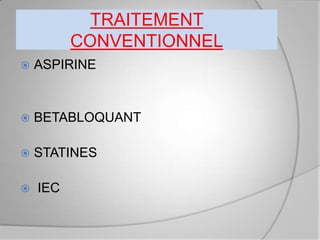
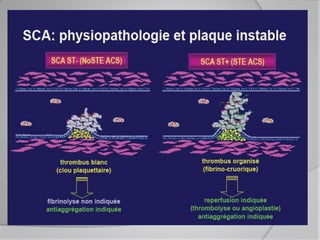
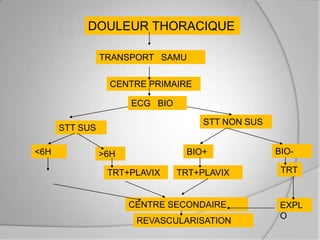
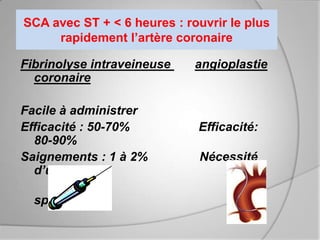
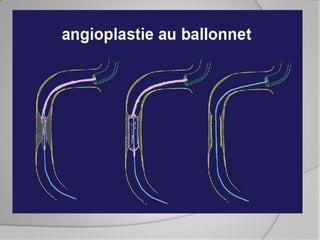
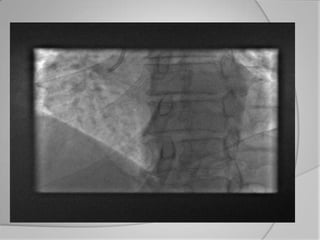
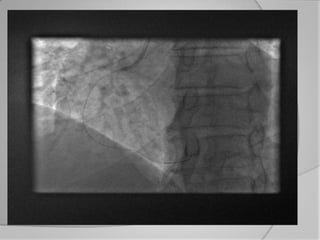
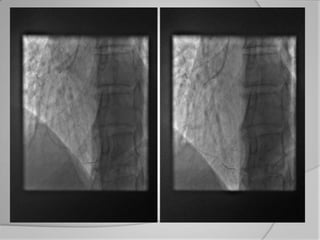
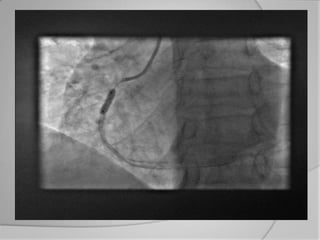
L'athérosclérose coronaire est une affection chronique entraînant des syndromes coronaires aigus (SCA) avec un pronostic réservé malgré les avancées médicales. Le diagnostic repose sur des critères cliniques, ECG et biochimiques pour évaluer l'urgence des traitements, notamment en phase préhospitalière où la rapidité d’intervention est cruciale. Les stratégies thérapeutiques incluent des options comme la thrombolyse et l'angioplastie pour assurer la perméabilité des artères et améliorer le pronostic des patients.