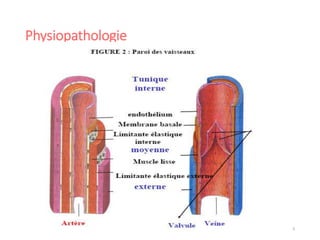
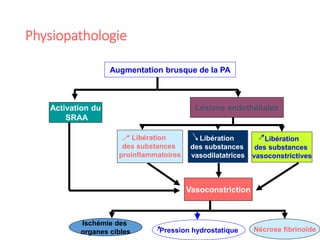
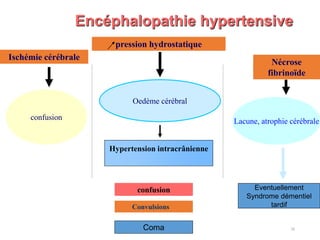
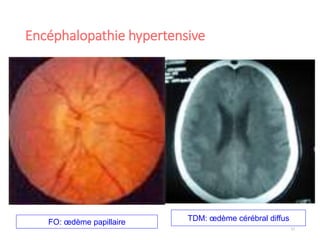
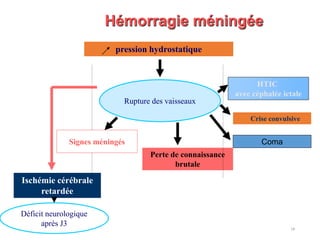
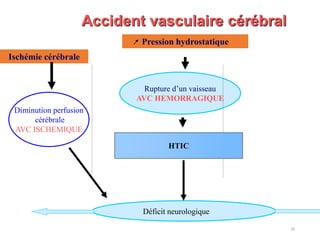
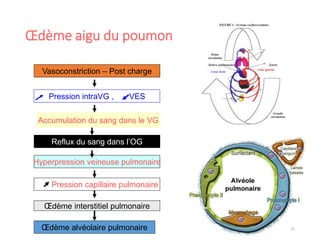
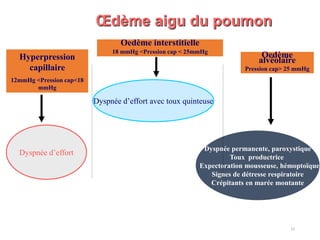
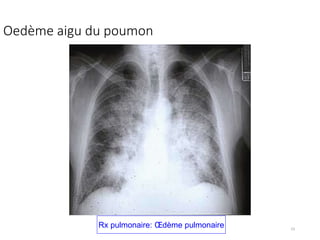
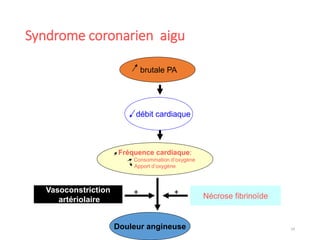
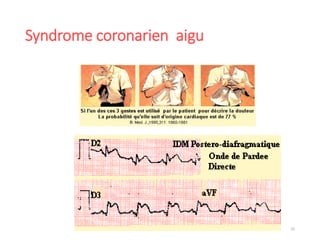
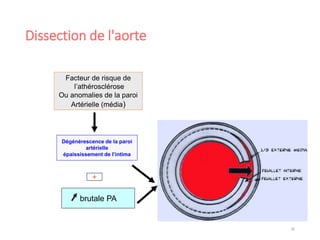
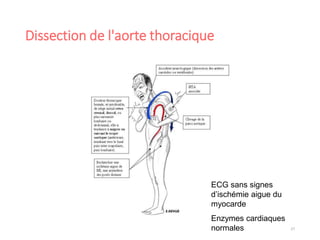
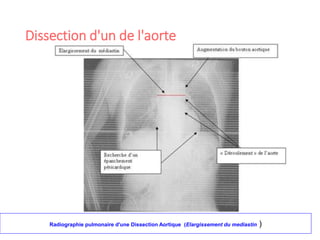
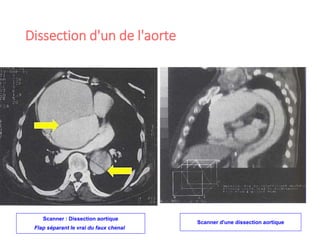
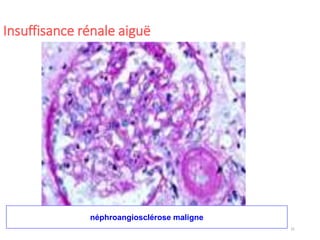
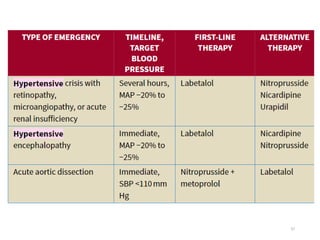
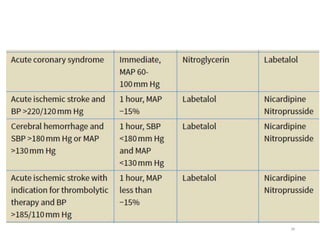
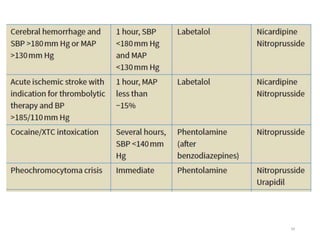
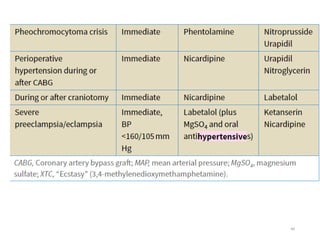
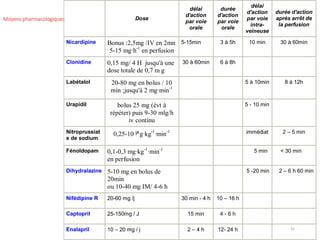
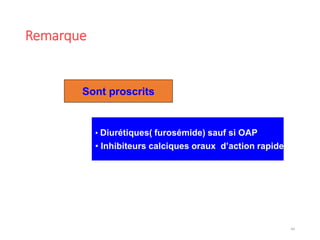
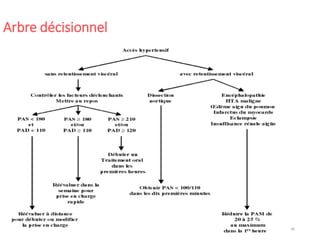
Le document fournit une analyse détaillée des urgences hypertensives, en décrivant leur classification, étiologies, physiopathologie, présentation clinique et options de traitement. Il distingue les urgences hypertensives véritables, accompagnées de signes de souffrance des organes, des urgences relatives sans tels signes. Les stratégies de prise en charge impliquent une surveillance étroite et un abaissement contrôlé de la pression artérielle selon des protocoles spécifiques.