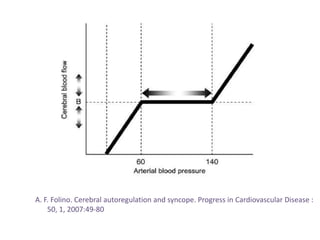
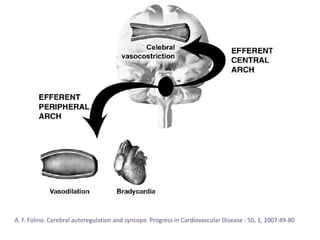
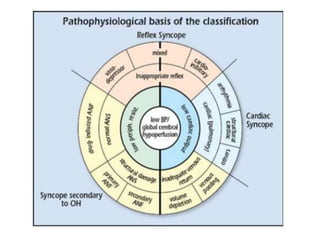
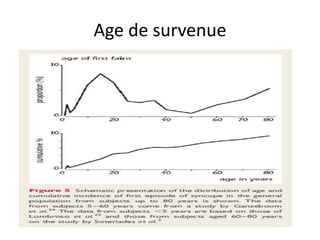
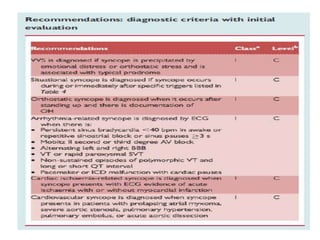
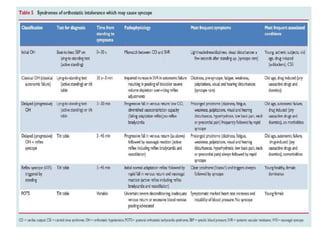
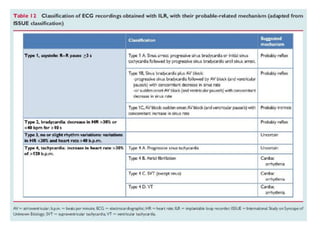
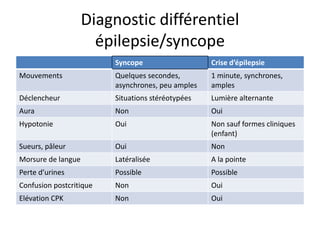
Les syncopes d'origine neuro-cardiogénique se caractérisent par une perte de connaissance transitoire due à une diminution temporaire du débit sanguin cérébral, avec diverses causes allant des syncopes réflexes aux troubles du rythme cardiaque. Le diagnostic repose sur une évaluation clinique rigoureuse et des tests spécifiques pour déterminer le mécanisme de la syncope, et le traitement inclut des approches non pharmacologiques ainsi que des médicaments dans certains cas. Bien que souvent perçue comme bénigne, la syncope peut avoir des conséquences significatives sur la qualité de vie des patients.