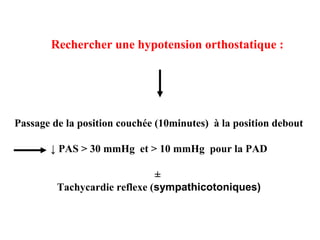
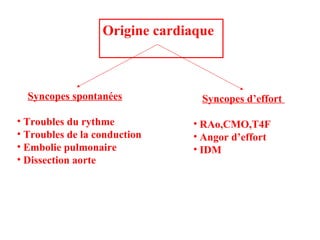
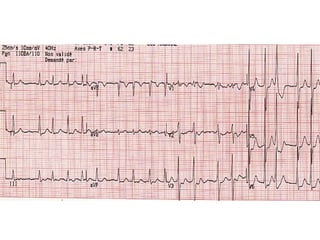
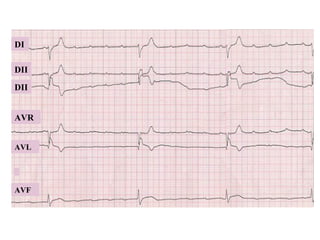
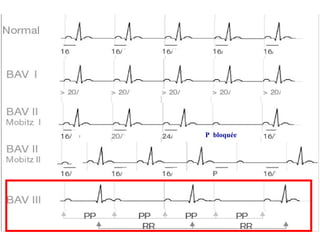
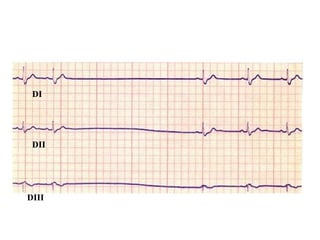
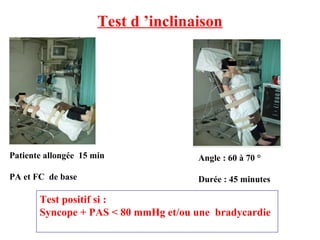
Le document discute des pertes de connaissance, en se concentrant sur les types tels que la lipothymie et la syncope, ainsi que leurs causes possibles, notamment cardiaques, vasculaires, neurologiques et métaboliques. Il détaille également les examens cliniques, les interrogatoires, et les approches thérapeutiques en cas de pertes de connaissance. Des cas cliniques sont présentés, illustrant le processus diagnostique et les éventuelles conduites à tenir.