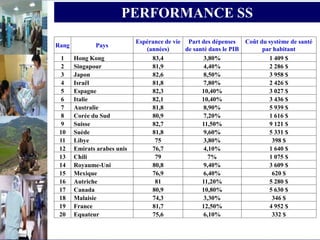
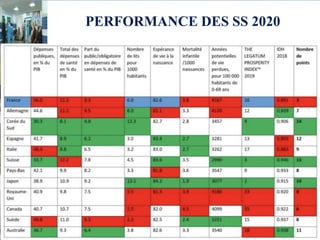
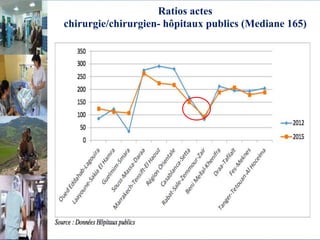
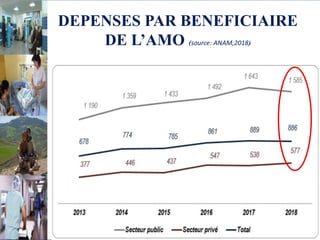
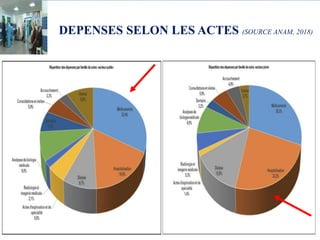
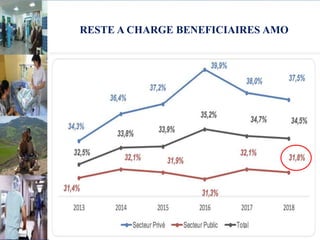
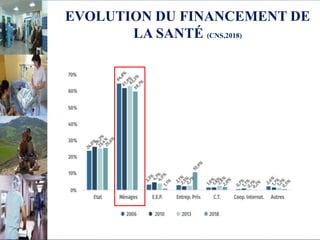
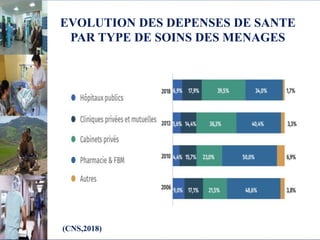
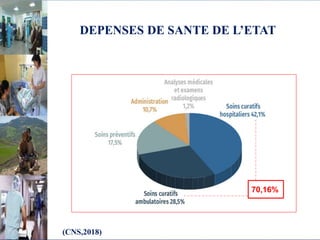
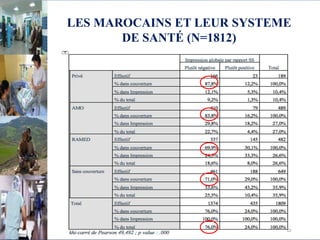
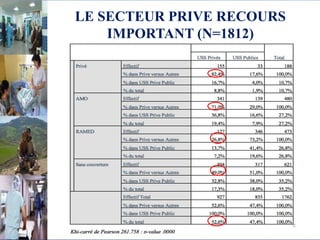
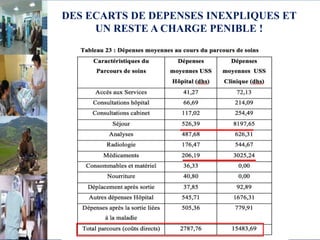
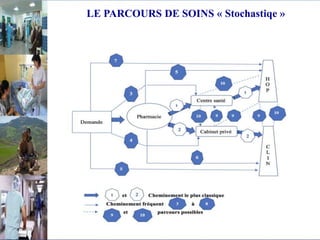
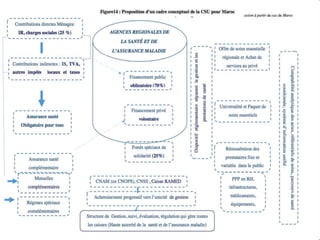
Le document aborde le financement et la réforme du système de santé au Maroc, en soulignant les défis liés à l'équité et à l'efficacité des services. Malgré la généralisation de la couverture sociale universelle, des inégalités régionales persistent et les dépenses de santé des ménages restent élevées. Il propose une refonte globale du système de santé axée sur un meilleur accès aux soins, la redéfinition des rôles institutionnels et l'intégration du secteur privé dans la mission de service public sanitaire.