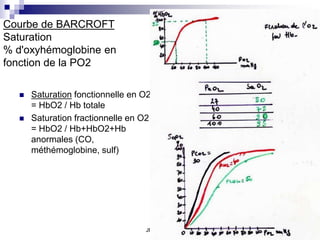
La fonction respiratoire implique l'apport d'oxygène et l'élimination de dioxyde de carbone par les poumons, le système circulatoire et les reins. L'hématose se produit dans les poumons et implique des échanges de gaz régulés par la pression partielle des gaz. L'oxygène est transporté principalement par l'hémoglobine, tandis que la régulation de la respiration est influencée par les niveaux d'oxygène, de dioxyde de carbone et de pH dans le sang.