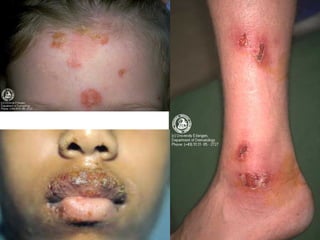
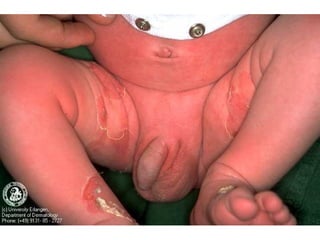
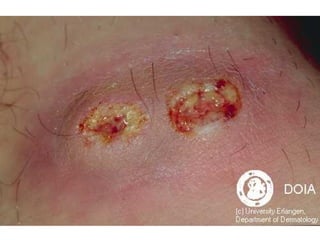
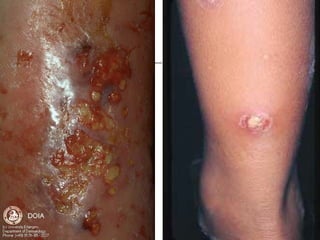
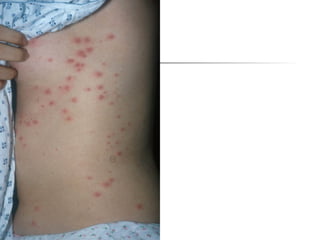
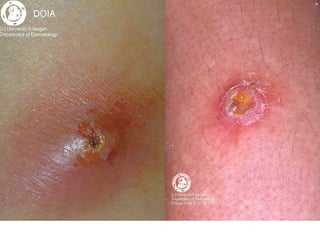
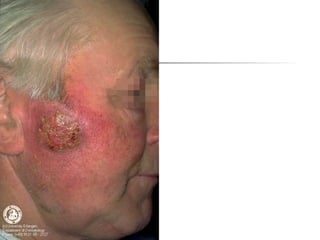
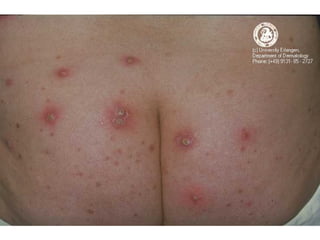
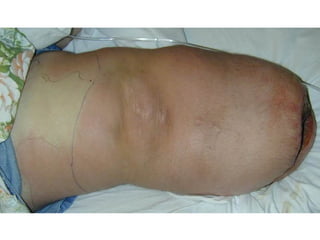
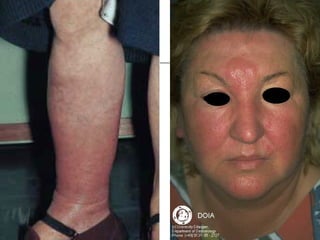
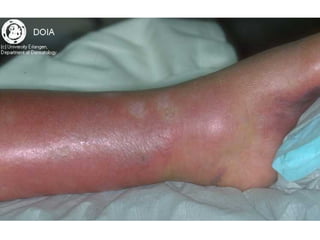
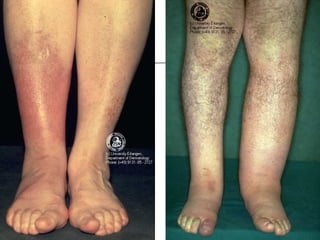
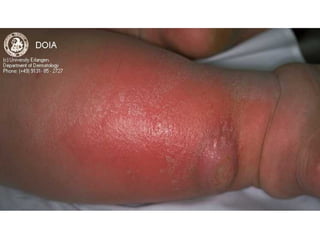
Ce document aborde les infections cutanées bactériennes, notamment causées par la flore normale de la peau, en détaillant les différents types de bactéries impliquées, comme le staphylocoque doré et les streptocoques, ainsi que leurs voies de transmission. Il décrit plusieurs conditions telles que l'impétigo, l'érysipèle, les folliculites et les furoncles, en expliquant leurs symptômes, traitements, et complications potentielles. Le traitement préconisé inclut des antibiotiques et des mesures d'hygiène, avec une attention particulière aux facteurs de risque et à la prévention des récidives.