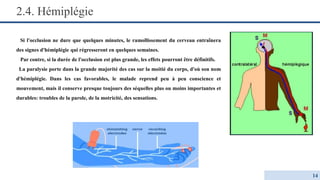
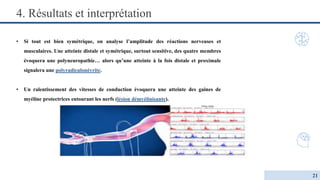
Le document détaille l'électromyogramme (EMG) comme un examen clé en neurologie pour analyser l'activité électrique des nerfs et des muscles, permettant de diagnostiquer diverses pathologies comme les neuropathies et myopathies. Il explique les différences entre EMG normal et pathologique et présente une classification des affections musculaires selon leur physiopathologie. Enfin, il souligne l'importance des résultats de l'EMG pour déterminer des diagnostics précis et orienter vers les causes sous-jacentes des maladies nerveuses et musculaires.