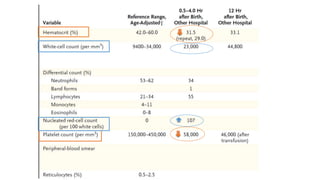
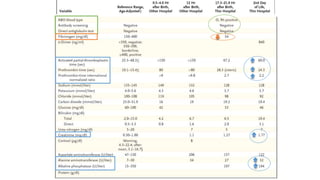
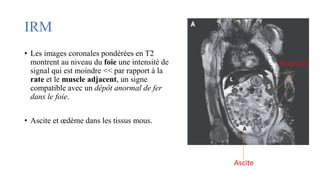
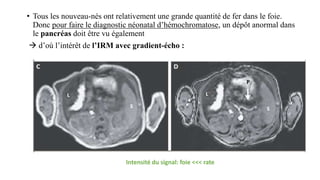
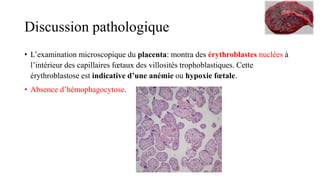
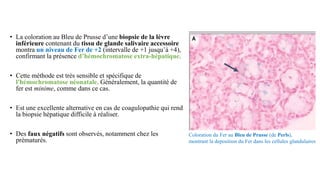
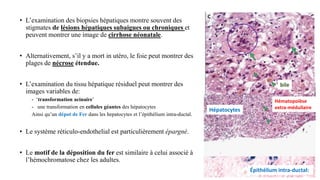
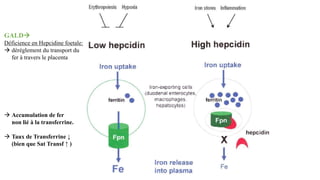
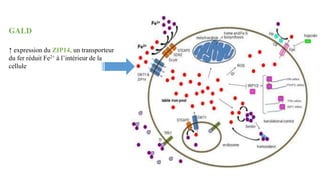
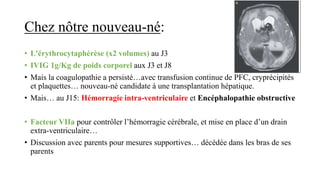
Le document présente le cas clinique d'une nouvelle-née transférée à l'unité néonatale en raison d'hypotension, de coagulopathie et d'hyperbilirubinémie après un accouchement prématuré. Le diagnostic d'hémochromatose néonatale est évoqué, illustrant les défis diagnostiques et thérapeutiques ainsi que les complications associées, y compris la nécessité d'une transplantation hépatique. La mère a eu une grossesse ultérieure sous surveillance, suggérant une approche préventive face au risque de récidive de l'hémochromatose.